病因
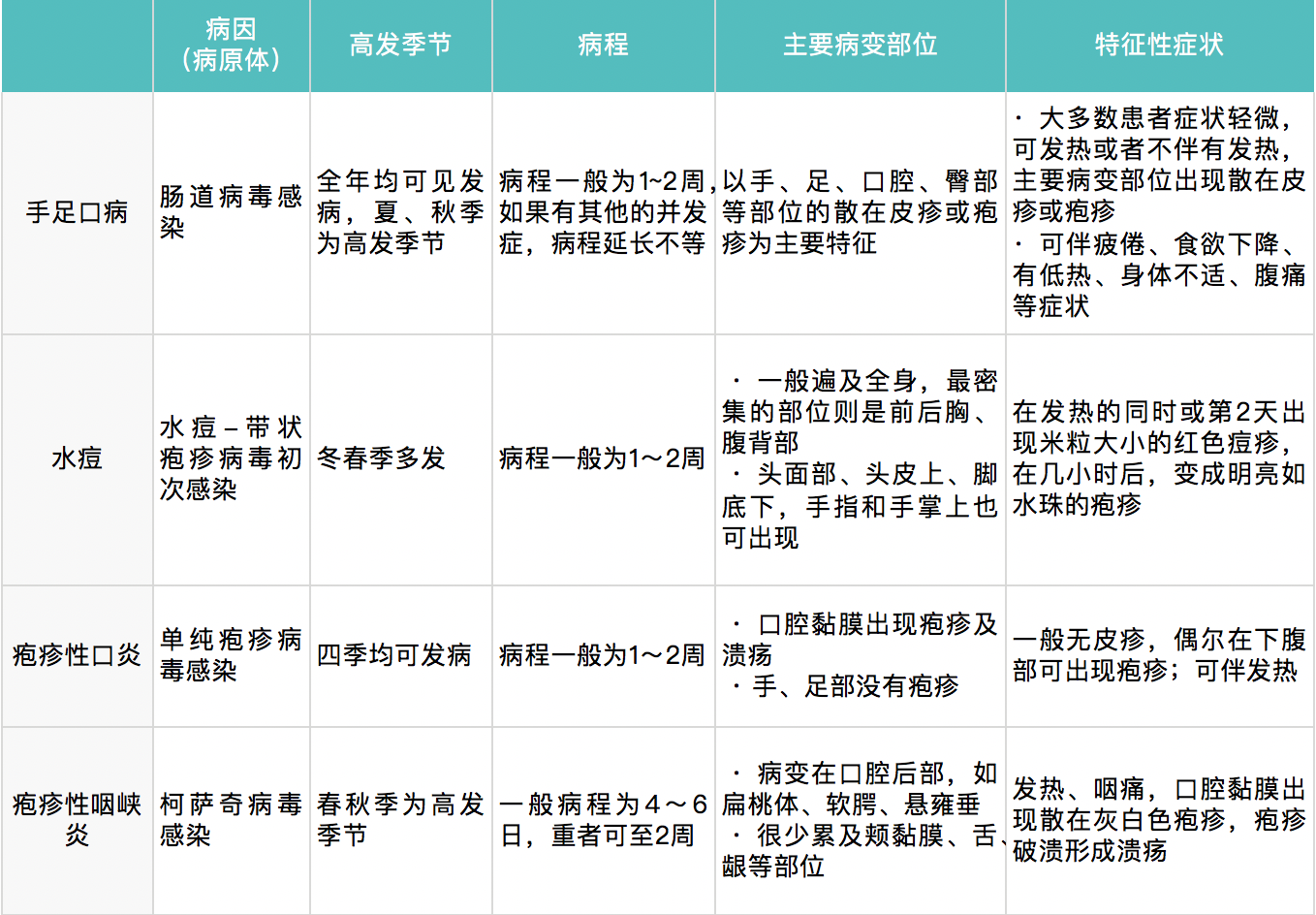
手足口病的病因是腸道病毒感染,病毒通過消化道或呼吸道侵入機體引起疾病的發生髮展。
發病原因
手足口病由腸道病毒感染而發病,但是多樣性症狀、重症/危重症患者的發病機制目前還不完全清楚。
一般認為,病毒通過
消化道或
呼吸道侵入機體後,主要與咽部和腸道上皮細胞表面相應的
病毒受體結合,病毒和受體結合後經細胞內吞作用進入細胞。
腸道病毒主要在扁桃體、咽部和腸道的
淋巴結大量複製後釋放入血液,引起相應組織和器官發生一系列炎症反應,少數病人由於病毒在靶器官廣泛複製而引起重症感染,可引起多種併發症。
誘發因素
症狀
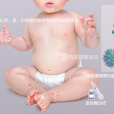
手足口病的臨床表現具有複雜性和多樣性。大多數患者症狀輕微,可伴有或不伴有發熱,以手、足、口腔、臀部等部位的散在皮疹或皰疹為主要特徵;少數患者可伴有多種
併發症;個別重症患兒病情進展快,可發生死亡。
手足口病潛伏期多為2~10天,平均3~5天。在發病早期,患者常表現為疲倦、食慾下降、有低熱、身體不適、腹痛等前驅症狀。發熱1~2天后可在口腔黏膜出現散在疼痛性粟粒大小般的水皰,手、足、臀部等處出現紅色小斑丘疹、
皰疹。部分病例僅表現為皮疹或皰疹性咽峽炎,個別病例可無皮疹。
多發生在病程5天內,表現為心率和呼吸加快、出冷汗、四肢末梢發涼、血壓升高等症狀。此期屬於手足口病重症病例的危重型,及時發現並正確治療是降低病死率的關鍵。
患者表現為心動過速、呼吸急促、口唇發紺、咳粉紅色泡沫樣痰或血性液體。嚴重者血壓降低,或有
休克,會快速出現生命體徵不穩定,危及生命。
處於恢復期的患者體溫逐漸恢復正常,對血管活性藥物的依賴逐漸減少,
神經系統受累症狀和心肺功能逐漸恢復,少數可遺留神經系統後遺症。在發病之後2~4周,可出現脫甲。
就醫
在夏季和秋季這兩個手足口病高發季節,父母應引起注意,隨時觀察兒童的身體狀況。若學齡前兒童,尤其是嬰幼兒,出現身體發熱伴手、足、口、四肢和臀等部位的皮疹,根據典型的臨床症狀、體徵和
皮疹分布特點,極可能為手足口病,應帶兒童來醫院及時就診。
診斷流程
1. 患兒如出現發熱,手、足、口等部位出疹,個別患兒也可以無皮疹,則應到門診就診,積極配合主治醫師的問診,病史採集內容包括:
疾病的接觸史;
年齡及發病時間;
全身皮疹或皰疹狀況;
患兒的症狀及表現;
有無既往史。
同時,要注意觀察患兒精神狀況、呼吸、脈搏、四肢皮溫等。對患兒進行對症治療,告知家長觀察要點,此時家長應引起注意,如果允許回家也應遵醫囑定期進行隨診。
2. 若患兒出現精神差、
嗜睡、煩躁、肌無力、頸項強直等症狀,應該聽從醫生安排住院治療,隨時監護生命體徵,配合醫護人員進行輔助檢查。主要為對症支持治療,必要時
吸氧、脫水降顱壓。
3. 若患兒出現心率增快、呼吸增快、出冷汗、四肢末端發涼、血壓升高等症狀,轉入ICU治療,嚴密監測患兒生命體徵,有條件者進行有創監測。此時應該配合醫生安排進行積極治療,避免併發症的發生。
診斷依據
醫務工作者結合患兒的臨床表現、病原學和血清學的檢查結果,做出診斷,積極實行治療及護理。
就診科室
相關檢查
白細胞計數正常或降低,病情嚴重者白細胞計數可明顯升高。C反應蛋白(CRP)一般可升高。
一般患者白細胞總數和中性粒細胞數大多正常,重症患者白細胞計數可明顯升高。
留取咽拭子和糞便標本進行病毒學檢測,檢測出陽性或分離到腸道病毒即可確診。
急性期與恢復期血清CoxA16、EV71或者其他腸道病毒中和抗體相比較於之前有4倍以上升高,即可以確診。
呼吸系統受累時,可有動脈血氧分壓降低、血氧飽和度下降,二氧化碳分壓升高以及酸中毒的表現。
腦脊液外觀清亮,壓力增高,白細胞計數增多,危重病例多核細胞可多於單核細胞,蛋白正常或輕度增多,糖和氯化物正常,伴有中樞神經系統併發症時腦脊液細胞數可增多,蛋白也會升高。
重症及危重症患兒並發神經源性肺水腫時,可表現為雙側肺部紋理增多,兩肺野透亮度減低,呈現格線形狀,可有陰影,也有部分患者以單側肺部改變為主。
如果累及到神經系統,可以觀察到脊髓灰質和腦幹的損害。
神經系統受累可表現為瀰漫性慢波,少數可出現棘慢波。
重症患兒可出現心肌收縮或舒張功能減低,節段性室壁運動異常,射血分數降低等。
鑑別診斷
多數普通病例表現為急性起病,手、口、足、臀等部位散發性皰疹,因此可根據其臨床表現做出診斷。但是由於部分手足口病的臨床表現複雜性、多樣性,也有患者不伴有發熱,皮疹症狀不典型,因此臨床診斷比較困難,需要多種檢查輔助來進行判斷,如病原學檢查或
血清學檢查。
具體鑑別診斷包括:
治療
目前沒有特效的抗該類病毒的藥物和特異性治療手段。在治療方面,本病如無併發症,預後一般良好,多在一周內痊癒。治療方法通常為
對症治療,發病期間應注意隔離,避免交叉感染。同時還需要做好皮膚和口腔的清潔護理,注意休息,飲食宜清淡,富含營養。
急性期治療
在急性期,可累及神經系統。少數病例除了手足口病的臨床表現外,可發生
無菌性腦膜炎、
腦炎、
腦幹腦炎、
脊髓炎等。對於這樣的患者,應該從以下幾個方面進行治療:
在急性期,患者可出現血流動力學改變。對於這樣的患者,應該套用擴血管藥物如
米力農,維持量從0.25μg/(kg·min)起始,逐步調整劑量,最大可達 1μg/(kg·min),用藥一般不超過72h。
一般治療
普通病例於門診進行治療,注意隔離,避免交叉感染;清淡飲食;做好口腔和皮膚護理。積極控制高熱。
體溫超過38.5℃者,採用物理降溫(
溫水擦浴、使用
退熱貼等)或套用退熱藥物治療。需嚴密監測生命體徵,做好呼吸支持準備;也可使用水合氯醛灌腸抗驚厥;保持呼吸道通暢,必要時吸氧;保持患兒安靜,注意營養支持,維持水、電解質平衡。
藥物治療
在確診手足口病的時候,已經過了最有效的治療階段,而且目前尚無特效抗病毒藥物和特異性治療手段,所以不提倡用抗病毒的藥物。
干擾素α噴霧或霧化,因為抗病毒藥一般在發病 24 小時到 48 小時前使用效果最佳。利巴韋林靜脈滴注早期使用可有一定療效,但需關注其不良反應及
生殖毒性。
降顱壓、血管活性藥物對症治療等,必要時可以考慮液體療法。
手術治療
該疾病一般無需手術治療。
中醫治療
可以套用清熱解毒的中草藥。
對於急性期出現低熱、流涕咳嗽、咽紅疼痛或納差噁心可用“銀翹散”方劑;
對於高熱持續,口腔、手足、臀部、四肢皰疹分布稠密,可用“清瘟敗毒飲”方劑;
對於合併高熱不退,頻咳氣急等併發症,可用“己椒藶黃丸合參附湯”方劑;
對於口乾咽痛的情況,在疾病康復期,可在沙參麥冬湯方劑里,加生地黃、蘆根養陰生津,清熱潤咽。
預後
大多數患兒預後良好,一般在1周內痊癒,無後遺症。少數重症患兒發病後迅速累及神經系統,表現為腦幹腦炎、腦脊髓炎、腦脊髓膜炎等,發展為循環衰竭、神經源性肺水腫的患兒死亡率高。
併發症
大多數手足口病患者病情較輕,大部分患兒不需要特殊治療便可康復,通常在7~10天內痊癒,併發症不常見。
該併發症是一組由於各種病毒感染引起的腦膜急性炎症性的疾病,臨床以發熱、頭痛和腦膜刺激征為主要表現,85%-95%的病毒性腦膜炎由腸道病毒引起。
心肌炎常由普通病毒感染或病毒感染後的免疫反應導致。可表現為急性胸痛、心悸、無明顯誘因的心律失常,嚴重者可發生暈厥或心源性猝死。
肺炎是指終末氣道、肺泡和肺間質的炎症。此病由致病微生物如腸道病毒引起,起病急,以寒戰、高熱、咳痰、胸痛、呼吸困難為主要臨床表現。
肺水腫、
肺出血、
腦脊髓炎、急性遲緩性麻痹等,個別兒童可出現泛發性丘疹。
預防
飯前便後、外出後要用肥皂或
洗手液等給兒童洗手,不要讓兒童喝生水、吃
生冷食物,避免接觸患病兒童。
看護人接觸兒童前、替幼童更換尿布、處理糞便後均要洗手,並妥善處理污物。
本病流行期間不宜帶兒童到人群聚集、空氣流通差的公共場所,注意保持家庭環境衛生,居室要經常通風,勤曬衣被。
兒童出現相關症狀要及時到醫療機構就診。患兒不要接觸其他兒童,父母要及時對患兒的衣物進行晾曬或消毒,對患兒糞便及時進行消毒處理;輕症患兒不必住院,宜居家治療、休息,以減少
交叉感染。
每日對玩具、
個人衛生用具、餐具等物品進行清洗消毒。
托幼單位每日進行晨檢,發現可疑患兒時,採取及時送診、居家休息的措施;對患兒所用的物品要立即進行消毒處理。
患兒增多時,要及時向衛生和教育部門報告。根據疫情
控制需要當地教育和衛生部門可決定採取托幼機構或國小放假措施。