症狀體徵
大多數滲出性胸膜炎是急性起病。其症狀主要表現為
結核的全身中毒症狀和
胸腔積液所致的局部症狀。結核中毒症狀主要表現為發熱、畏寒、
出汗、乏力、
食欲不振、盜汗。局部症狀有胸痛、乾咳和呼吸困難。胸痛多位於胸廓
呼吸運動幅度最大的腋前線或腋後線下方,呈銳痛,隨深呼吸或
咳嗽 而加重。由於胸腔內積液逐漸增多,幾天后胸痛逐漸減輕或消失。積液對胸膜的刺激可引起反射性乾咳,體位轉動時更為明顯。積液量少時僅有
胸悶、氣促,大量積液壓迫肺、心和
縱隔,則可發生
呼吸困難。積液產生和聚集越快、越多,呼吸困難越明顯,甚至可有
端坐呼吸和發紺。體徵與積液量和積聚部位有關。積液量少者或葉間胸膜積液的胸部體徵不明顯,或早期可聽到
胸膜摩擦音。積液中等量以上者患側胸廓稍凸,肋間隙飽滿,
呼吸運動受限。氣管、
縱隔和心臟向健側移位。患側
語音震顫減弱或消失,叩診濁音或實音。聽診
呼吸音減弱或消失,語音傳導減弱。由於接近
胸腔積液上界的肺被壓縮,在該部聽診時可發現
呼吸音不減弱反而增強。如有
胸膜粘連與
胸膜增厚時,可見患側胸廓下陷,肋間隙變窄,
呼吸運動受限,
語音震顫增強,叩診濁音,呼吸音減弱。
 症狀
症狀疾病病因
胸膜是一層
漿膜,覆蓋於
肺表面及胸廓內側面,分別稱為髒層及
壁層胸膜,兩層胸膜圍成一個間隙,稱為
胸膜腔。在正常情況下,
胸膜腔內僅含少量漿液,起潤滑作用,減少兩層胸膜間摩擦作用,防止粘連。胸膜炎是胸膜的炎症,可由於感染(細菌、病毒、黴菌、
阿米巴、肺吸蟲等)、腫瘤、
變態反應、化學性和創傷性等多種疾病所引起。在細菌感染所致的胸膜炎中,結核菌性胸膜炎是最常見的一種胸膜炎,
結核性胸膜炎是機體對結核菌高度反應,胸膜受結核菌感染所致。結核菌侵入胸膜可以從
原發綜合徵的肺門淋巴結經淋巴管到達胸膜,也可以由胸膜鄰近的結核病灶直接蔓延至
胸膜腔。本病多見 於青年人和兒童。
病理生理
引起滲出性胸膜炎的途徑有:
①肺門淋巴結核的細菌經淋巴管逆流至胸膜;
③急性或亞急性血行播散性結核引致胸膜炎;
④機體的變應性較高,胸膜對結核毒素出現高度反應引起滲出;
診斷檢查
診斷
根據病史和臨床表現,滲出性胸膜炎一般可確診。臨床表現主要為中度發熱、初起胸痛以後減輕、呼吸困難。體格檢查、X線檢查及
超音波檢查可作出胸液的診斷。診斷性
胸腔穿刺、胸液的常規檢查、生化檢查和細菌培養等為診斷的必要措施,這些措施可對75%的胸液病因作出診斷。
實驗室檢查
滲出性胸膜炎初期,血中
白細胞總數可增高或正常,中性粒細胞占優勢,爾後白細胞計數正常,並轉為
淋巴細胞為主。
紅細胞沉降率增快。胸液外觀多呈草黃色,透明或微濁,或呈毛玻璃狀。少數胸液可呈黃色、深黃色、漿液血性乃至血性。比重1.018以上,Rivalta試驗陽性。pH約7.00~7.30。有核細胞數(0.1~2.0)×109/L,急性期以
中性粒細胞占優勢,而後以
淋巴細胞占優勢。蛋白定量30g/L以上,如大於50g/L,更支持
結核性胸膜炎的診斷。葡萄糖含量<3.4mmol/L,
乳酸脫氫酶(LDH)>200U/L,
腺苷脫氨酶(ADA)>45U/L,干擾素-γ>3.7μ/ml。
癌胚抗原(CEA)<20μg/L,流式細胞術細胞呈多倍體。目前有報導測定
胸腔積液的結核性抗原和抗體,雖然
結核性胸膜炎者其胸腔積液的濃度明顯高於非
結核性者,但特異性不高,限制其臨床套用。
胸腔積液的
結核桿菌陽性率低於25%,如採用胸腔積液離心沉澱後塗片、胸腔積液或胸膜組織培養、聚合酶鏈反應(PCR)等,可以提高陽性率。
胸腔積液間皮細胞計數<5%。
 檢查
檢查其他輔助檢查
1.胸膜活檢針刺胸膜活檢是診斷
結核性胸膜炎的重要手段。活檢的胸膜組織除了可行
病理檢查外,還可行結核菌的培養。如
壁層胸膜肉芽腫改變提示
結核性胸膜炎的診斷,雖然其他的疾病如真菌性疾病、結節病、
土拉菌病(tuaremia)和風濕性胸膜炎均可有肉芽腫病變,但95%以上的胸膜肉芽腫病變繫結核性胸膜炎。如胸膜活檢未能發現肉芽腫病變,活檢
標本應該做抗酸染色,因為偶然在標本中可發現
結核桿菌。第1次胸膜活檢可發現60%的結核肉芽腫改變,活檢3次則為80%左右。如活檢標本培養加上顯微鏡檢查,結核的診斷陽性率為90%。也可用胸腔鏡行直視下胸膜活檢,陽性率更高。
2.X線檢查
胸腔積液在300ml以下時,後前位X線胸片可能無陽性發現。少量積液時
肋膈角變鈍,積液量多在500ml以上,仰臥位透視觀察,由於積聚於
胸腔下部的液體散開,復見銳利的肋膈角。也可患
側臥位攝片,可見肺外側密度增高的條狀影。中等量積液表現為胸腔下部均勻的密度增高陰影,膈影被遮蓋,積液呈上緣外側高,內側低的弧形陰影。大量
胸腔積液時,肺野大部呈均勻濃密陰影,膈影被遮蓋,
縱隔向健側移位。滲出性胸膜炎
胸腔積液有些可表現為特殊類型,常見的有:
①葉間積液:液體積聚於一個或多個葉間隙內。表現為邊緣銳利的梭形陰影或圓形陰影,在側位胸片上顯示積液位置與葉間隙有關。
②肺下積液:液體主要積聚於肺底與
膈肌之間,常與肋胸膜腔積液同時存在。直立位時,表現為患側膈影增高,膈頂點由正常的內1/3處移到外1/3處,中部較平坦。左側肺底積液表現為膈影與
胃泡之間的距離增大,患側
肋膈角變鈍。如懷疑肺下積液,囑患者患
側臥位20min後作
胸透或
胸片檢查,此時液體散開,患側肺外緣呈帶狀陰影,並顯出
膈肌影。帶狀陰影越厚,積液越多。
③包裹性積液:系
胸膜粘連形成的局限性
胸腔積液。肋
胸膜腔包裹性積液常發生於下部的後外側壁,少數可發生在前胸壁。X線徵象直立位或適當傾斜位時可顯示底邊貼附於胸壁,內緣向
肺野凸出的邊界銳利、密度均勻的梭形或橢圓形陰影,陰影邊緣與胸壁呈鈍角。
④
縱隔積液:系縱隔
胸膜腔的積液。
前縱隔積液表現為沿心臟及大血管邊沿的陰影,右前上縱隔積液陰影頗似胸腺陰影或右上肺不張陰影。取右側臥位,左前斜30°位置20~30min後,攝該體位的後前位胸片,顯示上
縱隔陰影明顯增寬。前下
縱隔積液須與
心臟增大陰影或心包積液相
鑑別。
後縱隔積液表現為沿
脊柱的三角形或帶狀陰影。
鑑別診斷
臨床表現
乾性胸膜炎
由於髒層和
壁層胸膜相互貼近相互摩擦,而表現為患側刀割樣胸痛,深
呼吸或
咳嗽時,疼痛最顯著。結核中毒症狀較輕,體檢時患側
呼吸運動受限,聽診時可聞
胸膜摩擦音。
滲出性胸膜炎
滲出性胸膜炎的症狀比干性胸膜炎明顯。患者先有乏力、畏寒、
虛汗、全身不適、逐漸發熱、
胸痛、
咳嗽、深呼氣或活動時加劇,隨著滲液的逐漸增加,
肺臟受壓,則
胸悶、氣短更為顯著,大量滲液阻礙了壁層和髒層胸膜之間的摩擦,疼痛反而減輕,由劇痛變為純痛、脹痛或逐漸消失。大量的胸腔體積液可將
氣管等器官推向健側並使肋間隙飽滿,
心尖搏動移位或消失,
膈肌下降。叩診時,積液上部呈濁音,下部呈實音。聽診時可有
呼吸音減弱或消失,語顫減弱,積液上方
肺臟受壓、氣量減少、可聞及支氣管呼吸潼。X線可發現積液的明確部位。
治療方案
(1)一般治療與
護理:滲出性胸膜炎多有發熱,應臥休息,採用患
側臥位,使健側肺充分發揮代償作用。加強營養,增進食慾,給予高蛋白、高熱量、多種維生素易消化的飲食。對於高熱患者應按高熱病人護理。
(2)抗結核治療及
護理要點:抗結核治療的原則是早治,藥物要足量和長期用藥。對於
結核性胸膜炎常採用鏈黴素和異煙肼聯合治療。使用鏈黴素過程中應觀察患者有無口唇麻木、
耳鳴、
耳聾等毒性反應,如出現應立即停藥。鏈黴素所致的
聽力障礙是永久性的,必須提高警惕,對兒童用藥更應謹慎。異煙肼殺菌力強,能滲入組織,透過血腦屏障,可氣管內滴入或胸腔內給藥,長期用異煙肼應觀察對肝臟的損害,定期化驗肝功能,及時加用保肝藥物。如出現眩暈、失眠或驚厥等中樞神經反應,可加用維生素B6對症治療。
(4)胸腔放液的護理:因
胸腔積液過多,
縱膈或心臟受壓,
呼吸困難明顯嚴重者,經藥物治療滲液吸收緩慢,可作
胸腔穿刺抽取滲液以緩解症狀,避免纖維蛋白沉積而引起
胸膜粘連增
厚。抽液前向病人解釋病情,以解除病菌精神緊張。備好物品和藥品,嚴格無菌操作。抽液時速度不可過快,首次可抽液400~600ml,以後可逐漸增加,但每次不超過1000ml,以免因胸腔壓力驟減,
縱膈移位而引起循環障礙或休克。操作過程中時刻觀察病人的
呼吸,心率等情況,如病人主訴心慌、
氣短、出
虛汗等,提示發生胸膜
休克反應,則應停止操作,皮下注射腎上腺素,請病人平臥或半臥位,吸氧休息。抽水完畢,根據病情需要可向
胸膜腔內注入抗結核藥物和糖皮質
激素,以提高對局部疾的療效。(5)
心理護理:應向病人說明該病是完全可以治療的,要積極配合。它是一種慢性病,容易復發,治療時間要長,要堅持用藥,要根據醫生的指導完成用藥療程。
 病毒分子
病毒分子 症狀
症狀 生理表現
生理表現 檢查
檢查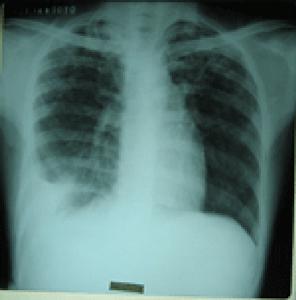 透視
透視 病毒分子
病毒分子
 症狀
症狀 生理表現
生理表現 檢查
檢查 透視
透視 病毒分子
病毒分子