歷史
1838年,Merling對,闌尾類癌瘤首先進行了肉眼觀察。1888年Lubarsch對2名多發性迴腸腫瘤患者的屍體解剖中所見的腫瘤做了第1次全面的描述。他在顯微鏡下將此腫瘤和腺癌相區別。 1907年Obeyndorfer使用了“karzinoide(類癌瘤)”的術語,以將其和癌腫相鑑別,同時還顯示出它和腸癌的相似性,自此之後,有高胺含量的類癌瘤概念獲得承認。
Gosset和Masson指出,類癌瘤細胞是Lieberkuhn隱窩中的粒細胞,於1897年被Kults·Chitzky首次描述。由於細胞對銀染色的親合性,故“嗜銀性腫瘤”和“嗜銀細胞瘤”被用作類癌瘤的同義詞。然而,必須強調指出:支氣管類癌瘤細胞對銀染色不具有親合性。
關於
類癌體液方面的研究,Erspamer在1946年介紹了一種從腸道提取的可引起平滑肌收縮的物質,假設其來自於Kultschitzky細胞而命名為enteramine。在另一個不同的研究中,Rapport、Page和Green(1948)為尋求高血壓的體液性因子,在血清中分離到一種干擾他們研究的“損害”血管收縮的物質,而命名為serotonin。其後,通過化學鑑定為5-羥色胺。1952年,Erspamer發現enteramine的化學組成與5-羥色胺相同,而後者是從腸道Kultschitzky細胞釋放的一種血清血管收縮劑和體液性因子。
Lembeckl953年從類癌瘤中分離到5-羥色胺。1954年,Pernow和Waldenstrom報導,在2名類癌瘤患者中發現有皮膚陣發性潮紅和其他症狀,而稱之為“功能性綜合徵”,認為這些症狀是由於血液和尿中serotonin濃度增高所致。1953年和1954年,美國、瑞士和瑞典的科學家分別介紹了惡性類癌瘤綜合徵的表現和檢查所見。此後,在世界各國文獻中有越來越多的報告。
病因
確切發病原因不明,但和血管活性物質的大量分泌有密切關係。胃腸道類癌源於腸道嗜銀細胞。類癌患者的60%以上的色氨酸經過腫瘤嗜銀細胞轉化,產生大量的5-羥色胺,因而尿中的5-羥色胺代謝產物亦相應增加。5-羥色胺的代謝產物稱為5-羥吲哚乙酸,正常人每24小時尿中的排出量一般波動於2~10mg;類癌綜合徵患者尿中的排出量可高達50~100mg,為正常人排出量的10~25倍。
臨床表現
早期無明顯症狀,有肝轉移時可出現下列表現:肝臟有明顯轉移浸潤性增大,陣發性面頰部皮膚潮紅,伴有毛細血管擴張與青紫。潮紅可因注射腎上腺素藥物,飲酒或食用乳酪、醃肉等食物,情緒變化,排糞或按摩腫瘤而誘發。5-羥色胺能促進腸蠕動並可激活小腸黏膜上皮細胞的CAMP系統,促進腸黏膜大量排泄水和電解質,故85%的慢性水樣腹瀉患者在皮膚潮紅的同時,伴有腸道易激綜合徵(如腹痛、腹瀉症狀),有的腹瀉可達20~30次/天,引起嚴重脫水和電解質失衡。去除腫瘤或轉移灶後,該症狀群可緩解。在約20%的哮喘患者中,皮膚潮紅時可出現換氣過度綜合徵或支氣管哮喘,哮喘可能與5-羥色胺有關;晚期患者的心臟損害是由於肝轉移的類癌分泌某種物質,促使右心內膜與瓣膜上有局灶性或瀰漫性纖維素沉著,致使肺動脈狹窄以及三尖瓣狹窄和關閉不全所致,臨床上出現可變性心臟雜音與潮紅髮作。
心力衰竭是類癌綜合徵致死的原因之一。
檢查
1.直腸指診:直腸類癌多位於齒狀線以上4.0~13.0cm處,79.5%見於距齒線8cm內,多數在前壁,內側壁和後壁罕見,一般直徑為1.0~2.0cm,呈結節狀或息肉樣。
2.激發潮紅試驗:
(1)酒精激發潮紅試驗:囑患者飲10ml酒精加15ml橘汁的混合液,約1/3患者可在3~4min後出現皮膚潮紅並持續較久。
(2)靜脈兒茶酚胺激發潮紅試驗:一般靜滴5.10μg腎上腺素可以激發潮紅。
另有學者主張用利血平做激發潮紅試驗。
3.生化檢查:尿中5-羥吲哚乙酸在24小時內若大於25mg屬於可疑,達到40mg可確診(正常人小於10mg);測定血液或血小板中5-羥色胺、5-羥吲哚乙酸、組織胺、緩激肽等活性物質(正常時血液5-羥色胺小於80mg/ml,血液5-羥吲哚乙酸小於20mg/ml,組織胺小於140mg/m1)也有診斷價值。
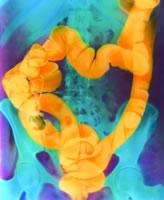
4.鋇劑灌腸X線檢查:表現為腫塊型、息肉型、浸潤病變腸段僵硬狹窄型、腸梗阻型。
5.內窺鏡檢查:目前常用的有直腸鏡、乙狀結腸鏡、纖維結腸鏡。結合肉眼和鏡下活檢對類癌的早期發現有重要意義。
6.B超及CT檢查:B超圖像可了解類癌的局部範圍,CT有助於腫瘤的定位。
7. 病理檢查:活檢標本的病理學檢查,仍是目前診斷類癌的重要手段。檢查時首先從光學顯微鏡下觀察典型之形態,輔以銀染色。對無類癌綜合徵,而形態又不典型者,多採用電鏡下觀察其內分泌顆粒以助診斷。近年來改進染色技術證實,直腸類癌可具嗜銀反應,細胞擴大呈圓形。此舉有助於提高對直腸類癌的診斷率。一般上消化道類癌在肝臟轉移前或類癌綜合徵出現以前很難診斷。
診斷
根據臨床症狀,結合多種檢查特別是病理檢查不難做出診斷。
治療
1.抗癌治療:類癌惡性度較低,但有癌變傾向,故可用抗癌治療。口服氟尿嘧啶或氨甲喋呤治療,可以使轉移到肝臟的類癌體積縮小50%左右,而肝動脈灌注氟尿嘧啶、90釔等藥物是最成功的化療方法。如手術治療後再輔以化療則效果更佳。
2.對症治療:針對體液介質進行治療,可用5-羥色胺拮抗劑,如羥二甲麥角新鹼、賽庚啶和對氯苯丙氯酸(PCPA)能抑制氨酸羥化,2~4g/天,對吸收不良性腹瀉有一定療效;馬來酸甲麥醯胺對控制腹瀉尤其有效,1~4mg/天,分3次服;氯丙嗪(25mg,3次/天)與丙氯拉嗪(5~10mg,3次/天)能控制潮紅。另外,5—氟色氨酸和利血平對類癌綜合徵也有療效。
3.中醫治療:根據辨證施治;主要治法宜扶正祛邪,活血消症。可選用三棱、莪術、白花蛇舌草、黃藥子、當歸、白朮、黃芪、白芍、丹參、人參等。
1983年,北川勛首次從紅參中分離出20(S)-人參皂苷-Rh2。現在已經證實人參皂苷Rh2具有誘導癌細胞凋亡、分化及調控細胞周期的抗癌活性,通過增強人體的自然免疫能力,抑制癌細胞增殖和轉移的作用。
4.營養支持療法:研究證實腫瘤患者在糾正營養缺陷,達到正氮平衡後,可改善免疫活性和腫瘤對化療的應答並可降低術後併發症。結合類癌特點,可保持一定的營養,增加患者體內蛋白質和維生素類,避免飲酒及攝入牛奶、蛋類、乳酪、檸檬酸及柑橘類水果等。
5.手術治療:目前對類癌主要是手術治療。由於癌瘤的部位、大小及浸潤深度的不同,手術原則亦不同。結腸類癌85%有浸潤性,轉移率高達55%~63%,尤其是右半結腸類癌轉移率更高,故國內外學者均認為應按一般惡性腫瘤治療原則予以切除。直結腸類癌直徑大於2.0cm或具有多發病灶時,多主張行根治切除術,直徑在1.0~2.0cm者行局部廣泛切除,直徑不足1.0cm者行局部切除;類癌瘤浸潤腸肌層者可行腹會陰聯合切除術。
另外,因類癌綜合徵患者對麻醉特別敏感,故術前及術中均應給予抗5-羥色胺藥物,一般可給
甲基多巴或氯丙嗪。
預後
一般來講,類癌是一種生長緩慢、病程較長的
惡性腫瘤。有資料表明,71%類癌切除術後,患者可存活5年以上,其中直結腸類癌切除後5年生存率為33%。