生物特徵
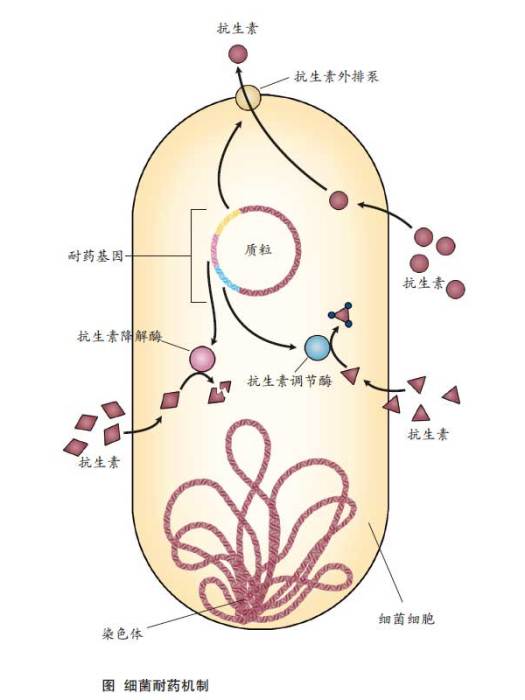
耐藥性
Yong等的研究顯示:K. pneumoniae OS-560重組菌上的blaNDM-1位於一個180kb的質粒上,該質粒同時攜帶有ara-2、 ereC、 aadAl、cmlA7和blaCM等45個耐藥基因,分別介導對利福平、紅黴素、
慶大黴素、氯黴素及
頭孢菌素的耐藥。轉移結合實驗證實了該質粒轉移至受體菌E. coli J53。由於從同一患者分離的
大腸埃希菌中也檢測出了bIaNDM-1,所以推測該基因能在不同菌屬中傳遞(從肺炎克雷伯菌到大腸埃希菌)。
危害
含NDM耐藥
腸桿菌科細菌個案最先發現於一名來自印度的
瑞典病人,他於2008年曾前往印度新德里。首宗死亡個案則於2010年確認,病人在返回比利時前,曾於巴基斯坦接受治療。
臨床特點
產
NDM-1細菌感染的易感人群包括:入住重症監護室、長期使用抗菌藥物、
插管、
機械通氣等人群。主要感染類型包括
泌尿道感染、醫院肺炎、呼吸機相關肺炎、血流感染、導管相關感染等。感染患者抗菌治療無效,特別是碳青黴烯類治療無效,需要考慮產NDM-1細菌感染的可能,應及時採集臨床樣本進行細菌檢測。衛生部推薦產NDM-1酶細菌的病原學診斷包括表型篩查、表型確認和基因確證3個步驟。
分布範圍
含NDM耐藥腸桿菌科細菌個案已在多個國家及地區呈報,包括澳洲、奧地利、加拿大、比利時、法國、德國、日本、荷蘭、挪威、阿曼、瑞典、新加坡、中國、英國及美國。大多數病人染病前曾到過印度次大陸的醫院。
傳播機制
Yong等最早於2008年1月在一位印度裔瑞典
尿路感染患者中發現產NDM-1腸桿菌科細菌,該菌株對包括碳青黴烯類的所有
β-內醯胺類抗菌藥物耐藥。研究發現這株細菌攜帶可產生一種新型金屬β-內醯胺酶基因blaNDM-1。
結構特點
其中A類和D類活性位點含絲氨酸,稱為絲氨酸酶,A類包括SME 1-3, IMI 1-2,NMC-A,KPC 1-4及GES2-6等,主要介導高水平耐藥,但可被
克拉維酸和三唑巴坦抑制;主要存在於
腸桿菌科,少數存在於
銅綠假單胞菌(GES-2)。
D類包括OXA-23-27, OXA-40, OXA-48,OXA-50-51、OXA-55、OXA-58, OXA-60, OXA-62等,主要存在於鮑曼不動桿菌,通常介導低水平耐藥,對碳青黴烯類和超廣譜頭孢菌素類水解能力較弱,大部分不能被克拉維酸和乙二胺四乙酸(EDTA)抑制,其中OXA-48水解能力最強。B類活性位點依靠Zn2+,稱為金屬β一
內醯胺酶。
該類酶水解能力較強但可被EDTA抑制且不能水解氨曲南。基於結構與Zn2+親和力、水解活性等特點,可把金屬β-
內醯胺酶進一步分為B1, B2, B3三亞類。
其中,IMP, VIM, GIM, SPM-1等屬於金屬β-內醯胺酶B1類,因NDM-1具有獨特的HXHXD基序,屬於金屬β-內醯胺酶B2類。
NDM-1與這些可轉移金屬β-內醯胺酶B1類相似性較少,與其相關性最好的是VIM1 /VIM2,而同源性僅有32.4%。通過對NDM-1結構進行分析,推算出NDM-1由269個胺基酸組成,
相對分子質量約27500,其活性狀態為單體,成熟多膚等電點為6.9 0酶動力學結果顯示:與IMP-1和VIM-2比較,NDM-1與青黴素、
頭孢呋辛及頭孢咪肪具有緊密的結合力,但與碳青黴烯類抗菌藥物
亞胺培南和美羅培南的結合力不如IMP-1和VIM-2。
背景資料
美國疾控中心指出,半數感染者並最終發展成血液感染的病人會被這種病菌“殺死”,即便動用最後的手段最強大的抗生素也無法治療。根據美國疾控中心的報告,僅在2012年的前六個月,全美就有近兩百個醫院和長期急性護理機構治療至少一名
抗碳青黴烯類腸桿菌屬感染者,而且感染人數還在增加中。
抗碳青黴烯類腸桿菌屬
這類病菌會從一個病人身上傳到另外一個病人身上,也會通過醫護人員的雙手傳染給病人;此外,
醫療器械也是傳染源,醫院中抵抗力比較差的病人屬於高危一族。
曾在中國國內醫療系統工作多年的方國棟建議醫護人員在接觸每一個病人之後都要及時洗手,對於普通人也要做到常洗手,身體較差的人儘量不要到人多的地方去,還有最重要的一點是不要濫用抗生素。
方國棟指出,中國也有類似
病例報告,政府對此十分重視,但國內一些醫院存在濫用抗生素的現象,他提醒醫生和病人儘量少用抗生素,否則真正需要的時候將不起作用。