病因及發病機理
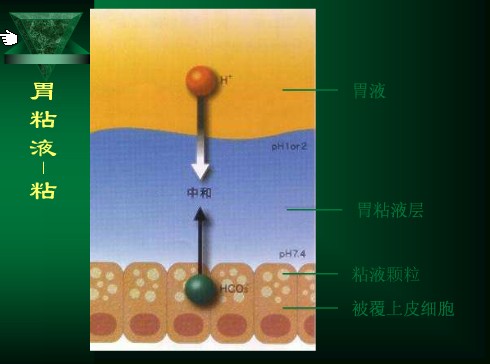 胃粘液層解剖圖
胃粘液層解剖圖

 胃粘液層解剖圖
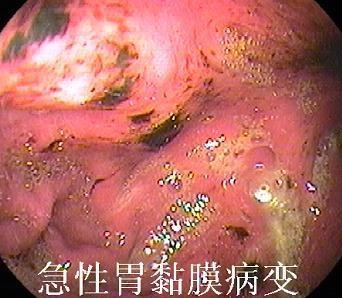
胃粘液層解剖圖急性胃黏膜病變(Acute Gastric Mucosal Lesions,AGML)是以胃黏膜發生不同程度糜爛、淺潰瘍和出血為特徵的病變,以急性黏膜糜爛病變為主者稱急性糜爛性胃炎;以黏膜...
急性胃黏膜病變(AGML)是以胃黏膜發生不同程度糜爛、淺潰瘍和出血為特徵的病變,以急性黏膜糜爛病變為主者稱急性糜爛性胃炎;以黏膜出血改變為主可稱為急性出血性...
急性胃黏膜病變(Acute Gastric Mucosal Lesions)是以胃黏膜發生不同程度糜爛、淺潰瘍和出血為特徵的病變,以急性黏膜糜爛病變為主者稱急性糜爛性胃炎;以黏膜出血改變...
急性潰瘍,是一種疾病的名字,通常指急性胃黏膜病變、應激性潰瘍,主要是胃或十二指腸的黏膜缺損,可以在嚴重的應激原作用以後數小時內就出現。臨床上的主要症狀是出血...
胃黏膜是由上皮、固有層及黏膜肌層三部分組成。黏膜表面有許多淺小的凹陷,稱為胃小凹,由上皮向固有層凹陷而成。以黏膜出血改變為主可稱為急性出血性胃炎。...
諾森對各種原因造成的胃黏膜病變所致的上消化道出血療效與奧美拉唑無差異,不良反應...1.十二指腸潰瘍、胃潰瘍、急性胃黏膜病變、複合性潰瘍及所致急性上消化道出血。...
萎縮性胃炎伴糜爛又稱急性糜爛性胃炎、出血糜爛性胃炎、出血性胃炎、急性胃潰瘍、應激性潰瘍等,近年來統稱為急性胃黏膜病變。...
糜爛出血性胃炎(acuteerosivegastritis)是以胃黏膜多發性糜爛為特徵的急性胃炎,又稱急性胃黏膜病變或急性糜爛出血性胃炎。引起急性單純性胃炎的各種外源性刺激因子,尤其...
臨床表現為急性胃黏膜病變、應激性潰瘍、出血、穿孔等;③胃腸激素分泌紊亂,如胃動素、胃泌素、神經肽、血管活性腸肽等,使胃腸功能紊亂,出現腹脹、嘔吐,胃腸蠕動變...
糜爛性胃炎分為急性糜爛性胃炎和慢性糜爛性胃炎。急性糜爛性胃炎是以胃黏膜多發性糜爛為特徵的急性胃炎,又稱急性胃黏膜病變或急性糜爛出血性胃炎,是上消化道出血的...
