血紅蛋白病是由於遺傳缺陷(常染色體顯性遺傳)致珠蛋白肽鏈結構異常或合成障礙,一種或一種以上結構異常的血紅蛋白,部分或完全替代了正常的血紅蛋白而引起的一組疾病。至今已發現400多種結構異常性血紅蛋白病和100多種珠蛋白生成障礙性貧血,但僅有少數出現明顯病態表現。本節介紹重型珠蛋白生成障礙性貧血的表現及處理。
簡介,疾病概述,臨床症狀,疾病病理,疾病診斷,治療措施,治療原則,預防保健,
 顯微鏡下的血紅蛋白
顯微鏡下的血紅蛋白簡介
前世界上根據化學結構分析發現的異常血紅蛋白病達500多種,已發現的異常血紅蛋白病有80多種,其中部分無臨床症狀。臨床上常見的有四種:1)鐮狀細胞綜合徵(血紅蛋白S病);2)不穩定血紅蛋白;3)氧親和力增高血紅蛋白;4)血紅蛋白M(家族性紫紺症)。
異常血紅蛋白病的這四種類型臨床表現差異很大,但其診斷均需依靠血紅蛋白化學結構的分析。常用有血紅蛋白電泳、熱變性試驗、異丙醇試驗、氧解離曲線檢查、加入0.1%乙醯苯肼37℃溫育2-4小時誘發變性珠蛋白小體形成等。 異常血紅蛋白病是由於遺傳缺陷(常染色體顯性遺傳)引起珠蛋白的基因突變肽鏈結構異常或合成障礙造致一種或一種以上結構異常的血紅蛋白部分或完全替代了正常的血紅蛋白。 血紅蛋白變構效應
血紅蛋白變構效應
 血紅蛋白變構效應
血紅蛋白變構效應疾病概述
異常血紅蛋白病是由於遺傳缺陷(常染色體顯性遺傳)致珠蛋白肽鏈結構異常或合成障礙,一種或一種以上結構異常的血紅蛋白,部分或完全替代了正常的血紅蛋白,這樣一組疾病稱之為異常血紅蛋白病。血紅蛋白變異百分之九十以上表現為單個胺基酸替代,其餘少見異常包括雙胺基酸替代、缺失、插人、鏈延伸及鏈融合。肽鏈結構改變可導致血紅蛋白功能和理化性質的變化或異常。結構異常可發生於任一種珠蛋白鏈,但以β珠蛋白鏈受累為常見,異常血紅蛋白病的蛋白表型均以其基因變異為基礎。 1.基因是通過控制蛋白質的合成來表現性狀的,研究異常血紅蛋白病是通過那些基因控制蛋白質合成控制性狀的 血紅蛋白四級結構
血紅蛋白四級結構
 血紅蛋白四級結構
血紅蛋白四級結構2.開發新型藥物,藥物是一種酶,在體內合成蛋白質對抗異常血紅蛋白中的蛋白質.藥物起作用的時候形成新型蛋白質對這種病毒有一定免疫力
臨床症狀
臨床上常見的症狀有四種:
1.鐮狀細胞綜合徵(血紅蛋白S病)
患者除出生後3~4個月即有黃疸、貧血及肝脾腫大外,發育較差。由鐮狀細胞阻塞微循環而引起的臟器功能障礙可表現為腹痛、氣急、腎區痛和血尿。患者常因再障危象、貧血加重,並發感染而死亡。HbS雜合子患者,由於紅細胞內HbS濃度較低,除在缺氧情況下一般不發生鐮變,也不發生貧血。臨床無症狀或僅偶有血尿、脾梗塞等表現。HbC多見於非洲黑人,但中國尚無報導。純合子中血紅蛋白也可形成結晶,患者可無症狀或有輕度溶血性貧血。脾可腫大,血片中靶形紅細胞增多,雜合子者無貧血。
2.不穩定血紅蛋白
該症患者貧血輕重不一,也可無貧血及其他臨床症狀。 3.氧親和力增高血紅蛋白 血紅蛋白檢測
血紅蛋白檢測
 血紅蛋白檢測
血紅蛋白檢測重者可引起組織缺氧和代償性紅細胞增多症。白細胞和血小板均不增多,家族中有同樣疾病患者。
4.血紅蛋白M(家族性紫紺症)
患者常無症狀,臨床有發紺,但高鐵血紅蛋白一般不超過百分子三十。溶血多不明顯,紅細胞內也不形成因海因小體。
5,紅細胞增多會引起缺氧,應該查看患者呼吸情況
疾病病理
大多數異常血紅蛋白是一種珠蛋白鏈中僅有一個胺基酸發生了替代,少數可發生胺基酸缺失、鏈延伸、鏈融合或2—3個胺基酸替代。全世界範圍內經結構分析,異常血紅蛋白迄今已達500多種,但多數異常血紅蛋白不伴生理功能改變。世界衛生組織估計全球約有一億人攜帶血紅蛋白病基因。我過血紅蛋白協作組調查,異常血紅蛋白病的發生率為0.29%。中國各地和海外華僑中發現異常血紅蛋白已有7餘種,分布於幾十個民族中。但僅1/5異常血紅蛋白有生理功能改變,並產生症狀。 一、多聚血紅蛋白患者除出生後3—4個月即有黃疸、貧血及肝脾腫大外,發育較差。由鐮狀細胞阻塞微循環而引起的臟器功能障礙可表現為腹痛、氣急、腎區痛和血尿。患者常因再障危象、貧血加重,並發感染而死亡。HbS雜合子(鐮狀細胞特徵)患者,由於紅細胞內HbS濃度較低,除在缺氧情況下一般不發生鐮變,也不發生貧血。臨床無症狀或僅偶有血尿、脾梗塞等表現。HbC多見於非洲黑人,中國尚無報導。純合子中血紅蛋白也可形成結晶。患者可無症狀或有輕度溶血性貧血。脾可腫大。血片中靶形紅細胞增多。雜合子者無貧血。 血紅蛋白檢測儀器
血紅蛋白檢測儀器
 血紅蛋白檢測儀器
血紅蛋白檢測儀器二、不穩定血紅蛋白本症患者貧血輕重不一,也可無貧血及其他臨床症狀。
三、血紅蛋白M患者常無症狀,臨床有發紺,但高鐵血紅蛋白一般不超過30%。溶血多不明顯,紅細胞內也不形成因海因小體。
疾病診斷
1.病史及症狀
⑴ 病史提問:注意:①父母及家族中有無同樣病人。②發病的年齡。③生長發育狀況。
⑵ 臨床症狀:一般貧血症狀、納差、發育遲緩、可有腹瀉及易感染表現。 2.體檢發現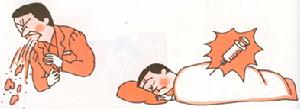 血紅蛋白病預防
血紅蛋白病預防
 血紅蛋白病預防
血紅蛋白病預防除貧血外貌外,可有輕度黃疸,顴骨隆起、鼻樑塌陷及眼距增寬,心律不齊、心濁音界擴大,肝臟、脾臟腫大。
3.輔助檢查(1)血象:血紅蛋白多60g/L,呈小細胞低色素性貧血,紅細胞大小形態不一,靶形紅細胞多大於百分之10,可見紅細胞碎片。網織紅細胞增多。紅細胞內有包涵體。白細胞及血小板正常或減少。
(2)骨髓象:增生活躍,紅細胞系增生明顯。細胞外鐵及鐵粒幼細胞增多。
(3)血紅蛋白電泳:血紅蛋白F大於百分子三十(重型β-珠蛋白生成障礙)。血紅蛋白Bart大於百分子八十(血紅蛋白Bart胎兒水腫綜合徵);電泳出現血紅蛋白H區帶(血紅蛋白H病)。
(4)有條件做α、β珠蛋白肽鏈合成比率和基因分析。
4.鑑別診斷
應於缺鐵性貧血及其它血紅蛋白病鑑別。
治療措施
異常血紅蛋白病的治療,目前無根治的療法,部分病人不需治療預後良好,可不影響生存。部分病人需給予支持性保守療法,如預防和積極積極治療感染,補充造血因子,避免生於低氧及缺氧環境、避免服用氧化劑類藥物、必要時可輸血。
1.輸血
血紅蛋白低於80g/l時應定期輸血,保持血紅蛋白在80g/l以上。採用高輸血量治療時血紅蛋白應維持在100g/l以上。
2.脾切除
對伴有脾功能亢進、巨脾引起壓迫症狀及輸血需求量增加者,應行脾切除。4歲後脾切除感染併發症可明顯減少。
3.螯合治療
去鐵敏:1.5~2.0g/d,皮下注射,或3~4g/d,靜脈滴注,持續18~20h。維生素c150~300mg/d,口服。
4.骨髓移植
有條件者應行骨髓移植。
治療原則
異常血紅蛋白病的治療目前無根治的療法。部分病人不需治療預後良好,可不影響生存。部分病人需給予支持性保守療法,如預防和積極積極治療感染、補充造血因子、避免生於低氧及缺氧環境、避免服用氧化劑類藥物、必要時可輸血。
1.輸血:血紅蛋白低於80g/L時應定期輸血,保持血紅蛋白在80g/L以上。採用高輸血量治療時血紅蛋白應維持在100g/L以上。
2.脾切除:對伴有脾功能亢進、巨脾引起壓迫症狀及輸血需求量增加者、應行脾切除。4歲後脾切除感染併發症可明顯減少。
3.螯合治療:去鐵敏,每日1.5~2.0g,皮下注射,或每日3~4g,靜脈滴注,持續18~20小時。維生素C每日150~300mg,口服。
4.骨髓移植:有條件者應行骨髓移植。
預防保健
異常血紅蛋白不下數百種,在人群中每千人中都會發現幾例,其中多數並無任何病狀,有些類型病情也較輕微,僅有極少一些類型病情嚴重,甚至可以危及生命。因此,對於大多數異常血紅蛋白症患者,應該儘量減少其心理負擔,鼓勵患者正確對待人生,但對有嚴重臨床表現的患者,應該勸告避免生育,如病人堅持要求生育應推薦到專門實驗室進一步檢查,鑑定變異類型,進行產前診斷,以確保真正做到優生。
1.避免服用氧化性藥物;
2.傷口如與面神經腔竇相通,應在清創及縫合時,儘早關閉這些傷口,以減少感染的機會。
3.研究基因中單鏈的A和G的排序與正常基因鏈A和G的排序是否相同,研究基因通過控制蛋白質是如何產生著種性狀的,研究基因中另一條鏈T和C的排列狀況
4.研究胺基酸縮合情況
5.研究mRNA進入細胞刻與DNA單鏈的複製情況
