基本介紹
- 患病部位:頭部
- 相關疾病:牙齒感覺過敏症
- 所屬科室:五官科 口腔科
- 相關症狀:高齶弓 脊柱裂 緊張 萌牙延遲 皰疹 丘疹 栓狀齒 瘙癢 色素斑 色素異常 視神經萎縮 視網膜出血 癱瘓 脫髮 小頭 斜視 眼球震顫
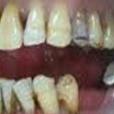
栓狀齒即是由於某些疾病引起的,造成牙齒生長成栓狀的形狀的臨床症狀。栓狀齒是小兒色素失調症的臨床表現之一。色素失調症(incontinentiapigmenti)又稱色素失禁症、Bloch-Sulzberger綜合徵、Bl...
栓錐感器 齒狀表皮突起具錐狀基的感覺器,有觸覺和嗅覺的功能。
栓狀核 栓狀核(emboliform nucleus)是2014年公布的人體解剖學名詞。定義 一前後狹長的半楔形灰質塊。位於齒狀核門,接受新舊小腦皮質的纖維,發出纖維加入結合臂。出處 《人體解剖學名詞》第二版。
中文學名:環形麗齒菌 拉丁學名:Calodon cyathiforme (Schaeff. : Fr.) Quél.中文別名:灰薄栓齒菌 同物異名:Phellodon tomentosus(L.)Bank.分類地位:非褶菌目、齒菌科、麗齒菌屬 生態習性:夏季在松林或混交林地上單生、群生或近叢生。分布地區:四川、安徽、西藏、廣東、雲南等。經濟用途:幼時可...
栓柵蛛在棉田地面、田埂的凹陷處結小型網。躲在網下,亦可在地面遊獵。繁殖 雌蛛交配一次可終生產受精卵。根據我們試驗,其產卵前期隨食物不同而有差異。如以豆蚜為食物,平均為12.41天,以廄蠅為食物為10.27天,以搖蟻作食物為13.36天,幾種食物混合飼養為11.11天。雌蛛大多在早晨產卵,一生可產4-20個...
栓果菊屬(學名:Launaea Cass.)是菊科的一個植物屬,該屬葉不分裂或羽狀淺裂或半裂,邊緣通常有刺齒,總苞片3-4層,瘦果同型,甚少壓扁,頂端截形,無喙,有3-6縱肋,有2種分布在中國。形態特徵 體態各異。二年生或多年生草本或半灌木。葉不分裂或羽狀淺裂或半裂,邊緣通常有刺齒。頭狀花序同型,舌...
在小腦左、右半球深部的髓質中,每側各埋藏著4個由神經細胞群構成的神經核團,由內側向外側分別為頂核、栓狀核、球狀核和齒狀核,其中栓狀核和球狀核常合稱為間位核。小腦與外部的聯繫通過3對由小腦傳入和傳出纖維組成的巨大神經纖維束進行,分別稱為上、中、下小腦腳或小腦臂。小腦借這3對腳與腦幹相連,...
小腦有頂核、球狀核、栓狀核與齒狀核各一對,分別位於小腦兩側白質內。頂核靠近第四腦室頂的中線兩側,在種系發生上古老。球狀核、栓狀核在種系演化中稍晚於頂核,位於頂核的外側,靠近齒狀核門,又稱為間位核。齒狀核最大,形似皺褶囊袋,袋口朝向背內側,稱為齒狀核門,此核出現最晚,在人類最發達。小...
從動齒輪是驅動橋傳動裝置中最為重要的一對齒輪,傳動精度要求高,故裝配、調整及維護均須按規定的要求實施。一般採用曲線齒錐齒輪結構及準雙曲線面齒輪結構。主動準雙曲線齒輪軸線與從動齒輪軸線不在同一直線上。汽車主減速器軸線偏離38mm,可相對地使從動齒輪的軸線上移,使主減速器中部離地位置提高,改善汽車的...
發生在肛管齒狀線以上的為內痔,內痔一般不痛,以便血、痔核脫出為主要症狀,嚴重時會噴血、痔核脫出後不能自行還納,還有大便困難、便後擦不乾淨、有墜脹感等。根據內痔病變程度和臨床表現又可分為三期:一期內痔排便時帶血,無脫垂,齒線上黏膜呈結節狀隆起;二期內痔便時帶血、滴血或射血、痔核脫出,便後可...
裝在曲軸前端的齒輪或鍵齒輪,通常用來代動凸輪軸齒輪,鏈條或齒狀皮帶。曲軸齒輪一共有58個齒輪,因為本來是60個齒輪的,有兩個齒輪合併成一個用於標註一缸上止點,用於信號傳遞。曲軸齒輪簡介 裝在曲軸前端的齒輪或鍵齒輪,通常用來代動凸輪軸齒輪,鏈條或齒狀皮帶。曲軸齒輪一共有58個齒輪,因為本來是60個齒輪...
內痔(internal hemorrhoids)是指位於肛管齒狀線以上的直腸末端黏膜下血管叢擴張、曲張形成的柔軟包塊,其實質為曲張的靜脈血管團。是一種常見的肛腸疾病。內痔的常用名為痔瘡,別名為痔核。主要分為一至四度,程度越高,症狀越嚴重。內痔的發病原因主要與以下因素相關:慢性便秘、久坐久站以及長時間用力排便導致直腸...
肛門鱗狀細胞癌,發生於齒線下方的為肛門周圍癌,鱗狀細胞癌多發生於肛管及肛門周圍,由肛管和肛門周圍鱗狀上皮發生,常因肛瘺、痔、手術瘢痕、濕疣、化膿性汗腺炎及潛毛囊腫長期慢性刺激損傷引起。 【病理】病理早期為肛管和肛門周圍皮膚增厚,小結節突起,底較硬,皮膚乾燥,活動、逐漸侵犯皮下組織。較長時間後表面...
治療血栓外痔的方法最簡單的血栓外痔手術方式為單純的血栓剝離術,或稱為血栓取栓術,即在血栓中央做一放射狀或梭形切口後,用止血鉗將血塊分離,並摘除。在臨床實踐中發現,這種方法對較小的單純的血栓性外痔,療效尚為滿意。但是對於較大的血栓或是有多個血栓聚集而成的血栓性外痔或在混合痔及靜脈曲張性外痔的基礎...
2、內窺鏡檢查。觀察直腸黏膜有沒有充血、水腫、潰瘍、腫塊等情況,排除其他直腸疾患後再觀察齒狀線上部有無痔瘡。若有痔瘡,則可見內痔向肛門鏡內突出,呈暗紅色結節。此時應注意痔瘡的數目、大小和部位。辯證論治 辯證要點 本病應從臟腑、虛實辯證。大便帶血,滴血或噴射而出,血色鮮紅,或便血色鮮,量較多,...
“栓皮櫟”因樹皮具有發達的栓皮層而得名。形態特徵 落葉喬木,高達30米,胸徑達1米以上,樹皮黑褐色,深縱裂,木栓層發達。小枝灰棕色,無毛;芽圓錐形,芽鱗褐色,具緣毛。葉片卵狀披針形或長橢圓形,長8-15(-20)厘米,寬2-6(-8)厘米,頂端漸尖,基部圓形或寬楔形,葉緣具刺芒狀鋸齒,葉背密被灰白色...
