生物學性狀
1、形態與結構
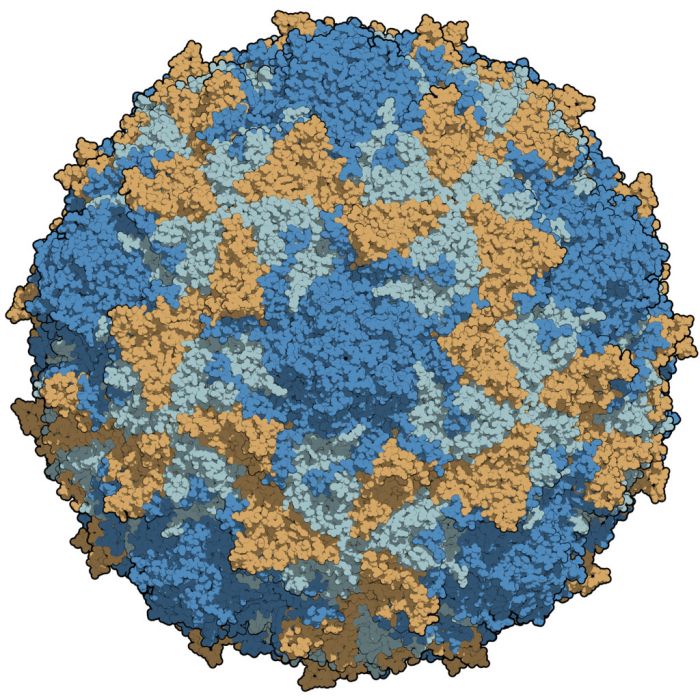
脊髓灰質炎病毒屬於微小核糖核酸(RNA)病毒科(picornaviridae)的腸道病毒屬(enterovirus)。脊髓灰質炎病毒侵犯人體主要通過消化道傳播。此類病毒具有某些相同的理化生物特徵,在電鏡下呈球形顆粒相對較小,直徑20~30nm,呈立體對稱20面體。病毒顆粒中心為單股正鏈核糖核酸,外圍60個衣殼微粒,形成外層衣殼,此種病毒核衣殼體裸露無
囊膜。核衣殼含4種結構蛋白VP1、VP3和由VP0分裂而成的VP2和VP4。VP1為主要的外露蛋白至少含2個表位(epitope),可誘導中和抗體的產生,VP1對人體細胞膜上受體(可能位於染色體19上)有特殊親和力,與病毒的致病性和毒性有關。VP0最終分裂為VP2與VP4,為內在蛋白與RNA密切結合,VP2與VP3半暴露具
抗原性。
 脊髓灰質炎病毒
脊髓灰質炎病毒2、培養特性
脊髓灰質炎病毒僅能在靈長類動物細胞中增殖,病毒分離培養以人胚腎、猴腎細胞最佳,也可用人傳代二倍體細胞。病毒在胞質內迅速增殖,24h即出現典型的細胞病變,被感染的細胞變圓、收縮、壞死、脫落,病毒從溶解死亡的細胞中大量釋放。
3、分型
脊髓灰質炎病毒根據抗原免疫原性的不同,可分為3個血清型,分別為Ⅰ型、Ⅱ型和Ⅲ型,3型間無交又反應。
4、抵抗力
脊髓灰質炎病毒在自然環境中生命力較強,在糞便及污水中可存活數月,在酸性環境中較穩定,對胃酸及膽汁抵抗力較強,耐乙藤。各種氧化劑,如高錳酸鉀、雙氧水、漂白粉等可使之滅活。對紫外線、乾燥、熱敏感,加熱56℃30min可被滅活,負70攝氏度可長期保存。
流行病學
溫帶多見脊髓灰質炎,終年散發,以夏秋為多,可呈小流行或釀成大流行,熱帶則四季發病率相似。世界各國都有發病,但在普種
疫苗地區發病率大大減少,幾乎無發病(如北歐芬蘭、瑞士、荷蘭等國),中國1976~1980年平均發病率也已降至0.7/10萬;尤以大中城市嬰幼兒服疫苗率已達80%以上地區發病率下降為快,如江蘇省已從1956年的10.51/10萬降至1982年的0.2/10萬。未用疫苗地區則仍有流行。以往以1型為多,而近2、3型病毒相應多見。流行時以無症狀的隱性感染及不發生癱瘓的輕症較多。在熱帶、人口密聚及未廣泛服用疫苗地區,仍以1~5歲小兒發病率最高。自
嬰幼兒廣泛採用疫苗後,世界各地發病年齡有逐步提高趨勢,以學齡兒童和少年為多,成人患者也有所增加。1歲以內發病者也增多。傳染源為病人及無症狀的帶病毒者,後者不僅人數眾多,又不易被發現和控制,因而對本病的散布和流行起著重要作用。在兒童中癱瘓病例與隱性感染及無癱瘓病例之比可高達1∶1000,成人中也可達1∶75。流行時幼托機構中
感染率可高達100%。早在發病前3~5日患者鼻咽分泌物及糞便內已可排出病毒。咽部主要在病初1周內排出病毒,故通過飛沫傳播的時間亦短,而糞便中排出病毒不僅時間早(病前10天)、量多、且可持續2~6周,甚至長達3~4個月,因此糞便污染飲食,經口攝入為本病主要傳播途徑。直接或間接污染病毒的雙手、用品、玩具、衣服及蒼蠅等皆可成為傳播媒介,飲水污染常引起爆發流行。
 脊髓灰質炎病毒
脊髓灰質炎病毒感染後人體對同型病毒能產生較持久的免疫力,血清中最早出現特異型IgM,兩周后出現IgG(
中和抗體)。唾液及腸道產生
分泌型IgA。中和抗體水平在起病後2~3周到達高峰,1~2年內漸下降,但一直保持一定水平,不僅可保護患者免遭同型病毒感染,對異型病毒也具低保護力。此外,此病毒具有C和D兩種抗原。C抗體病後出現早而在病程1~2周后即下降,D抗體出現較遲,2個月達高峰,保持2年左右,有型特異性。特異抗體可通過胎盤(IgG)及母乳(含分泌型IgA)自母體傳新生兒,此種被動免疫在出生後6個月中漸漸消失。年長兒大多經過隱性感染獲得自動免疫力,抗體水平再度增長;到成人時大多數已具有一定免疫力。
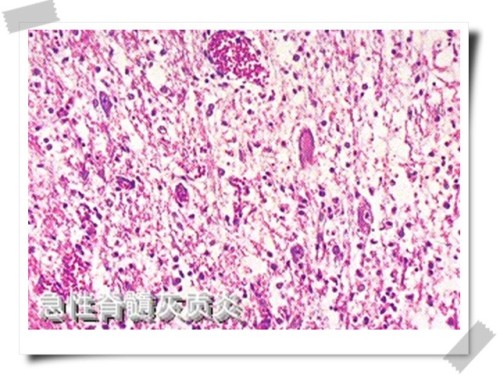 脊髓灰質炎病毒
脊髓灰質炎病毒發病機制
脊髓灰質炎病毒自口、咽或腸道黏膜侵入人體後,一天內即可到達局部
淋巴組織,如
扁桃體、咽壁淋巴組織、腸壁集合淋巴組織等處生長繁殖,並向局部排出病毒。若此時人體產生多量特異抗體,可將病毒控制在局部,形成
隱性感染;否則病毒進一步侵入血流(第一次病毒血症),在第3天到達各處非神經組織,如呼吸道、腸道、
皮膚黏膜、心、腎、肝、胰、腎上腺等處繁殖,在全身淋巴組織中尤多,並於第4日至第7日再次大量進入血循環(第二次病毒血症),如果此時血循環中的特異抗體已足夠將病毒中和,則疾病發展至此為止,形成頓挫型脊髓灰質炎,僅有上呼吸道及腸道症狀,而不出現神經系統病變。少部分患者可因病毒毒力強或血中抗體不足以將其中和,病毒可隨血流經血腦屏障侵犯
中樞神經系統,病變嚴重者可發生
癱瘓。偶爾病毒也可沿外周神經傳播到中樞神經系統。特異中和抗體不易到達中樞神經系統和腸道,故腦脊液和糞便內病毒
存留時間較長。因此,人體血循環中是否有特異抗體,其出現的時間早晚和數量是決定病毒能否侵犯中樞神經系統的重要因素。 多種因素可影響疾病的轉歸,如受涼、勞累、局部刺激、損傷、手術(如預防注射、扁桃體截除術、撥牙等),以及
免疫力低下等,均有可能促使癱瘓的發生,孕婦如得病易發生癱瘓,年長兒和成人患者病情較重,發生癱瘓者多。兒童中男孩較女孩易患重症,多見癱瘓。
傳播渠道
脊髓灰質炎病毒是一種傳染性很強的疾病。由於病毒可快速傳播,當家裡第一個病人被確診時,所有血液中沒有特異抗體的家庭成員就已經受到了感染。在脊髓灰質炎病人的家庭中,15歲以下的易感者100%會發病;而與脊髓灰質炎病人有日常接觸的易感者中有87% 會發病。居住環境擁擠和衛生條件差可加速病毒的傳播。
人類是脊髓灰質炎病毒的天然宿主,脊髓灰質炎病毒主要經糞-口傳播的方式傳染給其他人,但也可經口對口的傳染方式染病,即也可通過患者的鼻咽部飛沫傳播。脊髓灰質炎病毒從口腔進入人體後迅速播散,在數小時內病毒即開始自我複製。每個受感染的細胞釋放大約500 個病毒顆粒。之後,病毒會通過淋巴結而進入血液。只要出現
病毒血症,脊髓灰質炎病毒就有可能侵入中樞神經系統。患者經咽部分泌物排出脊髓灰質炎病毒只持續數天,而通過糞便排出可持續到感染病毒2個月後。沒有症狀的感染者也可從咽部和腸道排出病毒,成為疾病的傳染源。脊髓灰質炎病毒的傳播速度極快,尤其是在居住環境擁擠和衛生條件差的情況下,當一個家庭里出現第一個患者時,所有體內沒有特異性抗體的家庭成員都可能感染。在易感人口多,氣候溫暖、潮濕的地區,最可能發生脊髓灰質炎的暴發流行。因此,及時利用
脊髓灰質炎疫苗來預防是極為重要的。
 脊髓灰質炎病毒傳播方式
脊髓灰質炎病毒傳播方式臨床表現
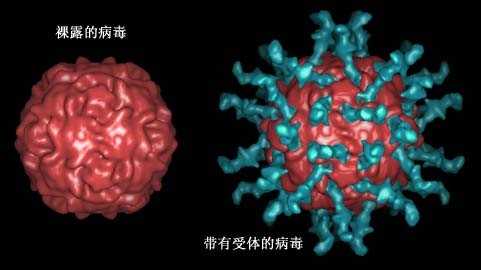
人是脊髓灰質炎病毒的僅有天然
宿主,這是因為在人細胞膜表面有一種受體,與病毒衣殼上的結構蛋白VP1具有特異的親和力,使病毒得以吸附到細胞上。
脊髓灰質炎病毒
受病毒感染後,絕大多數人(90~95%)呈隱型感染,而顯性感染者也多為輕症感染(4~ 8%),只有少數病人(1~2%)發生神經系統感染,引起嚴重的症狀和後果。
①輕型:病症似流感,有發熱、乏力、頭痛、肌痛、有時伴有咽炎、扁桃腺炎及胃腸炎症狀。症狀持續4~5天后即退去。
②非麻痹型(又不
無菌性腦膜炎型):病人具有典型的無菌性腦膜炎症狀,下肢疼痛,頸或背痛,可查出有輕度
頸項強直及腦膜刺激症狀,腦脊液中淋巴細胞增多。③麻痹型:病毒從血液侵入中樞神經系統,當累及脊髓腰膨大部前角運動神經細胞時,造成肌群鬆弛、萎縮,最終發展為鬆弛性麻痹。
 脊髓灰質炎病毒疾病治療
脊髓灰質炎病毒疾病治療在極個別病人,病毒可累及顱下神經及脊髓頸區前角神經細胞,造成咽、
軟齶、
聲帶麻痹、病人常因呼吸、循環衰竭而死亡。上述臨床表現的嚴重程度取決於多種因素,如毒株的毒力、感染病毒的相對數量、機體免疫功能狀態等。過度疲勞、創傷、妊娠、
扁桃腺切除近期有以明礬為佐劑的
疫苗接種史等易促使麻痹發生。
防治原則
簡介
尚無特異的治療脊髓灰質炎
病毒感染的藥物。對該病的控制主要依賴於疫苗的使用,被動免疫僅用於個別情況。
主動免疫
自50年代中期以來,一直採用Salk滅活疫苗及Sabin減毒活疫苗,免疫效果良好,極大地降低了
脊髓灰質炎的發病率。Salk疫苗由三型病毒經甲醛滅活後混合製成,肌肉注射,可誘導機體產生中和抗體。其優點是便於保存及運輸,無減毒株返祖現象,且副作用較少。Sabin疫苗是用減毒變異株製成,採用口服,方法簡便,不但可使機體產生液抗體。還能刺激腸壁漿細胞產生分泌型lgA,對野毒株有消滅作用,從而切斷其在人群中的傳播,因而Sabin 疫苗的
免疫效果更好。另外活疫苗病毒排出體外,使接觸者受到感染而獲得免疫。但減毒活疫苗不耐熱,保存及運輸均需冷藏,而且有恢復毒力的危險,在免疫缺陷人體內易致麻痹。世界上大多數國家(包括中國)已將單價脊髓灰質炎活疫苗免疫改為三價活疫苗免疫法,即免疫對象口服三次三價活疫苗糖丸,每次間隔6~8周。其優點是不會漏服,服用次數少,免疫效果好。
 服用藥丸
服用藥丸 脊髓灰質炎病毒
脊髓灰質炎病毒被動免疫
用人免疫
球蛋白來保護脊髓灰質炎病毒的接觸者。此球蛋白往往含有三型病毒的抗體,及時給予可中和血液中的病毒。被動免疫僅用於做過
扁桃腺切除的兒童、未經過免疫接種而又必須接觸脊髓灰質病人的醫務人員和親屬,以及未比免疫接種的孕婦等。
免疫效果保持3~5周。
研究進展
經過兩年的辛苦勞作,科學家們首次合成出脊髓灰質炎病毒。這種人造病毒能殺死老鼠,並且很難將它們同自然病毒區分開。還不清楚合成類似天花這樣的大病毒來製造生物武器的難度有多大。
脊髓灰質炎病毒是導致小兒麻痹症的罪魁禍首,其
基因組是單鏈RNA。感染細胞時,RNA轉譯出一個大分子多聚蛋白,經酶切後形成一組較小的蛋白並向中樞神經系統發動進攻。儘管這個曾經猖獗一時的惡魔已經近乎絕跡了,脊髓灰質炎病毒還在全球實驗室中保留著。
美國斯托尼·布魯克的
紐約州立大學的病毒學家Jeronimo Cello, Aniko Paul和Eckard Wimmer構建了一個幾乎完整的病毒複製品。由於RNA化學性質不穩定,研究組先製造了病毒的DNA版本。他們從生物技術公司購買了DNA的短小片段,並在DNA合成公司的協助下將它們連線起來。研究組插入19個標記區分自然病毒與合成病毒,然後利用酶將DNA逆轉為RNA。無論是注入合成病毒還是自然病毒,老鼠都會在感染的一周后癱瘓,研究組在
《科學》快訊的電子版發表了這一結論。但是,殺死一隻動物需要1000—10000倍的合成病毒,研究組猜測是一個或多個標記阻礙了病毒的發作。科學家們對這一研究的技術成果歡呼不已,但也有科學家對其隱含的危機深感憂慮。
疾病預防控制中心的James LeDuc說,“化學實驗室的研究人員製造病毒需要保持一絲冷靜”。但是,他並不認為很快就能實現對諸如天花這樣的病毒的重建,這類病毒有超過18.5萬個鹼基對。研究人員說,他們請教過的科學家們督促他們發表這篇文章。正如Cello指出的那樣,“通過把這一結論公布於眾,你們能警示當局……告訴他們生物恐怖主義者都能做些什麼”。
 研究進展
研究進展也有人指出,這一發現意味著如果一個替代品能這么簡單地被製造出來,那么消除這個星球上苦難的根源就是不可能的。美國軍隊傳染病醫學研究學院的天花學家Peter Jahrling 說,“它腐蝕了整個根除概念的基礎”。
 脊髓灰質炎病毒
脊髓灰質炎病毒 脊髓灰質炎病毒
脊髓灰質炎病毒 脊髓灰質炎病毒
脊髓灰質炎病毒 脊髓灰質炎病毒傳播方式
脊髓灰質炎病毒傳播方式 脊髓灰質炎病毒疾病治療
脊髓灰質炎病毒疾病治療 服用藥丸
服用藥丸 脊髓灰質炎病毒
脊髓灰質炎病毒 研究進展
研究進展