簡介
在肺癌、
乳腺癌、胃癌、
前列腺癌時易發生骨髓轉移,可在骨髓檢查中發現相應的腫瘤細胞。用於骨髓幹細胞培養、染色體核型檢查、
骨髓細胞免疫學分型試驗等。
分類
骨髓活檢
骨髓
活體組織檢查術簡稱,就是用一個特製的穿刺針取一小塊大約0.5~1厘米長的圓柱形骨髓組織來作病理學檢查。操作方法與
骨髓穿刺術完全相同,取出的材料保持了完整的骨髓組織結構,能彌補骨髓穿刺的不足。
骨髓穿刺
穿刺目的
骨髓液檢查目的,主要是細胞形態學檢查,其次是
寄生蟲和細菌學檢查,以協助診斷血液病、傳染病和某些寄生蟲病。
骨髓穿刺心理指導
⒈向病人說明骨穿診斷的主要作用:骨髓是各類血細胞的“製造廠”,是人體內最大、最主要的造血組織。診斷血液病常需做
骨穿。如
白血病是
造血系統疾病,其特徵為白細胞在生長發育過程中的異常增生。常規的抽血化驗只能反映外周血中細胞的變化,不能準確反映出造血系統的變化。抽取骨髓液作檢查,既能診斷白血病又能區分其類型,為治療提供相應的資料。
⒉消除病人思想顧慮,以取得合作。說明骨髓檢查所抽取的骨髓是極少量的,一般約0、2g,而人體正常骨髓量平均約為2600g。身體內每天要再生大量的血細胞,因此,骨穿對身體沒有影響。
⒊骨穿操作簡單,先行局部消毒、麻醉,然後將穿刺針刺入骨髓,在骨髓抽取的瞬間稍有酸痛感外,基本上感覺不到疼痛。骨髓抽出後,病人可以馬上起床活動。
骨髓穿刺術前指導
⒈穿刺前做普魯卡因皮試。
⒉骨穿部位:骨髓存在於人體扁骨內,最常用的穿刺部位是髂前上棘,其優點是骨面較平,易行固定,操作方便,無危險性。此外還可取髂後上棘、
胸骨、腰椎棘突。根據穿刺部位選擇適當體位,如仰臥、坐位或
側臥位。
骨髓穿刺術後指導
⒈穿刺點覆蓋的敷料勿浸濕,以防感染,3天后右取下。
⒉穿刺點如有出血應及時報告醫護人員。
骨髓活檢目的
骨髓穿刺檢查在大部分患者中可以成功,但是如果遇到了“
乾抽”現象,即抽不出骨髓液時,就無法診斷。這種情況見於骨髓硬化症、骨髓纖維化症(原發性和繼發性),尤其是惡性腫瘤(像
乳腺癌、肺癌、
前列腺癌、胃癌等)的骨髓轉移所致骨髓纖維化以及某些
白血病(例如
毛細胞白血病)、淋巴瘤患者的
骨髓穿刺術常不能成功。採用
骨髓活檢術就能夠彌補骨髓穿刺術的不足,而且活檢取材大,不但能了解骨髓內的細胞成分,而且能保持骨髓結構,惡性細胞較易認識,便於
病理診斷。還有些疾病的診斷需要了解骨髓組織結構,比如
再生障礙性貧血,
骨髓增生異常綜合徵,惡性腫瘤骨髓轉移等就需要骨髓病理學檢查。骨髓活檢術對再生障礙性貧血骨髓造血組織多少的了解有一定意義;骨髓活檢組織切片的原始細胞分布異常(ALIP)現象對骨髓增生異常綜合徵的診斷有重要意義。另外,活檢對骨髓壞死或脂肪髓的判斷也有意義。
骨髓活檢可以取代骨髓穿刺嗎?
骨髓穿刺塗片和骨髓活檢反映骨髓增生程度的差異具有顯著性,骨髓活檢比骨髓塗片能更準確地反映骨髓增生程度,以及發現骨髓浸潤,而骨髓塗片能很好地反映細胞形態,二者聯合檢查可以提高診斷的準確性。可見骨髓塗片和
骨髓活檢各具優缺點,互為補充,聯合檢查可以提高對多系
造血細胞減少診斷的準確性。
骨髓穿刺塗片僅僅是穿刺一個點,會受到穿刺技術和抽吸力量過大而可能混血,影響正確的判斷。而活檢則是一塊小組織,可以比較全面地了解骨髓病態特點。骨髓病理檢查一般都有可能使增生程度增加,骨髓腔的紅髓顯著增加,骨小梁變狹。在骨髓白血病細胞增生明顯或極度活躍的病例,骨髓呈灰紅色或黃綠色的膿樣色澤。白血病細胞呈瀰漫一片,且多屬於同一類型白細胞,其分化有不同程度的阻滯。也可見骨髓增生低下,脂肪化,甚至衰竭,或有纖維化,甚至壞死,可見疾病本身表現或治療後的變化。
骨髓活檢的病理檢查可彌補
骨髓穿刺術的不足,更全面地了解
白血病時的變化
骨髓活檢適應證
⒈多次抽吸取材失敗;
⒋
骨髓活檢對急性粒細胞
白血病的診斷以及化療是否達到真正完全緩解的判斷有意義。凡塗片已達完全緩解,但一步法雙標本取材之活檢切片內仍可檢出白血性原始細胞簇,就應繼續給予鞏固化療,只至切片內此種異常定位的白血性原始細胞簇消失為止;
⒌在急性粒細胞白血病的緩解後化療及長期無病生存期間,應定期作骨髓一步法雙標本取材,倘若塗片細胞計數未達復發標準,而切片內出現了異常原始細胞簇,提示已進入早期復發,應及時作在誘導處理;
⒍慢性粒細胞白血病慢性期應常規作骨髓活檢,以測定患者屬何種組織學亞型;
⒎未正確判斷骨髓鐵貯存,尤其疑為貯鐵降低或缺鐵時,在
骨髓活檢切片上作鐵染色較塗片為優;
⒏對骨病本身和某些骨髓疾患,例如囊狀纖維性骨炎、骨纖維發育異常症、變應性骨炎(Paget病)、骨軟化症、骨髓疏鬆症和骨髓腔真菌感染等的診斷,骨髓活檢也能提供有意義的資料。
骨髓活檢禁忌
除
血友病外,
骨髓活檢目前尚無絕對的禁忌症,即使在
血小板減少和其他許多出血性疾患時,進行此項操作也比較安全,患者一般均能樂意接收。
方法
骨髓檢查需要抽取骨髓標本,這聽起來令人緊張,但大可不必害怕。
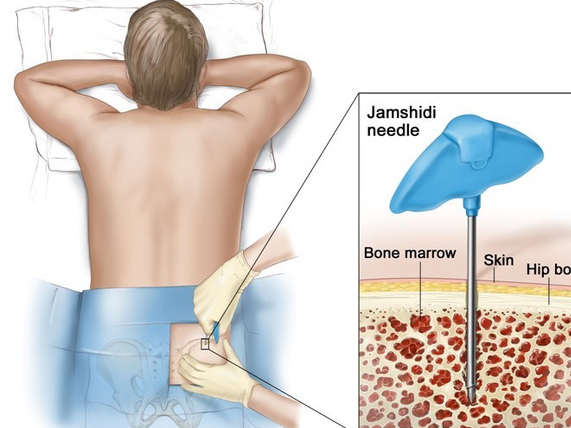
骨髓穿刺一般是由有經驗的醫生和護士執行的特殊穿刺檢查,穿刺前會為病人進行認真的消毒處理,並嚴格按無菌操作規程進行操作。術前會給病人注射麻藥做局部麻醉,以減輕痛苦。骨髓穿刺一般在病人的髂骨上進行,也就是我們俗稱的
胯骨。病人需要側身臥床,醫生會在髂後上棘或髂前上棘選取適當的部位進行穿刺,一般只抽取極少量的骨髓。這不會使得病人的骨髓量有明顯減少,也不會影響病人的骨髓
造血功能。抽取的骨髓標本一般需要立即做塗片處理或抗凝處理,以便進行各種化驗檢查。在患某些血液病或懷疑有骨髓轉移的惡性腫瘤時,骨髓檢查可能要多次檢查,用於判斷疾病進展和治療效果,此時患者應積極配合醫生進行骨髓檢查。
正常骨髓報告單
骨髓檢查的報告單較為複雜,一般情況下非專業人員很難看懂。在骨髓化驗報告單中,包括
紅細胞系、粒細胞系、
淋巴細胞系、單核細胞系、漿細胞系等各類細胞在各個不同成熟階段所占百分比;其他細胞如巨核細胞、
網狀細胞、
吞噬細胞、
內皮細胞、脂肪細胞等數量;還有經過計算的粒系和紅系細胞比值;各類細胞的形態的描述;是否有
寄生蟲感染和表示骨髓增生情況的說明。
配圖
(一)骨髓塗片檢查
⒈低倍鏡檢查
⑴ 判斷標本是否滿意 滿意的骨髓塗片應薄厚適宜,細胞分布均勻、有核細胞著色清晰。
⑵ 判斷骨髓增生程度 通常藉助骨髓塗片中成熟
紅細胞與有核細胞之比來判斷骨髓增生情況,並將其分為五級,見下表。
骨髓增生程度的分級。
骨髓增生程度,成熟紅細胞與有核細胞之比,常見原因。
增生活躍 20:1 正常骨髓或某些貧血。
⑶ 估計巨核細胞系增生情況 於低倍鏡下逐一視野瀏覽計數全部片膜內的巨核細胞數。
⑷ 注意塗片上、下兩緣及片尾處有無體積較大或成堆出現的特殊細胞,如Gaucher細胞、Niemann-Pick細胞及轉移癌細胞等。
⒉油浸鏡檢查 選有核細胞豐富、分布均勻處,油鏡下分類計數至少2 00個有核細胞,同時注意有無質的變化。
⑴ 計算粒系細胞總百分率及各階段細胞所占百分率,並描述其細胞形態。
⑵ 計算紅系細胞總百分率及各階段細胞所占百分率,並描述其細胞形態。
⑶ 計算粒、紅比值 粒細胞系各階段細胞總和與紅系各階段細胞總和之比。
⑷ 分別計算
淋巴細胞、單核細胞、漿細胞等的百分率。
⑸ 寫出全片所見巨核細胞數。
⑹ 有無寄生蟲及特殊細胞。
(二)血塗片觀察
⒈低倍鏡觀察塗血染色是否滿意。
⒉油鏡下分類計數至少100個白細胞,分別報告各類白細胞所占百分率,描述其形態染色情況及注意有無幼稚細胞出現。
⒊如外周血塗片出現幼紅細胞則按分類100個白細胞過程中見到多少個來報告,並註明其屬於何階段。
⒋描述成熟紅細胞大小、形態、染色情況。
⒌估計血小板數量並描述其形態大小和分布情況.
⒍注意有無寄生蟲。
(三) 正常骨髓象
由於正常骨髓內各細胞系及其各階段百分率範圍較大,因此凡分類符合下列情況者均可視為正常骨髓象。
⒈骨髓增生活躍。
⒉粒細胞系約占有核細胞的40%~60%,其中原粒細胞<2%,早幼粒細胞 <5%、中、晚幼粒細胞各<15%,桿狀核粒細胞多於分葉核細胞,嗜酸粒細胞一般<5%,嗜鹼粒細胞<1%,細胞大小、形態、染色基本正常。
⒊幼
紅細胞總百分率約占有核細胞的20%左右,其中原紅細胞<1%,早幼紅細胞<5%,中、晚助紅細胞約各占10%,細胞形態、染色基本正常。
⒋粒、紅比值 正常約為2~4:1。
⒌淋巴細胞百分率約為20%(小兒可達40%),均為成熟淋巴細胞。
⒍單核細胞一般<4%,漿細胞<3%,均為成熟階段者。
⒎巨核細胞系通常於1.5×3cm2骨髓片膜上可見巨核細胞7~35個,多為成熟型。
⒏可見少量網狀細胞、內皮細胞、組織嗜鹼細胞等。雖然它們各占百分率很低,但卻均為骨髓成分的標誌.
⒐核分裂細胞不易見到,僅約為1‰。
(四) 填寫報告單及提出診斷意見 根據檢驗結果,按要求逐項詳細填寫並加以描述,綜合骨髓象、血象所見結合臨床資料提出具體意見供臨床參考。

⒊作出排除性診斷 如骨髓、血象所見與臨床診斷不符時可提出否定性意見以排除某些診斷。
⒋骨髓、血象確有某些改變,但對臨床表現提不出支持或否定性意見時,可描述其特點、並儘可能地提出進一步檢查的建議供臨床參考,必要時迫蹤觀察。
骨髓、血象報告單一式兩份,其中一份發給臨床,另一份隨同骨髓檢查申請單及檢驗標本一併存檔妥善保存以供複查、總結、研究及教學使用。
臨床意義