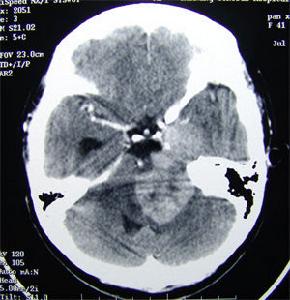
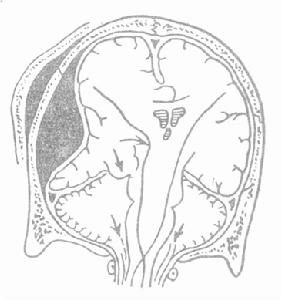
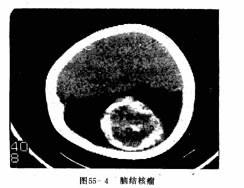
小腦幕腦膜瘤是指腫瘤基底附著在小腦幕(包括幕切跡和竇匯區)的腦膜瘤,可向小腦幕上或幕下兩個方向發展,亦可呈啞鈴形生長因此有幕上型、幕下型和啞鈴型之分也有人將向幕下生長者歸入後顱窩腦膜瘤。
疾病名稱
 小腦幕腦膜瘤
小腦幕腦膜瘤疾病概述
 小腦幕腦膜瘤
小腦幕腦膜瘤疾病分類
疾病描述
症狀體徵
診斷檢查
 小腦幕腦膜瘤
小腦幕腦膜瘤小腦幕腦膜瘤是指腫瘤基底附著在小腦幕(包括幕切跡和竇匯區)的腦膜瘤,可向小腦幕上或幕下兩個方向發展,亦可呈啞鈴形生長因此有幕上型、幕下型和啞鈴型之分也有人將向幕下生長者歸入後顱窩腦膜瘤。
 小腦幕腦膜瘤
小腦幕腦膜瘤 小腦幕腦膜瘤
小腦幕腦膜瘤 小腦幕腦膜瘤
小腦幕腦膜瘤小腦幕腦膜瘤是指腫瘤基底附著在小腦幕(包括幕切跡和竇匯區)的腦膜瘤,可向小腦幕上或幕下兩個方向發展,亦可呈啞鈴形生長因此有幕上型、幕下型和啞鈴型之分也...
鐮旁腦膜瘤 腦室內腦膜瘤 多發腦膜瘤 腦膜瘤顱底部腦膜瘤 蝶骨嵴腦膜瘤 鞍結節腦膜瘤 嗅溝腦膜瘤 中顱窩腦膜瘤 橋小腦角腦膜瘤 小腦幕腦膜瘤 岩骨-斜坡腦膜...
大腦與小腦之間的硬腦膜隔。形似帳幕,在顳骨岩部和橫竇之間、呈水平位的硬腦膜皺襞,將大腦的枕葉和小腦半球分隔開。小腦幕由左右兩部合成,兩部分別向內上於正...
病例1 小腦幕腦膜瘤 病例2 顳頂枕巨大腦膜瘤 病例3 右側蝶骨嵴巨大腦膜瘤 病例4 小腦幕雙側巨大腦膜瘤 病例5 右側小腦幕上下巨大腦膜瘤 病例6 雙側額葉...
全書分為23章156節,共百餘萬字,圖千餘幅,內容包括神經外科手術總論、神經外科手術常用入路、小腦幕上腫瘤、小腦幕下腫瘤、小腦幕腦膜瘤、顱底腫瘤、顱腦損傷、...
1.小腦幕腦膜瘤的分類及治療探討。中國神經精神疾病雜誌,1995;5(21):32.經去顴弓擴大顳下入路切除海綿竇、岩尖、上斜坡腫瘤。中國耳鼻咽喉、顱底外科雜誌,...
第一節 中顱窩底腦膜瘤 第二節 顳窩顳下窩腫瘤 第三節 顳骨骨巨細胞瘤 第五章 後顱窩腫瘤 第一節 小腦幕腦膜瘤 第二節 三叉神經鞘瘤 第三節...
副腫瘤性小腦變性,小腦幕腦膜瘤,小腦腦橋角腦膜瘤,肌陣攣性小腦協調障礙反擊征相關症狀 小腦功能損害,小腦-視網膜綜合徵,小腦出血,小腦畸形,小腦體徵,腦橋小腦角...
第一節 大腦凸面腦膜瘤切除術 第二節 矢狀竇旁腦膜瘤切除術 第三節 大腦鐮腦膜瘤切除術 第四節 小腦幕腦膜瘤切除術 第五節 嗅溝腦膜瘤切除術 第六...
旁腦膜瘤 惡性腦膜瘤 腦幹腫瘤 矢狀竇旁腦膜瘤 下丘腦錯構瘤 小兒大腦半球膠質瘤 小兒腦幹膠質瘤 小兒腦膜瘤 小兒下丘腦錯構瘤 小腦幕腦膜瘤 小腦腦橋角腦膜瘤 ...
腦膠質瘤,小兒大腦半球膠質瘤,下丘腦錯構瘤,小兒腦膜瘤,大腦大靜脈瘤,小腦幕腦膜瘤,小腦腦橋角腦膜瘤,顱中窩腦膜瘤,嗅溝腦膜瘤,鞍結節腦膜瘤急性上頜竇炎,閉合...
腦膜瘤、顱內異位垂體瘤、三室後部生殖細胞瘤、畸胎瘤、四腦室室管膜瘤、四腦室髓母細胞瘤、小腦半球血管網織細胞瘤、腦幹膠質瘤、腦幹海綿狀血管瘤、小腦幕腦膜瘤...
第十五節 小腦腫瘤切除術.第十六節 第四腦室腫瘤切除術第十七節 小腦幕腦膜瘤切除術第十八節 腦幹腫瘤切除術第5章 腦血管性疾病...
眶顴入路手術、髓內腫瘤、頸椎病前入路等顯微手術,每年完成手術量約100台左右,總結報告了“小腦幕腦膜瘤顯微外科手術治療”經驗體會(中華神經外科雜誌,2001年第1...
嵴腦膜瘤 大腦鐮旁腦膜瘤 惡性腦膜瘤 腦幹腫瘤 矢狀竇旁腦膜瘤 髓母細胞瘤 小兒腦膜瘤 小腦幕腦膜瘤 小腦腦橋角腦膜瘤 嗅溝腦膜瘤 岩骨斜坡腦膜瘤 腦膠質瘤 ...
