概述,病因病理,西醫學認識,中醫學認識,臨床表現,診斷與鑑別診斷,治療,
概述
有報導,90%的甲亢患者出現全身多汗,尤其手掌、足底多汗症;有59%的病人出現充血發紅,尤其面部經常發紅,頸部、肘部及手掌等處都常潮紅;有17%的病人出現毛髮細軟,失去正常的捲曲,有少數病例出現脫髮;有28%的病例,在沒有用抗甲狀腺藥物治療前出現泛發性瘙癢症;有1%-7%甲亢病例出現片狀白斑。可見甲亢合併皮膚病表象是很常見的,其中,脛前水腫是甲亢特有的皮膚病理損害,其發病率為2%,其黏液性水腫多呈局限性發生,因多見於脛骨前,所以一般也稱脛前粘液性水腫,是毒性瀰漫性甲狀腺腫特異性的皮膚特徵。
病變最多見於脛骨前下1/3,有時可擴展到足背、膝部、足趾背側、踝部的摩擦部位和足部損傷處,少數可發生於手背、頭、面、腹部和疤痕部,病變常呈對稱性。
皮膚病變系黏多糖沉積所致,與異常T淋巴細胞或B淋巴細胞的刺激有關,或與皮膚組織和甲狀腺抗體交叉反應有關。有黏液性水腫的甲亢病人,血清中甲狀腺刺激性抗體的滴度相當高,幾乎無例外合併瀰漫性毒性甲狀腺腫眼病。這種病人的甲亢很難治癒,停藥後甲亢很容易復發,即使手術切除或同位素治療後,甲亢也極容易復發。
病因病理
西醫學認識
1.甲亢高代謝狀態導致產熱過多,機體的散熱功能加強,主要通過出汗(水分蒸發)散發更多的熱量,表現為多汗。
2.甲亢患者由於基礎代謝增高,使皮膚血循環增加而有利於機體散熱。與基礎代謝率的升高相平行。甲狀腺激素過多引起皮膚血管擴張,血流量增加所致,而致體溫升高。
3.過量甲狀腺激素的作用下,毛囊蛋白質的合成發生改變,皮膚代謝功能失調,則可出現脫髮,或指(趾)甲改變,或泛發性瘙癢症,或反覆發作的蕁麻疹,或出現色素沉著,或出現浮腫及低蛋白血症,表現眼瞼及下肢浮腫。
4.脛骨前黏液性水腫,為甲亢特有的皮膚病理損害,其發病機制可大致分為3個階段(1)初始識別階段:T8細胞及TH細胞平衡失調,針對甲狀腺濾細胞的循環T細胞可識別脛前皮膚成纖維細胞上TSH受體。(2)免疫反應階段:T細胞浸潤與眼眶及脛前皮膚,活化CD4T細胞與局部成纖維細胞相互作用,結果使細胞因子,特別是γ- 干擾素、IL-1α及TNF-β向周圍組織釋放。(3)病理變化階段:上述細胞因子以及其他細胞因子,如轉移生長因子β和胰島素樣生長因子1刺激局部成纖維細胞增殖並產生大量GAG,主要是透明質酸,從而產生相應的病理變化及臨床表現。
中醫學認識
甲亢合併皮膚病,屬中醫學“癭病”、“汗證”、“白癜風”範疇。與“癭病”等具有類似的病因病機。多因情志內傷,或先天稟賦不足,或飲食水土失宜,日久郁滯化火,肝火旺盛,則煩熱、急躁易怒,胃熱內盛,則多食易飢,同時肝鬱氣滯、氣滯痰阻,肝失疏泄、脾失健運,氣陰乏源,氣陰兩虛,腠理失固,肌膚失養,而見皮膚多汗等症。
臨床表現
1.全身多汗,尤其是手掌、足底明顯,占90%甲亢病有多汗的臨床表現。
2.皮膚光滑柔軟,本病患者皮膚光滑而薄,撫摸細膩如天鵝絨狀,60%甲亢病人有這種症狀。
3.皮膚溫度,30%患者出現低熱。體溫一般在37.2℃至38.5℃之間,平均皮溫較正常人高1℃,且與基礎代謝率的升高相平行。
4.色素沉著,色素沉著或色素斑,可為全身性或局部分布。多發生在面部,或皮膚皺褶處、掌紋、牙齦及頰黏膜等,狀如Addison病者。
5.充血發紅,一般在面部、頸部、肘部及手掌等處出現潮紅。
6.毛髮改變,發生率為12%-40%。頭髮及體毛細軟,常伴瀰漫性脫髮,有可能短短數周內頭髮就會掉光,亦可發生斑禿,發生率約為8%。
7.指甲改變,發生率約5%左右。病人指(趾)甲出現縱橫紋理,或呈凹形,遠端略微翹起呈勺子狀,出現甲解症,髒物進入甲溝不易清除而形成一條不規則的黑色帶,稱撲魯麥指甲。
8.瘙癢及蕁麻疹,較少見,泛發性瘙癢症或反覆出現較頑固的蕁麻疹,晨輕、晚重,用脫敏藥效果差,原因不明。
9.浮腫,病人出現眼瞳及下肢浮腫,多為低蛋白血症。
10.白癜風,國外報告有1%-7%甲亢病例出現片狀白斑,分布在手掌足底或前胸、背部。
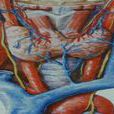
11.脛骨前黏液性水腫,本症常發生於40歲以上的Graves病患者,又稱Graves皮膚病。多發生於脛骨前中下部分;有時病變擴展至足背,少數可累及大腿、前臂橈骨前,稱橈骨前黏液性水腫,甚至頭面。病變常呈對稱性。早期皮膚增厚,粗而變韌,隨後可出現大小不等的斑塊狀結節,邊界清楚直徑5-30mm,隆起皮膚表面,凹凸不平,壓之無凹陷。後期皮損融合,皮膚呈橘皮樣並有疣狀突起。重者雙下肢增粗如橡皮腿。根據不同臨床表現可分為局限型、瀰漫型及橡皮腫型3種類型。
診斷與鑑別診斷
甲亢合併皮膚病,首先應明確甲亢診斷。患者怕熱、多汗、消瘦、心率增快等高代謝症候群,血清甲狀腺素水平有不同程度升高,並見有全身多汗、尤其是手掌、足底有多汗病;或皮膚溫暖,常伴有手掌紅斑和面部、頸、前胸潮紅;或色素沉著,或面部、頸部、肘部及手掌等處出現潮紅;或頭髮及體毛細軟,常伴瀰漫性脫髮;或指甲改變;或瘙癢及蕁麻疹;或出現眼腫及下肢浮腫或見白癜風、脛骨前黏液性水腫等即可考慮本病,並以此與其他皮膚病相鑑別。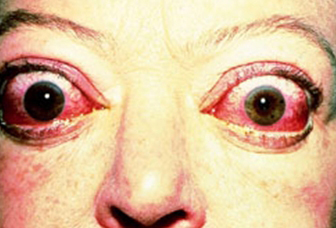

治療
1.甲亢合併非特異性皮膚病變
用抗甲狀腺藥物抑制T3、T4合成以及T4在外周組織的轉化,4-8周,一般激素水平可降至正常或接近正常,但TSH受抑制未必完全解除。雖然如此,高代謝及高交感活性症狀多已緩解,皮膚潮紅、多汗、潮熱等症可自然減輕或消失。多汗明顯者可加β受體阻斷劑,如心得安、Betaloc、或康可等。
2.脫髮治療
主要是儘量避免來自精神方面的壓力。注意保持生活的規律性,注意飲食的營養平衡,保證充足的睡眠時間。頭髮已經少到可以看到頭皮的情況下,一般3-5個月的時間內可自然地恢復原貌。隨著甲亢的治癒,頭髮多可恢復到原狀。有的可用外用藥和內服藥,還可配合人工太陽燈照射等特殊的治療方法。
3.合併白癜風的治療
4.脛骨前黏液性水腫的治療
抗甲狀腺藥物治療對本症無效。輕者部分可自行緩解,較重者可於患部塗敷或皮下注射糖皮質激素或透明質酸酶。我們及國內其他學者均曾採用局部注射地塞米松,每周1-2次,短期療效尚可,皮膚浸潤斑塊可縮小或消失,嚴重療效較差,且不能阻止復發。