定義及概述,適應證禁忌證,適應證,禁忌證,操作流程,併發症及處理,治療方式選擇,原則,治療方式,來源,
定義及概述
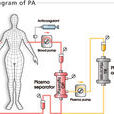
血漿吸附是血液引出後首先進入血漿分離器將血液的有形成份(血細胞、血小板)和血漿分開,有形成份輸回患者體內,血漿再進入吸附器進行吸附清除其中某些特定的物質,吸附後血漿回輸至患者體內。血漿吸附根據吸附劑的特性主要分為兩大類,一類是分子篩吸附,即利用分子篩原理通過吸附劑攜帶的電荷和孔隙,非特異性地吸附在電荷和分子大小與之相對應的物質,如活性碳、樹脂、碳化樹脂和陽離子型吸附劑等;另一類是免疫吸附,即利用高度特異性的抗原-抗體反應或有特定物理化學親和力的物質(配基)結合在吸附材料(載體)上,用於清除血漿或全血中特定物質(配體)的治療方法,如蛋白A 吸附、膽紅素吸附等。
適應證禁忌證
適應證
1、腎臟和風濕免疫系統疾病系統性紅斑狼瘡和狼瘡性腎炎、抗腎小球基底膜病、Wegener 肉芽腫、新月體腎炎、局灶節段性腎小球硬化、溶血性尿毒症綜合徵、免疫性肝病、脂蛋白腎病、冷球蛋白血症、類風濕性關節炎、單克隆丙種球蛋白血症、抗磷脂抗體綜合徵等。
2、神經系統疾病重症肌無力、Guillain-Barrè綜合徵等。
3、血液系統疾病特發性血小板減少性紫癜、血栓性血小板減少性紫癜、血友病等。
4、血脂代謝紊亂嚴重的家族性高膽固醇血症、高三醯甘油血症等。
5、肝衰竭重症肝炎、嚴重肝衰竭尤其是合併高膽紅素血症患者等。
6、器官移植排斥腎移植和肝移植排斥反應、群體反應抗體(PRA)升高、移植後超敏反應等。
7、重症藥物或毒物的中毒化學藥物或毒物、生物毒素,對於高脂溶性而且易與蛋白結合的藥物或毒物,可選擇血漿灌注吸附,或與血液透析聯合治療效果更佳。
8、其它疾病擴張性心肌病、β2 微球蛋白相關澱粉樣變、銀屑病、甲狀腺機能亢進等。
禁忌證
無絕對禁忌證,相對禁忌證包括:
1、對血漿分離器、吸附器的膜或管道有過敏史。
2、嚴重活動性出血或DIC,藥物難以糾正的全身循環衰竭。
3、非穩定期的心、腦梗死,顱內出血或重度腦水腫伴有腦疝。
4、存在精神障礙而不能很好配合治療者。
操作流程
由於血漿吸附療法存在不同的吸附劑類型和不同的治療模式,其操作程式也有不同,應參照不同治療方法、不同吸附柱及不同的機器設備的相關說明書進行。主要程式如下:
治療前評估
(1) 醫院資質建議在三級甲等醫院的血液淨化中心進行。
(2) 術前常規檢查血常規、出凝血指標、血清白蛋白、血清球蛋白、血電解質(鈉、鉀、氯、鈣、磷);肝功能、腎功能,及與原發病相關的特異性指標等。
(3) 由有資質的腎臟專科醫師綜合評估患者適應證和禁忌證,確定患者是否應進行血漿吸附及選用何種吸附器。
(4) 向家屬及或患者交代病情,簽署知情同意書。
建立血管通路
參照血管通路章節,多採用臨時血管通路。
物品準備及核對
按醫囑準備血漿分離器、血漿成份吸附器、專用血液吸附管路並核對其型號;準備生理鹽水、葡萄糖溶液、抗凝劑、配置含有抗凝劑的生理鹽水;準備體外循環用的必須物品:如止血鉗、注射器、手套等。常規準備地塞米松、腎上腺素等急救藥品和器材。
確定治療處方
(1) 治療劑量
一般單次吸附治療的劑量為2~3 倍血漿容量,治療持續時間為2~3 小時為宜。若有必要可更換一隻吸附器繼續吸附,或定時、定期再進行吸附,吸附器的選擇根據治療目的決定(參照附錄)具體療程可根據患者致病的抗體、免疫球蛋白G 等致病因子水平來評定。
患者的血漿容量可以按照下述公式進行計算和估計:
根據患者的性別、血球壓積和體重可用以下公式計算
血漿容量=(1 – 血細胞比容)× [b +(c × 體重)]
其中:血漿容量的單位為ml,體重的單位為kg。b 值在男性為1530,女性
為864;c 值男性為41,女性為47.2。
(2) 抗凝
1) 治療前患者凝血狀態評估和抗凝藥物的選擇參照血液淨化的抗凝治療章節。
2) 抗凝方案
① 普通肝素
一般首劑量0.5~1.0mg/kg,追加劑量10~20mg/h,間歇性靜脈注射或持續性靜脈輸注(常用);預期結束前30分鐘停止追加。實施前給予4mg/dl的肝素生理鹽水預沖、保留灌注20分鐘後,再給予生理鹽水500ml沖洗,有助於增強抗凝效果。肝素劑量應依據患者的凝血狀態個體化調整。
② 低分子肝素
一般選擇60~80IU/kg,推薦在治療前20~30分鐘靜脈注射,無需追加劑量。同樣肝素生理鹽水預沖有助於增強抗凝效果(方法同上)。
③ 出血風險高的患者,也可在監測APTT下,給予阿加曲班。
3)抗凝治療的監測和併發症處理參照血液淨化的抗凝治療章節
操作流程
(1) 按照設備出廠說明書準備並檢查設備運轉情況。
(2) 開機自檢,核對血漿分離器、血漿成份吸附器、管路等型號,按治療方式、機器、治療方式及各種耗材的產品說明書進行安裝連線、預沖。
(3) 查對患者姓名,檢查生命體徵並記錄。
(4) 給予患者抗凝劑
(5) 設定血漿吸附治療參數包括血液泵、血漿泵、廢液泵和肝素泵流量、血漿處理目標量、溫度,設定各種報警參數。
(6) 開始連線患者,進入臨床程式。引血至管路開始治療,密切觀察機器運行,包括全血流速、血漿流速、動脈壓、靜脈壓、跨膜壓變化。特別是開始治療半小時以內的抗凝充分非常重要。
(7) 治療開始時血流量一般從50~80ml/min 逐漸增加至100~150 ml/min,分離的血漿以25~50ml/min 左右的流速流經吸附器吸附後回輸血體內。
(8) 密切觀察各種濾器情況,血漿顏色,注意有無溶血的發生,如有破膜應及時更換相應濾器。
(9) 密切觀察患者生命體徵,包括每30 分鐘測血壓、心率等。
(10)達到治療量後,進入回收程式,觀察並記錄患者生命體徵、病情變化、治療參數及治療經過。
併發症及處理
(一) 低血壓多由體外循環引起,對本身存在低血容量的患者,在上機前酌情補充必要的膠體和晶體溶液。
(二) 過敏反應治療前各種濾器要充分預沖,並且預沖時注意檢查吸附器。治療過程中出現上述症狀時給予糖皮質激素和抗組胺類藥物、吸氧等對症治療,必要時終止血漿吸附治療,嚴重者出現休克時按過敏性休克處理。
(三) 溶血查明原因,並予以糾正,如為濾器破膜,及時更換。
(四) 出血多為抗凝劑過量所致。
(五) 凝血包括血漿分離器、血漿吸附器、透析器內凝血和留置管凝血,多與術前肝素使用劑量不足,或患者處於高凝狀態,或伴有高脂血症有關。
術中密切觀察跨膜壓變化,調整肝素追加量。如跨膜壓短時間內迅速升高,可時追加肝素量。若出現濾器破膜,應立即更換。
(六)穿刺局部血腫、氣胸、腹膜後出血。肝衰竭患者凝血功能差,可酌情於治療前輸血漿、凝血酶原複合物等補充凝血因子。治療中注意肝素用量。術中、術後要臥床休息,減少穿刺部位的活動,或局部止血。
治療方式選擇
血漿吸附器及治療方式的選擇
原則
根據目的清除物質的不同,選擇不同的血漿吸附模式和不同的血漿吸附器。
治療方式
1、免疫吸附免疫吸附療法是通過體外循環,將分離出的含致病因子的血漿通過以抗原-抗體或某些具有特定物理化學親和力的物質作為配基與載體結合而製成吸附柱,利用其特異吸附性能,選擇性或特異性地清除血液中致病物質。
(1) 免疫吸附類型包括:① 抗原抗體結合型;② 補體結合型;③ Fc結合型;④ 靜電結合型;⑤ 疏水結合型。
(2) 免疫吸附劑配體包括蛋白A、特定的抗原(DNA)、特定的抗體(抗人LDL 抗體、抗人IgG 抗體)、C1q、聚賴氨酸、色氨酸、苯丙氨酸等。
(3) 免疫吸附劑載體包括瓊脂糖凝膠、葡聚糖、二氧化矽凝膠、聚乙烯醇珠、樹脂等。
2、血漿灌流吸附(分子篩吸附) 血漿灌流是套用血漿膜式分離技術,將血漿從血液中直接分離出來,送入血液灌流器中,將血漿中的各種毒素吸附後再返回體內。臨床常用的吸附劑有活性炭和樹脂兩種。主要用於清除尿毒症中分子毒素(如β2-MG 等)、藥物中毒和毒物等。
3、血漿濾過吸附配對血漿濾過吸附(Couple Plasma Filtration Adsorption,CPFA)也稱連續性血漿濾過吸附( Continuous Plasma Filtration Adsorption,CPFA),是指全血先由血漿分離器分離出血漿,血漿經吸附器吸附後與血細胞混合後,再經血液濾過或血液透析後回輸到體內。CPFA 具有溶質篩選係數高、生物兼容性好、兼有清除細胞因子和調整內環境功能等特點,能廣譜地清除促炎及抗炎物質而且具有自我調節功能,可用於急性腎衰竭、敗血症和多臟器衰竭等危重患者的搶救。
來源
《血液淨化標準操作規程(2010 版)》