胸椎管狹窄症是由發育性因素或由椎間盤退變突出、椎體後緣骨贅及小關節增生、韌帶骨化等因素導致胸椎管或神經根管狹窄引起相應脊髓、神經根受壓的疾病。
基本介紹
- 西醫學名:胸椎管狹窄症
- 英文名稱:Thoracic Canal Stenosis
- 所屬科室:外科 - 骨科
- 發病部位:胸椎
- 主要症狀:進行性的下肢無力,麻木,癱瘓
- 主要病因:黃韌帶骨化,胸椎間盤突出,後縱韌帶骨化
- 傳染性:無傳染性
- 是否進入醫保:是
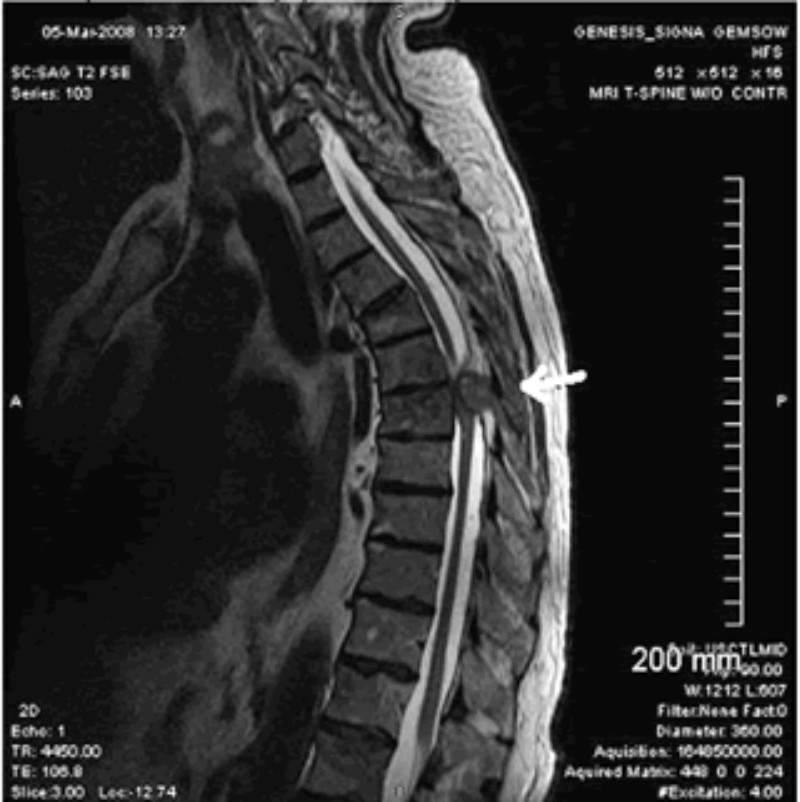
胸椎管狹窄症是由發育性因素或由椎間盤退變突出、椎體後緣骨贅及小關節增生、韌帶骨化等因素導致胸椎管或神經根管狹窄引起相應脊髓、神經根受壓的疾病。
胸椎管狹窄症是由發育性因素或由椎間盤退變突出、椎體後緣骨贅及小關節增生、韌帶骨化等因素導致胸椎管或神經根管狹窄引起相應脊髓、神經根受壓的疾病。...
胸椎管狹窄症是胸椎管橫斷面減小而產生的胸段脊髓壓迫綜合徵,多見於中年男性,其病因主要來自發育性胸椎管狹窄和後天退行性變所致的綜合性因素。早在1911年Teacher通過...
胸椎椎管狹窄症多見於中年男性,其病因主要來自發育性胸椎椎管狹窄和後天退行性變所致的綜合性因素。在脊椎椎管狹窄症中胸椎椎管狹窄症遠較腰椎和頸椎少見。但近年...
胸椎病是脊柱病中常見的疾病之一,主要是由於胸椎退行性增生造成,以下位胸椎居多見。其為一系列疾病,包含了胸椎管狹窄,胸椎間盤突出,胸椎壓縮性骨折,胸椎關節紊亂...
椎管減壓術是通過手術解除因椎管狹窄脊髓和神經受壓的方法。脊柱任何部位的椎管狹窄都可以實行減壓術,只是致壓部位和性質不同,減壓途徑和方式也不一樣。胸椎和腰椎...
脊柱外科,著重於胸椎管狹窄症(胸椎黃韌帶骨化、胸椎後縱韌帶骨化、胸椎間盤突出)、腰椎病(腰椎間盤突出症、腰椎管狹窄症、腰椎滑脫症、腰椎峽部不連症、腰椎退...
擅長脊柱各類疾病的臨床診療:如頸椎病、腰椎間盤突出症、腰椎滑脫、腰椎管狹窄、胸椎管狹窄症、脊柱骨折、脊柱腫瘤等。尤其在青少年脊柱側彎的臨床診療及手術技巧上...
脊柱退行性疾病的椎間盤突出,椎管狹窄,滑脫,脊柱退行性疾病的椎間盤突出,椎管狹窄,滑脫,胸椎管狹窄症前後路減壓內固定治療,脊柱腫瘤手術切除及綜合治療,胸椎管狹...
3、2012年,“胸椎管狹窄症關鍵診療技術研究”榮獲北京市科技進步獎二等獎 (第8完成人)。 4、2012年“胸腰椎嚴重後凸畸形的外科治療及相關技術研究” 榮獲首都十...
成人脊柱畸形矯正、胸椎管狹窄、脊柱腫瘤等複雜疾病的手術治療。 [2] 魯世保學術兼職 編輯 學術兼職如下 [3] :中國康復醫學會脊柱脊髓專業委員會第二屆脊柱脊髓...
已完成數百例腰椎退變性不穩定、腰椎間盤突出、腰椎管狹窄、腰椎峽部裂的手術。完成百餘例頸椎病、頸椎管狹窄、及胸椎管狹窄、胸椎間盤突出的手術。並取得較為...
少數病例上肢症狀輕微或無症狀,需與胸椎管狹窄症鑑別。 所謂前脊髓動脈型並不多見,起病急,運動障礙一般是下肢重於上肢,溫覺與痛覺減弱或消失,而深部感覺大多正常...
(髖臼)及脊柱複雜骨折脫位畸形,髖、膝關節疾病(如股骨頭缺血性壞死、退行性骨關節病、骨腫瘤或先天性疾病等)、頸胸腰椎退行性疾病(如頸椎病、胸椎管狹窄及腰椎間...
