基本信息,1 適應證和用途,1.1 不能切除或轉移黑色素瘤,1.2 轉移鱗狀非小細胞肺癌,2 劑量和給藥方法,2.1 推薦劑量,2.2 劑量調整,2.3 製備和給藥,給藥,3 劑型和規格,4 禁忌證,5 警告和注意事項,5.1 免疫介導肺炎,5.2 免疫介導結腸炎,5.3 免疫介導肝炎,5.4 免疫介導腎炎和腎功能不全,5.5 免疫介導,5.6 其他免疫介導不良反應,5.7 胚胎胎兒毒性,6 不良反應,6.1 臨床試驗經驗,6.2 免疫原性,7 藥物相互作用,8 特殊人群中使用,8.1 妊娠,8.2 哺乳,8.3 有生殖潛能女性和男性,8.4 兒童使用,8.5 老年人使用,8.6 腎受損,8.7 肝受損,9 藥物過量,10 一般描述,11 臨床藥理學,11.1 作用機制,11.2 藥代動力學,12非臨床毒理學,12.1 癌發生,突變發生,生育力受損,12.2 動物毒理學和/或藥理學,13 臨床研究,13.2 轉移鱗狀非小細胞肺癌,14 如何供應貯存和處置,15患者諮詢資料,
基本信息
中文名稱:納武單抗
英文名稱:nivolumab
1 適應證和用途
1.1 不能切除或轉移黑色素瘤
OPDIVO(nivolumab)納武單抗是適用為有不能切除或轉移黑色素瘤和易普利姆瑪和,如BRAF V600突變陽性,一種BRAF抑制劑患者後疾病進展的治療[見臨床研究(14)]。
這個適應證是根據腫瘤反應率和反應的持久性在加速批准下被批准。對這個適應證的繼續可能取決於驗證和在驗證試驗中臨床獲益的描述。
1.2 轉移鱗狀非小細胞肺癌
OPDIVO(nivolumab)納武單抗適用為有轉移鱗狀非小細胞肺癌(NSCLC)用基於鉑化療或後有轉移患者的治療[見臨床研究(14.2)]。
2 劑量和給藥方法
2.1 推薦劑量
OPDIVO的推薦劑量是每2周曆時60分鐘靜脈輸注給予3 mg/kg直至疾病進展或不可接受毒性。
2.2 劑量調整
對甲狀腺功能減退或甲狀腺功能亢進無劑量調整建議。
對任何以下不給OPDIVO:
●2級肺炎[見警告和注意事項(5.1)]
●2或3級結腸炎[見警告和注意事項(5.2)]
●穀草轉氨酶(AST)或谷丙轉氨酶(ALT)大於正常上限(ULN)3和至5倍或總膽紅素大於ULN 1.5和直至3倍[見警告和注意事項(5.3)]
● 肌酐大於ULN 1.5和至6倍或大於基線1.5倍[見警告和注意事項(5.4)]
● 任何其他嚴重或3級治療t-相關不良反應[見警告和注意事項(5.6)]
患者其不良反應恢復至0-1級恢復OPDIVO。
對以下任何永久終止OPDIVO:
● 任何危及生命或4級不良反應
● 3或4級肺炎[見警告和注意事項(5.1)]
● 4級結腸炎[見警告和注意事項(5.2)]
● AST或ALT大於ULN 5倍或總膽紅素大於ULN 3倍[見警告和注意事項(5.3)]
● 肌酐大於ULN 6倍[見警告和注意事項(5.4)]
● 任何嚴重或3級治療-相關不良反應復發
● 不能減低皮質激素劑量至10 mg或潑尼松[prednisone]的更低或等同物在12周內每天
● 持久2或3級治療-相關不良反應在OPDIVO末次劑量12周內不恢復至0-1級
2.3 製備和給藥
給藥前肉眼觀察藥物產品溶液對顆粒物質和變色。OPDIVO是清晰至乳白,無色至淺黃色溶液。如小瓶溶液除了少許半透明至白色蛋白樣顆粒遺棄為霧,是變色,或含外來顆粒物質。不要搖動小瓶。
製備
● 抽吸需要容積的OPDIVO和轉移至靜脈容器。
● 用或0.9%氯化鈉注射液,USP或或5%葡萄糖注射液,USP稀釋OPDIVO以製備一個輸注有最終濃度範圍從1 mg/mL至10 mg/mL。
● 輕輕倒置混合稀釋溶液。不要搖動。
● 遺棄OPDIVO的部分使用小瓶或空小瓶。
輸注的貯存
產品不含防腐劑。在配製後貯存OPDIVO輸注或:
● 在室溫從製備後不超過4小時。這包括室溫貯存在IV容器輸注和為輸注給予時間或
● 在冰櫃在2°C至8°C(36°F-46°F)從輸注製備時不超過24小時
不要凍結。
給藥
通過靜脈線歷時60分鐘給予輸注含一個無菌,無防腐劑,低蛋白結合線上濾膜(孔大小0.2 μm至1.2 μm)。不要在相同靜脈線共同給予其他藥物。結束輸注時沖洗靜脈線。
3 劑型和規格
注射液:40 mg/4 mL(10 mg/mL)和100 mg/10 mL(10 mg/mL)溶液在一次用小瓶中。
4 禁忌證
無。
5 警告和注意事項
5.1 免疫介導肺炎
用OPDIVO治療發生嚴重肺炎或間質性肺病,包括致命病例。跨越臨床試驗經驗有實體腫瘤患者 574例,接受OPDIVO患者發生致命性免疫介導肺炎0.9%(5/574)。在試驗1中未發生致命性肺炎病例;所有五例致命性病例1例患者)。
在試驗1中,接受OPDIVO患者發生肺炎,包括間質性肺病3.4%(9/268)和接受化療102例患者無。免疫介導肺炎,被定義為需要使用皮質激素和無明確另外病因,接受OPDIVO患者發生 2.2%(6/268):1例有3級和5例有2級肺炎。對6例至發作中位時間為2.2個月(範圍:25天-3.5個月)。在2例患者中,在為其他理由終止OPDIVO後肺炎被診斷,而2級肺炎導致中斷或在其餘4例患者永久終止OPDIVO。所有6例患者接受高劑量皮質激素(至少40 mg潑尼松等同量每天);在所有6例患者用皮質激素免疫介導肺炎改善至0或1級。有2例有2級肺炎患者完全解決(被定義為用皮質激素完成改善至0級)和再開始用OPDIVO無肺炎復發。
在試驗3中,接受OPDIVO患者發生肺炎6%(7/117),包括5例3級和兩例2級病例,所有都是免疫-介導的。至發作中位時間為3.3個月(範圍: 1.4至13.5個月)。所有7例患者為肺炎或另外事件終止OPDIVO和所有7例患者在接受高劑量皮質激素(至少40 mg潑尼松[prednisone]等價物每天)經歷肺炎的完全解決。
監視患者肺炎體徵和症狀。對2級或更大肺炎給予糖皮質激素在劑量1至2 mg/kg/day潑尼松等同物,接著皮質激素逐漸減小。對嚴重(3級)或危及生命(4級)肺炎永久終止OPDIVO和對中度(2級)肺炎不給OPDIVO直至解決[見劑量和給藥方法(2.2)]。
5.2 免疫介導結腸炎
在試驗1中,接受OPDIVO患者21%(57/268)發生腹瀉或結腸炎和接受化療患者為18%(18/102)。免疫介導結腸炎,被定義為需要使用皮質激素與無明確另外病因,接受OPDIVO患者發生2.2%(6/268):5例患者有3級和1例患者有2級結腸炎。免疫介導結腸炎從開始OPDIVO至發作中位時間為2.5個月(範圍:1-6個月)。在3例患者中,在為其他理由終止OPDIVO後被診斷結腸炎,而在其餘3例患者中,2或3級結腸炎導致中斷或永久終止OPDIVO。這些5/6例患者接受高劑量皮質激素(至少40 mg潑尼松等同量)在皮質激素逐漸減小前共中位時間1.4個月(範圍:3天-2.4個月)。第6例患者對另外免疫介導不良反應繼續用開始的低劑量皮質激素。在5例患者中用皮質激素免疫介導結腸炎改善至0級,包括1例有3級結腸炎患者在完全解決後再開始(被定義為皮質激素完成改善至0級)無結腸炎另外事件。1例患者2級結腸炎正在進行。
在試驗3中,在21%(24/117)患者發生腹瀉。在0.9%(1/117)患者中發生免疫介導結腸炎(3級) 。在這個患者中至開始發作時間是6.7個月。患者接受高劑量皮質激素和是永遠地終止OPDIVO。發生完全解決。
對免疫介導結腸炎監視患者。給予糖皮質激素 劑量1至2 mg/kg/day潑尼松等同量接著對嚴重(3級)或危及生命(4級)結腸炎逐漸減小皮質激素。對中度(2級)結腸炎超過5天時間給予糖皮質激素在劑量0.5至1 mg/kg/day 潑尼松等同量接著逐漸減小皮質激素;如儘管皮質激素開始惡化或無改善,增加劑量至1至2 mg/kg/day潑尼松等同量。對2或3級免疫介導結腸炎不給OPDIVO。對4級結腸炎或對復發性結腸炎再開始用OPDIVO永久終止OPDIVO[見劑量和給藥方法(2.2)]。
5.3 免疫介導肝炎
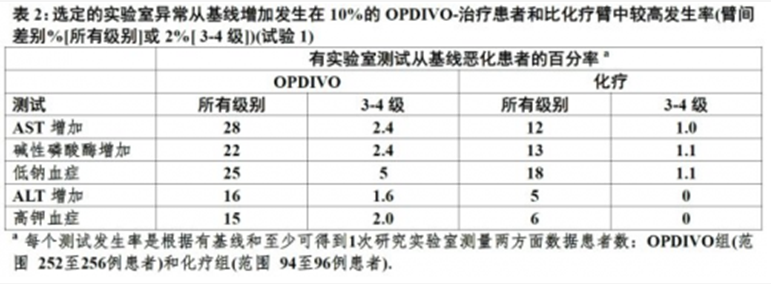
在試驗1中,在OPDIVO-治療組當與化療-治療組比較,肝測試異常發生率增加有AST增加(28%相比12%),鹼性磷酸酶(22%相比13%),ALT(16%相比5%),和總膽紅素(9%相比0)。免疫介導肝炎,被定義為需要皮質激素和無明確另外病因,發生在1.1%(3/268)接受OPDIVO患者:2例患者有3級和1例患者有2級肝炎。至發作時間為開始OPDIVO後97,113,和86天。在1例患者中,在為其他理由終止OPDIVO後被診斷肝炎。在2例患者中,不給OPDIVO。所有這些3例患者接受高劑量皮質激素(至少40 mg潑尼松等同量)。在皮質激素開始415天內肝測試改善至1級。在2例患者中免疫介導肝炎解決和隨皮質激素繼續沒有復發;第三例患者死於有持久肝炎疾病進展。2例患者有3級肝炎再開始OPDIVO解決和,在1例患者中,3級免疫介導肝炎復發導致永久終止OPDIVO。
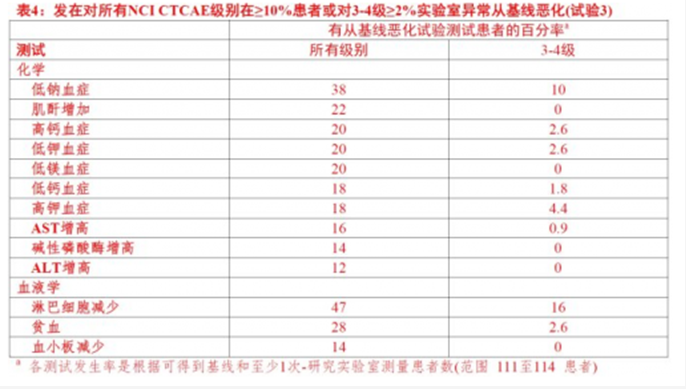
在試驗3中,肝測試值增加的發生率是AST(16%),鹼性磷酸酶(14%),ALT(12%),和總膽紅素(2.7%)。在這個試驗中未發生免疫介導肝炎病例。
治療前和期間定期對異常肝測試監視患者。對2級或更大轉氨酶升高,有或無總膽紅素同時升高給予糖皮質激素在劑量1至2 mg/kg/day潑尼松等同量。對中度(2級)不給OPDIVO和對嚴重(3級)或危及生命(4級)免疫介導肝炎永久終止OPDIVO[見劑量和給藥方法(2.2)和不良反應(6.1)]。
5.4 免疫介導腎炎和腎功能不全
在試驗1中,在OPDIVO-治療組當與化療-治療組比較(13%相比9%)有肌酐升高發生率增加。2或3級免疫介導腎炎或腎功能不全(被定義為肌酐增加2級,需要皮質激素,和無明確另外病因) OPDIVO開始後分別在3.5和6個月發生0.7%(2/268)患者。在兩例患者OPDIVO都永久終止;兩例都接受高劑量皮質激素(至少40 mg潑尼松等同量)。免疫介導腎炎解決和在1例中繼續皮質激素沒有復發。在1例患者中正在腎功能不全。
在試驗3中,升高的肌酐的發生率是22%。在0.9% (1/117)患者中發生免疫介導腎不全(2級)。在這個患者至發作時間是0.8個月。患者接受高劑量皮質激素。不給OPDIVO,而接受另外OPDIVO前由於疾病進展患者終止。正在進行免疫介導腎功能不全。
治療前和期間定期監視患者對升高的血清肌酐。給予糖皮質激素劑量1至2 mg/kg/day潑尼松等同量對危及生命(4級)血清肌酐升高接著皮質激素逐漸減小和永久終止OPDIVO。對嚴重( 3級)或中度(2級)血清肌酐升高,不給OPDIVO和給予糖皮質激素在劑量0.5至1 mg/kg/day潑尼松等同量接著逐漸減小皮質激素;如惡化或無改善發生,增加皮質激素劑量至1至2 mg/kg/day 潑尼松等同量和永久終止OPDIVO[見劑量和給藥方法(2.2)和不良反應(6.1)]。
5.5 免疫介導
甲狀腺功能減退和甲狀腺功能亢進
在試驗1中,其中患者在基線和試驗期間評價甲狀腺功能,接受OPDIVO患者1或2級甲狀腺功能減退發生8%(21/268)和102例接受化療患者沒有。至發作中位時間為2.5個月(範圍:24 天-11.7個月)。17/21例有甲狀腺功能減退患者接受左旋甲狀腺素[levothyroxine]。15/17例患者接受隨後OPDIVO給藥同時繼續接受左旋甲狀腺素。
接受OPDIVO患者1或2級甲狀腺功能亢進發生3%(8/268)和接受化療患者為1%(1/102)。OPDIVO-治療患者至發作中位時間為1.6個月(範圍:0-3.3個月)。4/5例患者有1級甲狀腺功能亢進和2/3例患者有2級甲狀腺功能亢進有記錄的甲狀腺功能亢進解決;所有3例患者對2級甲狀腺功能亢進接受醫療處理。
在試驗3中,在基線時,治療的第一天,和每6周患者被評價甲狀腺功能。在4.3% (5/117)患者發生甲狀腺功能減退。對這些5例至發作中位時間是4.1個月(範圍: 1.4至4.6個月)。所有5例有甲狀腺功能減退患者接受左旋甲狀腺素。在1例患者中甲狀腺功能減退發生的完全解決允許終止左旋甲狀腺素。在這些5例患者中未發生OPDIVO的中斷.
在1.7%(2/117)患者中發生甲狀腺功能亢進。一例患者在OPDIVO的首次劑量後5.2個月經受2級甲狀腺功能亢進,需要用高劑量皮質激素和他巴唑[methimazole]治療。在4.7個月後甲狀腺實驗室測試恢復正常。
治療前和治療期間定期監視甲狀腺功能。對甲狀腺功能減退給予激素替代治療。為控制甲狀腺功能亢進開始醫學處理。對甲狀腺功能減退或甲狀腺功能亢進沒有OPDIVO劑量調整對建議。
5.6 其他免疫介導不良反應
可能發生其他臨床上顯著免疫介導不良反應。OPDIVO治療終止後可能發生免疫介導不良反應。
在試驗1和3 (n=385)低於2% OPDIVO-治療患者發生以下臨床上意義,免疫介導不良反應: 腎上腺皮質功能不全,葡萄膜炎,胰腺炎,面部和外展神經麻痹,脫髓鞘,自身免疫性神經病變,運動功能障礙,和血管炎。
在試驗1中OPDIVO-治療患者發生以下臨床上顯著免疫介導不良反應低於1%:胰腺炎,葡萄膜炎,脫髓鞘,自身免疫神經病變,腎上腺皮質功能不全,和面部和外展神經麻痹。
跨越OPDIVO臨床試驗給予劑量3 mg/kg和10 mg/kg被鑑定以下附加臨床上顯著,免疫介導不良反應:垂體炎,糖尿病酮症酸中毒,垂體機能減退,Guillain-Barré綜合症,和肌無力綜合症。
對任何懷疑對免疫介導不良反應,除外其他原因。根據不良反應的嚴重程度,不給OPDIVO,給予高劑量皮質激素,和如適當,開始激素替代。改善至1級或更低,開始皮質激素逐漸減小和繼續逐漸減小超過至少1個月。在皮質激素逐漸減小完成後根據事件嚴重程度考慮再開始OPDIVO [見劑量和給藥方法(2.2)]。
5.7 胚胎胎兒毒性
根據其作用機制和來自動物研究數據,當給予妊娠婦女OPDIVO可能致胎兒危害。在動物生殖研究中,對食蟹猴從器官形成期開始至分娩給予nivolumab導致流產增加和嬰兒早產死亡。忠告妊娠婦女對胎兒潛在風險。忠告有生殖潛能女性在用OPDIVO治療期間和OPDIVO末次劑量後至少5個月使用有效避孕[見特殊人群中使用(8.1,8.3)]。
6 不良反應
在說明書其他節內更詳細討論以下不良反應:
● 免疫介導肺炎[見警告和注意事項(5.1)]
● 免疫介導結腸炎[見警告和注意事項(5.2)]
● 免疫介導肝炎[見警告和注意事項(5.3)]
● 免疫介導腎炎和腎功能不全[見警告和注意事項(5.4)]
● 免疫介導甲狀腺功能減退和甲狀腺功能亢進[見警告和注意事項(5.5)]
● 其他免疫介導不良反應[見警告和注意事項(5.6)]
6.1 臨床試驗經驗
因為臨床試驗是在廣泛不同情況下進行的,臨床試驗觀察到不良反應率不能與另一種藥臨床試驗發生率直接比較而且可能不反映實踐中觀察到的發生率。
在警告和注意事項節描述數據和在試驗1中以下反映對OPDIVO暴露,一項隨機化,開放試驗其中370例有不能切除或轉移黑色素瘤患者和在試驗3中,一個在有轉移鱗狀非小細胞肺癌(NSCLC)患者單-臂試驗。
在試驗1,3,或一項另外劑量發現研究(n=306)給予OPDIVO在劑量0.1至10 mg/kg每2周納入總共691例患者中評價臨床上顯著不良反應[見警告和注意事項 (5.1,5.6)]。
不可切除或轉移黑色素瘤
在試驗1評價OPDIVO的安全性,一項隨機化,開放試驗其中370例患者有不可切除或轉移黑色素瘤每2周接受OPDIVO 3 mg/kg (n=268)或研究者選擇的化療(n=102),或氮烯咪胺[dacarbazine]1000 mg/m2每3周或卡鉑AUC 6每3周加紫杉醇175 mg/m2每3周聯用[見臨床研究(14)]。在OPDIVO-治療患者中位暴露時間是5.3個月(範圍:1天-13.8+個月)與中位8劑(範圍:1至31)和在化療治療患者為 2個月(範圍:1天-9.6+個月)。在這個正在進行試驗中,24%患者接受OPDIVO共大於6個月和3%患者接受OPDIVO共大於1年。
在574例納入在兩項臨床試驗有實體腫瘤患者每2周接受OPDIVO劑量0.1至10 mg/kg,還評價臨床上顯著不良反應。跨越正在進行臨床試驗免疫介導不良反應報告被補充[見警告和注意事項(5.1,5.6)]。
在試驗1中,患者用易普利姆瑪治療後和,如BRAF V600突變陽性,一個BRAF抑制劑曾記錄疾病進展。試驗排除患者有自身免疫疾病,以前易普利姆瑪-相關4級不良反應(除了對內分泌病)或3級易普利姆瑪-相關不良反應沒有解決或在開始事件12周內被不適當地控制,患者有情況需要用皮質激素全身慢性治療(>10 mg每天潑尼松等同量)或其他免疫抑制藥物,對乙型或C型肝炎測試陽性,和一個HIV病史。
在OPDIVO組和化療組研究人群特徵是相似:66%男性,中位年齡59.5歲,98%白種人,基線 ECOG體能狀態0(59%)或1(41%),74%有M1c期疾病,73%有皮膚黑色素瘤,11%有黏膜黑色素瘤,對晚期或轉移疾病73%接受兩次或更多以前治療,和18%有腦轉移。在OPDIVO組有更多患者在基線時升高的LDH(51%相比38%)。
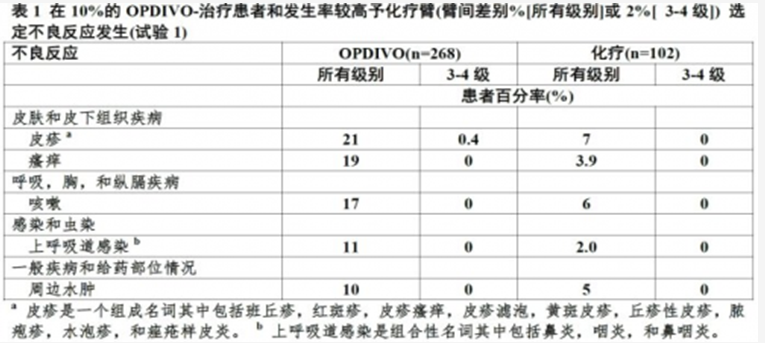
在9%患者對不良反應OPDIVO被終止。26%接受OPDIVO患者有對一種不良反應藥物延遲。接受OPDIVO患者41%發生嚴重不良反應。接受OPDIVO患者42%發生3和4級不良反應。報告最頻發3和4級不良反應在2%至較低於5%患者接受OPDIVO 是腹痛,低鈉血症,穀草轉氨酶增加,和脂肪酶增加。
表1總結髮生至少10%OPDIVO-治療患者。最常見不良反應(在至少20%患者報導)不良反應是皮疹。
在試驗中用OPDIVO治療患者小於10%其他臨床上重要不良反應是:
心臟疾病:室性心律失常
眼疾病:虹膜睫狀體炎
一般疾病和給藥部位情況:感染-相關反應
調查:澱粉酶增加,脂肪酶增加
神經系統疾病:眩暈,外周和感覺神經病變
皮膚和皮下組織疾病:剝脫性皮炎,多形性紅斑,白癜風,銀屑病。
轉移鱗狀非小細胞肺癌
在試驗3中,一項單-臂多國,多中心試驗在117例有轉移鱗狀NSCLC和用以前基於鉑治療和至少一種另外全身治療二者後進展的患者周評價OPDIVO的安全性[見臨床研究(14.2)]。患者每2周接受歷時60分鐘給予靜脈3 mg/kg OPDIVO。中位治療時間為2.3個月(範圍: 1天至 16.1+個月)。患者接受中位6劑(範圍: 1至34)。
試驗3排除有活動性自身免疫病,症狀性間質性肺病,或未治療腦轉移患者。患者中位年齡為65歲(範圍: 37至87)有50% ≥65歲和14% ≥75歲。多數患者是男性(73%)和白種人(85%)。所有患者接受2或更多以前全身治療。人群基線疾病特徵是復發期IIIb(6%),期IV (94%),和腦轉移(1.7%)。基線ECOG性能狀態是0 (22%)或1 (78%)。
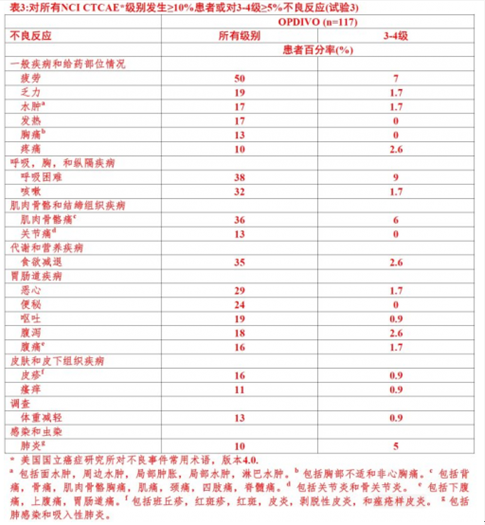
在27%患者中由於不良反應OPDIVO被終止。接受OPDIVO患者的29%對一種不良反應藥物延遲。接受OPDIVO患者中59%發生嚴重不良反應。至少2%患者最頻繁報導的嚴重不良反應是呼吸困難,肺炎,慢性阻塞性肺病加重,間質肺炎,高鈣血症,胸腔積液,咯血,和疼痛。
表3總結在至少10%患者發生不良反應。最常見不良反應(被報導至少20%患者)是疲勞,呼吸困難,肌肉骨骼痛,食慾減退,咳嗽,噁心,和便秘。
在試驗3中小於10%患者的其他臨床重要不良反應為:
一般疾病和給藥部位情況:口炎
神經系統疾病:周圍神系統病變
感染和蟲染:支氣管炎,上呼吸道感染
6.2 免疫原性
如同所有治療性蛋白,存在免疫原性潛能。
在281例每2周用OPDIVO 3 mg/kg治療患者和可評價對存在抗產品抗體,24例患者(8.5%)用一種電化學發光(ECL)分析對治療-出現抗-產品抗體測試陽性。在兩例患者(0.7%)檢測到中和抗體。根據群體藥代動力學和暴露-反應分析沒有與抗-產品結合抗體發展改變的藥代動力學圖形或毒性圖形證據。
抗體形成的檢測是高度依賴於分析的靈敏度和特異性。此外,在某個分析中觀察到抗體陽性發生率(包括中和抗體)可能受幾種因素影響包括分析方法學,樣品處置,採樣時間,同時藥物,和所患疾病。因為這些理由,比較對OPDIVO抗體發生率與其他產品抗體的發生率可能是誤導。
7 藥物相互作用
未曾用OPDIVO進行正式藥代動力學藥物-藥物相互作用研究。
8 特殊人群中使用
8.1 妊娠
風險總結
根據其作用機制[見臨床藥理學(12.1)]和來自動物研究,當給予妊娠婦女OPDIVO可致胎兒危害[見臨床藥理學(12.1)]。在動物生殖研究中,在器官形成期開始至分娩給予nivolumab納武單抗至食蟹猴導致流產增加和早產嬰兒死亡[見數據]。人IgG4已知跨越胎盤屏障和nivolumab是一種免疫球蛋白G4(IgG4);因此,nivolumab納武單抗有潛力可從母親傳遞到發育中的胎兒。在妊娠第二和第三個三個月期間OPDIVO的效應可能更大。藥物相關聯風險沒有可供利用的人數據。忠告妊娠婦女對胎兒的潛在風險。
不知道對適應證人群主要出生缺陷和流產背景風險;但是,在美國一般人群臨床上認可的妊娠主要出生缺陷的背景風險為2-4%和流產為15-20%。
數據
動物數據
PD-1/PD-L1通路的中央功能是通過維持母體對胎兒的免疫耐受性保存妊娠。在鼠類妊娠模型中PD-L1信號的阻斷曾顯示破壞對胎兒耐受性和增加胎兒丟失。在器官形成期開始至分娩接受每周2次,在nivolumab暴露水平較高於在臨床劑量3 mg/kg的nivolumab(根據AUC)觀察到9和42 倍間猴中評價nivolumab納武單抗對圍產期(產前和產後)發育的影響。Nivolumab給予導致一個非-劑量-相關增加自發性流產和增加新生猴死亡。根據其作用機制,胎兒暴露於nivolumab可能增加發生免疫介導疾病風險或改變正常免疫反應和在PD-1敲除小鼠曾報導免疫介導疾病。在用nivolumab處理的食蟹猴的活存嬰猴(18/32與媒介物暴露嬰猴11/16比較),在6個月產後期自始至終沒有明顯畸形和對神經行為,免疫學或臨床病理學參數影響。
8.2 哺乳
風險總結
不知道OPDIVO是否存在人乳汁中。因為許多藥物,包括抗體被排泄在人乳汁和因為哺乳嬰兒來自OPDIVO嚴重不良反應的潛能,忠告婦女用OPDIVO治療期間終止哺乳。
8.3 有生殖潛能女性和男性
避孕
根據其作用機制,當給予妊娠婦女時OPDIVO可能致胎兒危害[見特殊人群中使用(8.1)]。忠告有生殖潛能女性,用OPDIVO 治療期間和OPDIVO末次劑量後共至少5個月使用有效避孕。
8.4 兒童使用
尚未在兒童患者中確定OPDIVO的安全性和有效性。
8.5 老年人使用
OPDIVO的臨床研究沒有包括充分數量年齡65歲和以上患者以確定他們的反應是否不同於較年輕患者。在試驗1中,隨機化至OPDIVO 272例患者,35%患者為65歲或以上和15%為75歲或以上。
8.6 腎受損
根據一項群體藥代動力學分析,在有腎受損患者無劑量調整建議[見臨床藥理學(12.3)]。
8.7 肝受損
根據一項群體藥代動力學分析,對有輕度肝受損患者無劑量調整建議。尚未在有中度或嚴重肝受損患者中研究OPDIVO[見臨床藥理學(12.3)]。
9 藥物過量
沒有用OPDIVO藥物過量的資料。
10 一般描述
Nivolumab是一個人單克隆抗體阻斷PD-1及其配體,PD-L1和PD-L2間相互作用。Nivolumab納武單抗是一種IgG4 kappa免疫球蛋白有計算的分子質量146 kDa。
OPDIVO是一種無菌,無防腐劑,無熱原,清晰至乳白色,無色至至淺黃色的液體含光(少許)顆粒。OPDIVO注射液為靜脈輸注以一次用小瓶中供應,每mL的OPDIVO溶液含nivolumab 10 mg,甘露醇(30 mg),噴替酸(0.008 mg),聚山梨醇80(0.2 mg),氯化鈉(2.92 mg),檸檬酸鈉二水合物(5.88 mg),和 注射用水,USP。可能含鹽酸和/或氫氧化鈉調整pH至6。
11 臨床藥理學
11.1 作用機制
PD-1配體,PD-L1和PD-L2,與T細胞發現PD-1受體的結合,抑制T-細胞增殖和細胞因子產生。在有些腫瘤發生PD-1配體的上調和通過這個通路信號可能對腫瘤活性T-細胞免疫監視的抑制作用有貢獻。Nivolumab納武單抗是一種人免疫球蛋白G4(IgG4)單克隆抗體結合至PD-1受體和阻斷它與PD-L1和PD-L2相互作用,釋放PD-1通路-介導的免疫反應的抑制作用,包括抗-腫瘤免疫反應。在同基因型小鼠腫瘤模型中,阻斷PD-1活性導致腫瘤生長減低。
11.2 藥代動力學
在患者中跨越劑量範圍0.1至20 mg/kg作為一個單劑量或作為多劑量OPDIVO每2或3周給予研究nivolumab的藥代動力學(PK)。根據一項群體藥代動力學(PK)分析利用來自909例患者數據,幾何均數(變異係數%[CV%])清除率(CL)為9.5 mL/h(49.7%),在穩態時分布容積幾何均數(Vss)是8.0 L(30.4%),而消除半衰期(t1/2)幾何均數為26.7天(101%)。當在3 mg/kg每2周給予時,在12周時達到nivolumab的穩態濃度,而全身積蓄約3-倍。在跨越劑量範圍0.1至10 mg/kg給予每2周對nivolumab納武單抗的暴露與劑量正比例地增加。
特殊人群:利用數據來自909例患者根據一項群體PK分析,nivolumab的清除率隨體重增加支持基於體重劑量。群體PK分析提示以下因子對nivolumab清除率沒有臨床上重要影響:年齡(29 至87歲),性別,種族,基線LDH,PD-L1表達,腫瘤類型,腫瘤大小,腎受損,和輕度肝受損。
腎受損:通過在有輕度(eGFR 60至89 mL/min/1.73 m2; n=313),中度(eGFR 30至59 mL/min/1.73 m2; n=140),或嚴重(eGFR 15至29 mL/min/1.73 m2; n=3)腎受損患者中一項群體PK分析評價腎受損對nivolumab的影響。發現有腎受損患者和有正常腎功能患者間nivolumab的清除率無臨床上重要差別[見特殊人群中使用(8.6)]。
肝受損:在有輕度肝受損(總膽紅素[TB]低於或等於正常上限[ULN]和AST大於ULN或TB低於ULN 1至1.5倍和任何AST; n=92)患者中一項群體PK分析評價肝受損對nivolumab清除率的影響。發現在有輕度肝受損患者和有正常肝功能患者間nivolumab的清除率無臨床上重要差別。未曾在有中度(TB大於 ULN 1.5至3倍和任何AST)患者或嚴重肝受損(TB大於ULN 3倍和任何AST)中研究Nivolumab[見特殊人群中使用(8.7)]。
12非臨床毒理學
12.1 癌發生,突變發生,生育力受損
未進行研究評估nivolumab納武單抗對致癌性或遺傳毒性潛能。未用nivolumab進行生育力研究。在猴中1-個月和3-個月重複給藥毒理學研究,在雄性和雌性生殖器官無令人注目影響;但是,在這些研究大多數動物沒有性成熟。
12.2 動物毒理學和/或藥理學
在動物模型中,PD-1信號的抑制作用增加有些感染嚴重程度和增強炎症反應。結核分枝桿菌感染的PD-1基因敲除小鼠與野生型對照比較表現出明顯減低活存,它與在這些動物中細菌增殖和炎症反應相關。PD-1敲除小鼠也曾顯示用淋巴細胞性脈絡叢腦膜炎病毒感染後活存減低.
13 臨床研究
試驗1是一項多中心,開放試驗隨機化(2:1)有不能切除或轉移黑色素瘤患者接受或靜脈給予OPDIVO在3 mg/kg每2周或研究者選擇的化療,或單藥氮烯咪胺1000 mg/m2每3周或卡鉑AUC 6每3周加紫杉醇175 mg/m2每3周聯用。患者被要求有用或易普利姆瑪和,如BRAF V600突變陽性,一個BRAF抑制劑治療後疾病進展。試驗排除患者有自身免疫疾病,醫療情況需要全身免疫抑制,眼黑色素瘤,活動性腦轉移,或易普利姆瑪-相關4級不良反應病史(除了對內分泌疾病)或易普利姆瑪相關3級不良反應沒有解決或開始事件12周內被不是當地控制。對第一年隨機化9周,然後每6周,其後每12周進行腫瘤評估。
在試驗1中,在一項單臂,無對比藥,計畫單中期分析第一個120例患者接受OPDIVO評價療效和患者的最小隨訪時間為6個月。在這個人群中主要療效結局測量由盲態獨立中央評審利用實體腫瘤中反應評價標準(RECIST 1.1)和反應時間驗證客觀反應率(ORR)。
在120例用OPDIVO治療患者中,中位年齡為58歲(範圍:25-88),65%患者是男性,98%是白種人,而ECOG PS為0(58%)或1(42%)。疾病特徵為M1c疾病(76%),BRAF V600突變陽性(22%),升高的LDH(56%),腦轉移病史(18%),和對轉移疾病2種或更多以前全身治療(68%)。
ORR為32%(95%可信區間:23,41),OPDIVO-治療患者中由4例完全緩解和34例部分緩解組成。有反應的38例患者中,33例患者(87%)已正在反應有時間範圍從2.6+至10+個月,其中包括13例患者站在反應6個月或更長。
在有和無BRAF V600突變陽性-黑色素瘤患者都有客觀反應。
13.2 轉移鱗狀非小細胞肺癌
轉移鱗狀NSCLC隨機化試驗
試驗2是一項隨機化(1:1),開放研究納入272例曾經受一種以前基於雙鉑[platinum doublet-based]化療方案期間或後疾病進展轉移鱗狀NSCLC患者。患者接受每2周靜脈給與3 mg/kg OPDIVO(n=135)或每3周靜脈給予75 mg/m2多西紫杉醇[docetaxel](n=137)。這項研究包括患者不管他們的PD-L1狀態。試驗除外有自身免疫病,症狀性間質性肺病,或未治療腦轉移患者。患者有治療過腦轉移是合格的如果納入前至少2周神經學返回基線,和或不用皮質激素,或用一個穩定或減低劑量的<10 mg每天潑尼松等價物。在隨機化後9周進行首次腫瘤評估和其後每6周繼續評估。主要療效結局測量是總生存(OS)。
在試驗2中,中位年齡為63歲(範圍: 39至85)有44% ≥65歲和11%≥75歲。多數患者為白種人(93%)和男性(76%)。基線ECOG性能狀態是0 (24%)或1 (76%)。
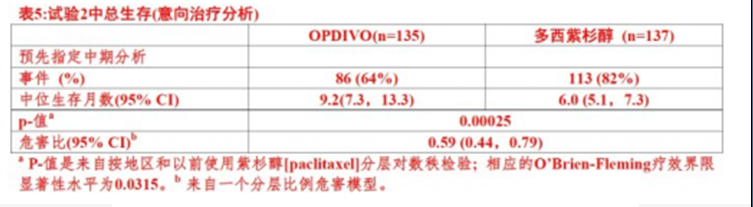
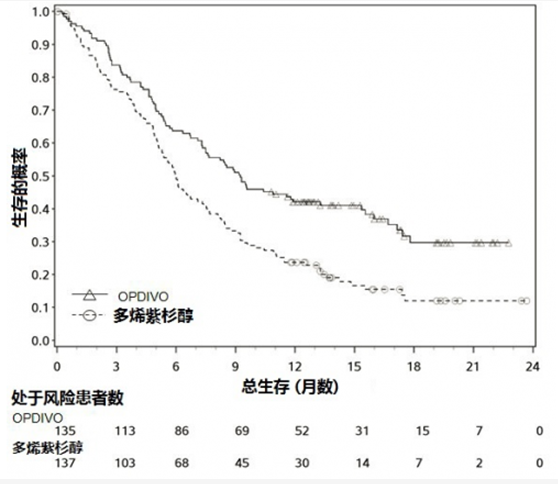
在預先指定中期分析當觀察到199次事件(對計畫最後分析事件數的86%),對隨機化至OPDIVO納武單抗患者當與多西紫杉醇比較時試驗顯示總生存(OS)中統計顯著改善(表5和圖1)。
圖1: 總生存 – 試驗2
轉移鱗狀NSCLC單-臂試驗
試驗3是在轉移鱗狀NSCLC患者一項單-臂,多國,多中心試驗。所有患者曾接受一種基於鉑治療和至少一種另外全身治療方案後進展。這項研究包括患者不管他們的PD-L1狀態。患者每2周曆時60分鐘接受3 mg/kg靜脈OPDIVO給予。這項試驗排除有自身免疫病,症狀性間質性肺病,或未治療腦轉移患者。治療過腦轉移患者是合格的如納入前神經學返回至基線至少2周,和或不用皮質激素,或用一個穩定的或減低劑量<10 mg每天潑尼松等價物。在開始治療後8周進行首次腫瘤評估和其後沒6周繼續評估。
測量對主要療效結局是由獨立評審委員會(IRC)用在實體瘤中反應評價標準(RECIST 1.1)確證的客觀反應率(ORR)。另外測量結局包括反應時間(DoR)。
總共117例接受用OPDIVO納武單抗治療患者。中位年齡為65歲(範圍: 37至87)有50%患者≥65歲和14%患者≥75歲。多數是男性(73%)和白種人(85%)。所有患者接受2或更多以前全身治療: 35%接受兩種,44%接受三種,和21%接受四種或更多。人群基線疾病特徵是復發期IIIb (6%),期IV (94%),和腦轉移(1.7%)。基線ECOG性能狀態是0 (22%)或1 (78%)。
根據IRC審評和對所有患者最小隨訪至少10個月,確證的ORR為15%(17/117) (95% CI: 9,22),其中所有是部分緩解。開始反應中位時間為OPDIVO治療開始後3.3個月(範圍: 1.7至8.8個月)。13/17例患者(76%)有一個確證的反應有正在進行反應有時間範圍從1.9+至11.5+個月; 10/17例(59%)患者有6個月或更長持久反應。
14 如何供應貯存和處置
OPDIVO?(nivolumab)可得到如下:
冰櫃2°C至8°C(36°F-46°F)下貯存OPDIVO。用前在原始包裝避光保護OPDIVO納武單抗。不要凍結或搖動。
15患者諮詢資料
忠告患者閱讀FDA-批准的患者說明書(用藥指南)。
告知患者免疫介導不良反應的風險可能需要皮質激素治療和中斷或OPDIVO的終止,包括:
●間質肺炎:忠告患者對任何咳嗽,胸痛,或氣短新或惡化立即聯繫其衛生保健提供者[見警告和注意事項(5.1)]。
●結腸炎:忠告患者對腹瀉或嚴重腹痛立即聯繫其衛生保健提供者[見警告和注意事項(5.2)]。
●肝炎:忠告患者對黃疸,嚴重噁心或嘔吐,右腹痛,昏睡,或易瘀傷或出血立即聯繫其衛生保健提供者[見警告和注意事項(5.3)]。
●腎炎和腎功能不全:忠告患者對腎炎的體徵和症狀包括尿輸出減低,尿中血,腳踝腫脹,無食慾,和腎功能不全任何其他症狀立即聯繫其衛生保健提供者[見警告和注意事項(5.4)]。
●甲狀腺功能減退和甲狀腺功能亢進:忠告患者對甲狀腺功能減退和甲狀腺功能亢進體徵和症狀立即聯繫其衛生保健提供者[見警告和注意事項(5.5)]。
忠告患者保持按計畫約定血工作或其他實驗室測試的重要性[見警告和注意事項(5.3,5.4,5.5,5.6)]。
忠告有生殖潛能女性對胎兒潛在風險和已知或懷疑妊娠告知其衛生保健提供者[見警告和注意事項(5.7),特殊人群中使用(8.1)].
忠告有生殖潛能女性在用OPDIVO納武單抗治療期間和OPDIVO末次劑量後共至少5個月使用有效避孕[見特殊人群中使用(8.3)]。
忠告婦女當用OPDIVO納武單抗時不要哺乳[見特殊人群中使用(8.2)]。