概述,分類,影響,診斷,處理,
概述
骨盆徑線過短或形狀明顯異常,使骨盆腔容積小於胎先露部能夠通過的限度,阻礙先露部下降,影響產程順利進展,致骨盆狹小胎頭通過受阻礙,稱狹窄骨盆(pelvic contraction),是造成難產的主要原因之一。
分類
一,骨盆入口平面狹窄
分級
Ⅰ級(臨界性狹窄)骶恥外徑18cm,人口前後徑10cm,絕大多數可自然分娩;
Ⅱ級(相對性狹窄)骶恥外徑16.5~17.5cm, 入 口前後徑8.5~9.5cm,需經試產決定是否可經陰道分娩;
Ⅲ級(絕對性狹窄)骶恥外徑≤16.0cm,入口前後徑≤8.0cm,須以剖宮產結束分娩。
分類
1,單純扁平骨盆(simple flat pelvis):骨盆入口呈橫扁圓形,骶岬向前下突出,使骨盆入口前後徑縮短而橫徑正常。2,佝僂病性扁平骨盆(rachitic flat pelvis):童年患佝僂病,骨骼軟化使骨盆變形,骨盆入口呈橫的腎形,骶岬向前突出;骨盆入口前後徑明顯縮短,骶骨下段變直後移,尾骨前翹,髂骨外展使髂棘間徑≥髂嵴間徑,坐骨結節外翻使恥骨弓角度及坐骨結節間徑增大。



二,中骨盆平面狹窄
主要見於男型骨盆及類人猿型骨盆,以坐骨棘間徑及中骨盆後矢狀徑狹窄為主。

三,骨盆出口平面狹窄
常與中骨盆狹窄相伴行,常見於男型骨盆,其入口呈前窄後寬的雞心形,骨盆入口各徑線值正常。由於骨盆側壁內收及骶骨直下使坐骨切跡<2橫指,恥骨弓角度<90°,呈漏斗型骨盆(funnel shaped pelvis)。四,骨盆三個平面狹窄

骨盆三個平面各徑線均小於正常值2cm或更多,又稱均小骨盆(generally contracted pelvis),多見於身材矮小、體型勻稱的婦女。五,畸形骨盆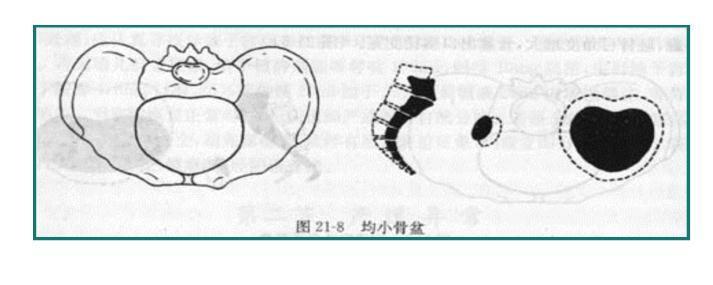

指骨盆喪失正常形態及對稱性所致的狹窄,包括跛行及脊柱側突所致的偏斜骨盆及骨盆骨折所致的畸形骨盆。偏斜骨盆的共同特徵是骨盆兩側的側的側斜徑或側直徑之差>1㎝。

影響
狹窄骨盆對產婦的影響
1,導致胎先露和胎方位異常、胎先露部下降受阻引起繼發性宮縮乏力,產程延長,手術產及產後出血增多;產道受壓過久,可形成尿瘺或糞瘺。
2,嚴重產道梗阻處理不及時可致先兆子宮破裂,甚至破裂。
3,胎膜早破及手術助產,增加感染機會。
狹窄骨盆對胎兒的影響
1,發生胎膜早破、臍帶脫垂(prolapse of cord)機會增多,導致胎兒窘迫甚至死亡。,
2,產程延長,胎頭受壓過久,缺氧缺血易發生顱內出血。
3,產道狹窄手術助產機會增多,易發生新生兒產傷、感染等疾病。
診斷
1.病史 包括既往分娩史、骨外傷、佝僂病及其他骨病史。
2. 一般檢查 孕婦身高<145cm應警惕均小骨盆。觀察孕婦體型,步態有無跛足,有無脊柱及髖關節畸形,米氏菱形窩是否對稱,有無尖腹及懸垂腹等。
3. 腹部檢查
(1)腹部形態:觀察腹型,尺測宮高及腹圍,B型超聲。
(2)胎位異常。
(3)估計頭盆關係:檢查胎頭跨恥征。
4. 骨盆測量
(1)骨盆外測量:骨盆外測量各徑線<正常值2cm或以上為均小骨盆。骶恥外徑<18cm為扁平骨盆。坐骨結節間徑<8cm,恥骨弓角度<90°。
(2)骨盆內測量:骨盆外測量發現異常,應進行骨盆內測量。
處理
一般處理
在分娩過程中,應消除產婦的恐懼心理,增強信心;保證營養及水分的攝入,必要時應補液。囑產婦多休息,監測宮縮強弱,勤聽胎心,檢查胎先露部下降及宮口擴張程度,密切注意產程的進展。
1,入口狹窄
(1)絕對狹窄:骶恥外徑≤16.5cm,骨盆入口前後徑≤8.0cm,胎頭跨恥征陽性者,足月活胎多不能經陰道分娩,應行剖宮產術。
(2)相對狹窄:骶恥外徑16.5~17.5cm,入口前後徑8.5~9.5cm,胎兒體重<3000g,在嚴密觀察下試產。宮口開大3~4cm,已破膜為試產開始,試產2~4小時,順利則陰道分娩,否則剖宮產。
(3) 臨界性骨盆狹窄的處理:絕大多數可以經陰道分娩。
2,中骨盆狹窄
主要影響胎頭內旋轉及俯屈,成為枕橫位或枕後位,出現活躍期停滯或延長,宮口開全,雙頂徑平坐骨棘或棘下,可徒手轉正胎頭位置行助產術,若雙頂徑在坐骨棘上停滯不下降或出現胎兒窘迫則剖宮產。
3,出口狹窄
不宜進行試產。常伴有中骨盆狹窄,出口橫徑明顯狹窄,宜剖宮產。橫徑+後矢狀徑>15cm,可陰道分娩加助產。橫徑+後矢狀徑<15cm,應剖宮產。
4,畸形骨盆
應根據畸形骨盆種類、狹窄程度、胎兒大小及產力等具體分析。 凡畸形嚴重、頭盆明顯不稱者,應及時行剖宮產術結束分娩,明顯者剖宮產。
5,均小骨盆
頭盆相稱、胎位正、胎兒不大,宮縮好,可試產。胎兒較大,有明顯頭盆不稱,則剖宮產。
