博思清(阿立哌唑口腔崩解片),用於治療精神分裂症。 在精神分裂症患者的短期(4周和6周)對照試驗中確立了阿立哌唑治療精神分裂症的療效。選擇阿立哌唑用於長期治療的醫生應定期重新評估該藥對個別患者的長期療效。
基本介紹
- 藥品名稱:阿立哌唑口腔崩解片
- 漢語拼音:A Li Pai Zuo Kou Qiang Beng Jie Pian
- 藥品類型:工傷醫保乙類雙跨
- 用途分類:其他抗精神病藥
成份,性狀,適應症,規格,用法用量,不良反應,禁忌,注意事項,孕婦及哺乳期婦女用藥,兒童用藥,老年用藥,藥物相互作用,藥物過量,藥理毒理,藥代動力學,貯藏,包裝,有效期,執行標準,批准文號,生產企業,核准日期,修訂日期,
成份
本品主要成分為阿立哌唑。
化學名稱:7-[4-[4-(2,3-二氯苯基)-1-哌嗪基]丁氧基]-3,4-二氫-2(1H)喹啉酮
化學結構式:
分子式:C23H27N3O2Cl2
分子量:448.39
化學名稱:7-[4-[4-(2,3-二氯苯基)-1-哌嗪基]丁氧基]-3,4-二氫-2(1H)喹啉酮
化學結構式:
分子式:C23H27N3O2Cl2
分子量:448.39

性狀
本品為白色或類白色片。
適應症
用於治療精神分裂症。
在精神分裂症患者的短期(4周和6周)對照試驗中確立了阿立哌唑治療精神分裂症的療效。選擇阿立哌唑用於長期治療的醫生應定期重新評估該藥對個別患者的長期療效。
在精神分裂症患者的短期(4周和6周)對照試驗中確立了阿立哌唑治療精神分裂症的療效。選擇阿立哌唑用於長期治療的醫生應定期重新評估該藥對個別患者的長期療效。
規格
5mg
用法用量
由使用其它抗精神病藥改用本品者:某些患者可以立即停止原先使用的抗精神病藥;而另一些患者開始使用時,應漸停原先使用的抗精神病藥。同時服用抗精神病藥的時間應最短。
成人:口服,每日一次。起始劑量為10mg,用藥2周后,可根據個體的療效和耐受性情況逐漸增加劑量,最大可增至30mg。此後,可維持此劑量不變。每日最大劑量不應超過30mg。
服用方法:保持手部乾燥,迅速取出藥片置於舌面,阿立哌唑口腔崩解片在數秒內即可崩解,不需用水或只需少量水,借吞咽動作入胃起效,患者不應試圖將藥片分開或咀嚼。
成人:口服,每日一次。起始劑量為10mg,用藥2周后,可根據個體的療效和耐受性情況逐漸增加劑量,最大可增至30mg。此後,可維持此劑量不變。每日最大劑量不應超過30mg。
服用方法:保持手部乾燥,迅速取出藥片置於舌面,阿立哌唑口腔崩解片在數秒內即可崩解,不需用水或只需少量水,借吞咽動作入胃起效,患者不應試圖將藥片分開或咀嚼。
不良反應
在5592例精神分裂症、雙相障礙的躁狂和阿爾茨海默氏病性痴呆患者參加的多劑量、上市前試驗中,評估了阿立哌唑的安全性;其中暴露量約為3639病例年。總計1887例阿立哌唑治療者至少治療了180天,1251例阿立哌唑治療者至少治療了1年。
由於患者的特徵和其他因素與臨床試驗不同,因此下列表格中的數據不能用於預測普通醫療實踐過程中不良反應的發生率。同樣,引用的頻率不能與從其他涉及不同治療、使用和研究者的臨床調查中獲得的數據進行比較。然而,引用的數據確實可為醫師提供某些基礎,以評估藥物和非藥物因素對研究人群發生不良事件的相對貢獻。
同時,儘管報導的下列不良事件發生在臨床研究期間,但並不—定是由阿立哌唑引起。
1.在短期安慰劑對照試驗中與停藥相關的不良事件
因不良事件而導致的停藥率在阿立哌唑治療者(7%)和安慰劑治療者(9%)中沒有差異,且導致停藥的不良事件類型在阿立哌唑和安慰劑治療者中也相同。
人口亞群組研究沒有發現任何明確的因年齡、性別或種族不同而不良事件發生率有差異的證據。
2.與劑量相關的不良事件
4個不同固定劑量(2、10、15、20和30mg/d)阿立呱唑和安慰劑的對照試驗評估了治療時出現的不良事件發生率的劑量-效應關係。這一由研究分層的分析指出:唯一可能具有劑量一效應關係且只有在30mg時最明顯的不良事件為嗜睡(安慰劑為7.7%、15mg為8.7%、20mg為7.5%、30mg為15.3%)。
3.錐體外系症狀
在短期安慰劑對照試驗中,阿立哌唑冶療者報導的EPS發生率為6%,而安慰劑為6%,沒有顯示出阿立哌唑和安慰劑之間存在差異,而Barnes靜坐不能評定量表除外(阿立哌唑為0.08;安慰劑為-0.05)。
同樣,在長期(26周)安慰劑對照試驗中,也沒有顯示出阿立呱唑和安慰劑之間存在差異。
4.實驗室檢測異常
4—6周安慰劑對照試驗的組間比較顯示:在受試者的常規血生化、血常規或尿常規參數改變的比例方面,阿立哌唑和安慰劑之間不存在臨床意義的顯著性差異。同樣,在因此而導致的停藥率方面,阿立哌唑/安慰劑之間也無差異。
在長期(26周)安慰劑對照試驗中,阿立哌唑和安慰劑治療者在泌乳素、空腹血糖、甘油三酯、HDL、LDL和總膽固醇測定值與基線間的平均改變無臨床意義的顯著性差異。
5.體重增加
在短期試驗中,阿立哌唑和安慰劑治療者之間的平均體重增加有輕微差異(分別為+0.7kg和-0.05kg),符合體重增加標準(體重增加>7%)的患者百分數也存在差異:阿立哌唑為8%、安慰劑為3%。
6.ECG變化
安慰劑對照試驗的混合組間比較顯示:出現ECG參數重要改變的患者比例,在阿立哌唑和安慰劑之間沒有顯著差異;事實上,在10到30mg/d的劑量範圍內,阿立哌唑可輕微縮短QTc間期、阿立哌唑治療者心率增加的平均值為4次/分鐘,安慰劑治療者為1次/分鐘。
7.在臨床試驗中,阿立哌唑治療者發生率≥2%和高於安慰劑的不良事件
在短期安慰劑對照試驗中治療時出現的發生率≥2%的不良事件
8.臨床試驗中觀察到的其他發現(發生率<2%的不良事件)
不良事件採用系統來分類,並按以下發生頻率的定義以下降頻率的次序排列:常見不良事件指至少1/100的患者出現的事件(本處所列的僅為安慰劑對照試驗中未列入表格中的不良反應);少見不良事件指1/100-1/1000的患者出現的事件;罕見不良事件指少於1/1000的患者發生的事件。
全身:常見-流感綜合徵、周圍性水腫、胸痛、頸痛、頸強直、少見-骨盆痛、自殺傾向、面部浮腫、不適、光敏感、臂強直、頜痛、寒戰、氣脹、腹部增大、胸部緊迫感;罕見-咽喉痛、背緊、頭沉重、念珠菌病、咽喉發緊、腿強直、頸緊、Mendelson氏綜合徵、中暑。
心血管系統:常見-高血壓、心動過速、低血壓、心動過緩;少見-心悸、出血、心肌梗塞、QT間期延長、心臟停搏、心房顫動、心力衰竭、AV傳導阻滯、心肌缺血、靜脈炎、深靜脈血栓、心絞痛、期外收縮;罕見-血管迷走神經反應、心臟擴大症、心房撲動、血栓性靜脈炎。
消化系統:常見-厭食、噁心和嘔吐;少見-食慾增加、腸胃炎、吞咽困難、胃腸脹氣、胃炎、齲齒、牙齦炎、痔瘡、胃食管反流、胃腸道出血、牙周膿腫、舌浮腫、大便失禁、大腸炎、直腸出血、口腔炎、口腔潰瘍、膽囊炎、糞便嵌塞、口腔念珠菌病、膽石症、噯氣、腸梗阻、消化性潰瘍:罕見-食管炎、牙齦出血、舌炎、嘔血、黑糞、十二指腸潰瘍、唇炎、肝炎、肝大、胰腺炎、腸穿孔。
內分泌系統:少見-甲狀腺功能低下;罕見-甲狀腺腫、甲狀腺功能亢進。
血液/淋巴系統:常見-瘀斑、貧血;少見-低色性貧血、白細胞減少症、白細胞增多、淋巴結病、血小板減少;罕見-嗜酸性細胞增多、血小板增多、巨幼細胞性貧血。
代謝和營養性障礙:常見-體重減輕、肌酸磷酸激酶增多;少見-脫水、水腫、高膽固醇血症、高血糖、低鉀血、糖尿病、SGPT增加、高血脂、低血糖、口渴、BUN增加、低鈉血、SGOT增加、鹼性磷酸酶增加、缺鐵性貧血、肌酐增加、膽紅素血症、乳酸脫氫酶增加、肥胖;罕見-高鉀血、痛風、高鈉血、發紺、高尿酸血症、低血糖反應。
肌肉骨骼系統:常見-肌肉痛性痙攣;少見-關節痛、骨痛、肌萎縮、關節炎、關節病、肌肉無力、痙攣、滑囊炎;罕見-橫紋肌溶解、肌腱炎、腱鞘炎、風濕性關節炎、肌病。
神經系統:常見-抑鬱、神經過敏、唾液分泌增多、敵意、自殺念頭、躁狂反應、異常步態、混亂、齒輪樣強直;少見-肌張力障礙、痙攣、注意力受損、感覺異常、血管舒張、感覺遲鈍、四肢震顫、陽萎、運動遲緩、性慾降低、驚恐發作、淡漠、運動障礙、嗜睡、眩暈、發音困難、遲發性運動障礙、共濟失調、記憶損害、昏迷、性慾增加、健忘、腦血管意外、活動過度、人格解體、運動功能減退、不寧腿、肌陣攣、煩躁不安、神經病、反射增強、思維緩慢、運動過度、感覺過敏、張力減退;罕見-譫妄、欣快、頰舌綜合徵、運動不能、情感遲鈍、意識降低、動作失調、腦缺血、反射減弱、強迫性思維、顱內出血。
呼吸系統:常見-呼吸困難、肺炎;少見-哮喘、鼻出血、呃逆(打嗝)、喉炎;罕見-咯血、吸入性肺炎、痰多、鼻腔乾燥、肺水腫、肺栓塞、缺氧、呼吸衰竭、呼吸暫停。
皮膚及附屬檔案:常見-皮膚乾燥、瘙癢、出汗、皮膚潰瘍;少見-痤瘡、水泡大皰疹、皮疹、脫髮、牛皮癬、溢脂性皮炎;罕見-斑丘疹、脫落性皮炎、風疹。
特殊感覺系統:常見-結膜炎、耳痛;少見-眼乾、眼痛、耳嗚、中耳炎、白內障、味覺改變、瞼炎;罕見-流淚增加、頻繁眨眼、外耳炎、弱視、耳聾、復視、眼出血、畏光。
泌尿生殖系統:常見-尿流中斷;少見-膀胱炎、尿頻、白帶增多、尿瀦留、血尿、排尿困難、停經、異常射精、陰道出血、陰道念珠菌病、腎臟衰竭、子宮出血、月經過多、蛋白尿、腎結石、夜尿增多、多尿、尿急;罕見-乳房痛、子宮頸炎、女性泌乳、性高潮缺乏、尿道灼熱、糖尿、男子女性型乳房、尿結石、陰莖異常勃起。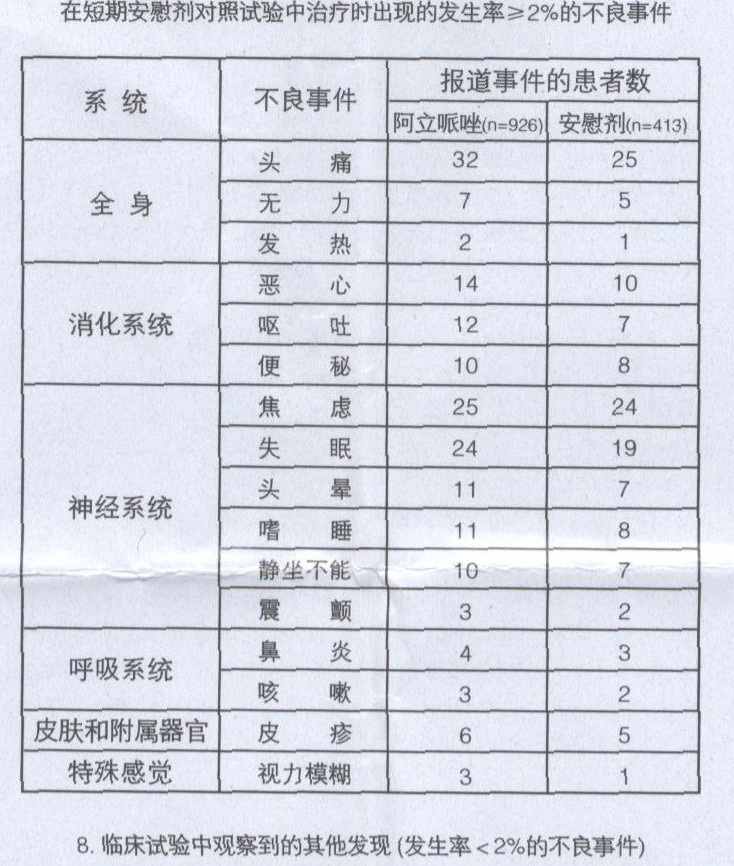
由於患者的特徵和其他因素與臨床試驗不同,因此下列表格中的數據不能用於預測普通醫療實踐過程中不良反應的發生率。同樣,引用的頻率不能與從其他涉及不同治療、使用和研究者的臨床調查中獲得的數據進行比較。然而,引用的數據確實可為醫師提供某些基礎,以評估藥物和非藥物因素對研究人群發生不良事件的相對貢獻。
同時,儘管報導的下列不良事件發生在臨床研究期間,但並不—定是由阿立哌唑引起。
1.在短期安慰劑對照試驗中與停藥相關的不良事件
因不良事件而導致的停藥率在阿立哌唑治療者(7%)和安慰劑治療者(9%)中沒有差異,且導致停藥的不良事件類型在阿立哌唑和安慰劑治療者中也相同。
人口亞群組研究沒有發現任何明確的因年齡、性別或種族不同而不良事件發生率有差異的證據。
2.與劑量相關的不良事件
4個不同固定劑量(2、10、15、20和30mg/d)阿立呱唑和安慰劑的對照試驗評估了治療時出現的不良事件發生率的劑量-效應關係。這一由研究分層的分析指出:唯一可能具有劑量一效應關係且只有在30mg時最明顯的不良事件為嗜睡(安慰劑為7.7%、15mg為8.7%、20mg為7.5%、30mg為15.3%)。
3.錐體外系症狀
在短期安慰劑對照試驗中,阿立哌唑冶療者報導的EPS發生率為6%,而安慰劑為6%,沒有顯示出阿立哌唑和安慰劑之間存在差異,而Barnes靜坐不能評定量表除外(阿立哌唑為0.08;安慰劑為-0.05)。
同樣,在長期(26周)安慰劑對照試驗中,也沒有顯示出阿立呱唑和安慰劑之間存在差異。
4.實驗室檢測異常
4—6周安慰劑對照試驗的組間比較顯示:在受試者的常規血生化、血常規或尿常規參數改變的比例方面,阿立哌唑和安慰劑之間不存在臨床意義的顯著性差異。同樣,在因此而導致的停藥率方面,阿立哌唑/安慰劑之間也無差異。
在長期(26周)安慰劑對照試驗中,阿立哌唑和安慰劑治療者在泌乳素、空腹血糖、甘油三酯、HDL、LDL和總膽固醇測定值與基線間的平均改變無臨床意義的顯著性差異。
5.體重增加
在短期試驗中,阿立哌唑和安慰劑治療者之間的平均體重增加有輕微差異(分別為+0.7kg和-0.05kg),符合體重增加標準(體重增加>7%)的患者百分數也存在差異:阿立哌唑為8%、安慰劑為3%。
6.ECG變化
安慰劑對照試驗的混合組間比較顯示:出現ECG參數重要改變的患者比例,在阿立哌唑和安慰劑之間沒有顯著差異;事實上,在10到30mg/d的劑量範圍內,阿立哌唑可輕微縮短QTc間期、阿立哌唑治療者心率增加的平均值為4次/分鐘,安慰劑治療者為1次/分鐘。
7.在臨床試驗中,阿立哌唑治療者發生率≥2%和高於安慰劑的不良事件
在短期安慰劑對照試驗中治療時出現的發生率≥2%的不良事件
8.臨床試驗中觀察到的其他發現(發生率<2%的不良事件)
不良事件採用系統來分類,並按以下發生頻率的定義以下降頻率的次序排列:常見不良事件指至少1/100的患者出現的事件(本處所列的僅為安慰劑對照試驗中未列入表格中的不良反應);少見不良事件指1/100-1/1000的患者出現的事件;罕見不良事件指少於1/1000的患者發生的事件。
全身:常見-流感綜合徵、周圍性水腫、胸痛、頸痛、頸強直、少見-骨盆痛、自殺傾向、面部浮腫、不適、光敏感、臂強直、頜痛、寒戰、氣脹、腹部增大、胸部緊迫感;罕見-咽喉痛、背緊、頭沉重、念珠菌病、咽喉發緊、腿強直、頸緊、Mendelson氏綜合徵、中暑。
心血管系統:常見-高血壓、心動過速、低血壓、心動過緩;少見-心悸、出血、心肌梗塞、QT間期延長、心臟停搏、心房顫動、心力衰竭、AV傳導阻滯、心肌缺血、靜脈炎、深靜脈血栓、心絞痛、期外收縮;罕見-血管迷走神經反應、心臟擴大症、心房撲動、血栓性靜脈炎。
消化系統:常見-厭食、噁心和嘔吐;少見-食慾增加、腸胃炎、吞咽困難、胃腸脹氣、胃炎、齲齒、牙齦炎、痔瘡、胃食管反流、胃腸道出血、牙周膿腫、舌浮腫、大便失禁、大腸炎、直腸出血、口腔炎、口腔潰瘍、膽囊炎、糞便嵌塞、口腔念珠菌病、膽石症、噯氣、腸梗阻、消化性潰瘍:罕見-食管炎、牙齦出血、舌炎、嘔血、黑糞、十二指腸潰瘍、唇炎、肝炎、肝大、胰腺炎、腸穿孔。
內分泌系統:少見-甲狀腺功能低下;罕見-甲狀腺腫、甲狀腺功能亢進。
血液/淋巴系統:常見-瘀斑、貧血;少見-低色性貧血、白細胞減少症、白細胞增多、淋巴結病、血小板減少;罕見-嗜酸性細胞增多、血小板增多、巨幼細胞性貧血。
代謝和營養性障礙:常見-體重減輕、肌酸磷酸激酶增多;少見-脫水、水腫、高膽固醇血症、高血糖、低鉀血、糖尿病、SGPT增加、高血脂、低血糖、口渴、BUN增加、低鈉血、SGOT增加、鹼性磷酸酶增加、缺鐵性貧血、肌酐增加、膽紅素血症、乳酸脫氫酶增加、肥胖;罕見-高鉀血、痛風、高鈉血、發紺、高尿酸血症、低血糖反應。
肌肉骨骼系統:常見-肌肉痛性痙攣;少見-關節痛、骨痛、肌萎縮、關節炎、關節病、肌肉無力、痙攣、滑囊炎;罕見-橫紋肌溶解、肌腱炎、腱鞘炎、風濕性關節炎、肌病。
神經系統:常見-抑鬱、神經過敏、唾液分泌增多、敵意、自殺念頭、躁狂反應、異常步態、混亂、齒輪樣強直;少見-肌張力障礙、痙攣、注意力受損、感覺異常、血管舒張、感覺遲鈍、四肢震顫、陽萎、運動遲緩、性慾降低、驚恐發作、淡漠、運動障礙、嗜睡、眩暈、發音困難、遲發性運動障礙、共濟失調、記憶損害、昏迷、性慾增加、健忘、腦血管意外、活動過度、人格解體、運動功能減退、不寧腿、肌陣攣、煩躁不安、神經病、反射增強、思維緩慢、運動過度、感覺過敏、張力減退;罕見-譫妄、欣快、頰舌綜合徵、運動不能、情感遲鈍、意識降低、動作失調、腦缺血、反射減弱、強迫性思維、顱內出血。
呼吸系統:常見-呼吸困難、肺炎;少見-哮喘、鼻出血、呃逆(打嗝)、喉炎;罕見-咯血、吸入性肺炎、痰多、鼻腔乾燥、肺水腫、肺栓塞、缺氧、呼吸衰竭、呼吸暫停。
皮膚及附屬檔案:常見-皮膚乾燥、瘙癢、出汗、皮膚潰瘍;少見-痤瘡、水泡大皰疹、皮疹、脫髮、牛皮癬、溢脂性皮炎;罕見-斑丘疹、脫落性皮炎、風疹。
特殊感覺系統:常見-結膜炎、耳痛;少見-眼乾、眼痛、耳嗚、中耳炎、白內障、味覺改變、瞼炎;罕見-流淚增加、頻繁眨眼、外耳炎、弱視、耳聾、復視、眼出血、畏光。
泌尿生殖系統:常見-尿流中斷;少見-膀胱炎、尿頻、白帶增多、尿瀦留、血尿、排尿困難、停經、異常射精、陰道出血、陰道念珠菌病、腎臟衰竭、子宮出血、月經過多、蛋白尿、腎結石、夜尿增多、多尿、尿急;罕見-乳房痛、子宮頸炎、女性泌乳、性高潮缺乏、尿道灼熱、糖尿、男子女性型乳房、尿結石、陰莖異常勃起。

禁忌
已知對本品過敏的患者禁用。
注意事項
1.體位性低血壓
因阿立哌唑具有α1 -腎上腺素能受體的拮抗作用,可能引起體位性低血壓。在阿立哌唑治療精神分裂症(n=926)的5個短期安慰劑對照試驗中,與體位性低血壓相關事件的發生率包括:體位性低血壓(安慰劑1%、阿立哌唑1 9%)、體位性頭暈眼花(安慰劑1%、阿立哌唑0.9%)和昏厥(安慰劑1%、阿立哌唑0 6%)。對於血壓體位性顯著改變(定義:從仰臥到直立時收縮壓至少降低30mmHg)的發生率,阿立哌唑與安慰劑之間無統計學差異(阿立哌唑治療者中為14%、安慰劑治療者中為12%)。
阿立哌唑應慎用於心血管疾病(心肌梗塞、缺血性心臟病、心臟衰竭或傳導異常病史)患者、腦血管疾病患者或誘發低血壓的情況(脫水、血容量過低和降壓藥治療)。
2.癲癇發作
在短期安慰劑對照試驗中,有0.1%(1/926)的阿立哌唑治療者出現癲癇發作。與其它抗精神病藥一樣,阿立哌唑應慎用於有癲癇病史或癲癇閾值較低的情況(如:阿爾茨海默氏病性痴呆)。癲癇閾值較低的情況在65歲以上人群中較常見。
3.潛在的認知和運動損害
在短期安慰劑對照試驗中,11%的阿立哌唑治療者報導有嗜睡,而安慰劑治療者為8%;0.1%(1/926)的阿立哌唑治療者因嗜睡導致的停藥。與安慰劑相比,儘管阿立哌唑的嗜睡發生率相對略有升高,但與其他抗精神病藥一樣,阿立哌唑也可能會損害判斷、思考或運動技能。應警告患者小心駕駛汽車,直到確信阿立哌唑治療不會給他們帶來負面影響。
4.體溫調節
干擾機體降低體溫的能力是抗精神病藥的特徵。當阿立哌唑處方給將導致體溫升高情況(如:劇烈運動、過熱、同時服用抗膽鹼能活性藥物、脫水)的患者時,建議應進行適當的護理。
5.吞咽困難
食管運動障礙和誤吸與使用抗精神病藥有關。吸人性肺炎是老年患者,尤其是有進行性阿爾茨海默氏病性痴呆患者發病和死亡的常見原因。阿立哌唑和其他抗精神病藥應慎用於有吸人性肺炎風險性的患者。
6.自殺
在精神病中,自殺傾向具有固有可能性,藥物治療時應密切監護高危患者。為了減少過量的風險性,阿立哌唑的處方量應最小,且對患者進行良好管理。
7.合併其它疾病患者使用
在伴痴呆的精神病患者中,沒有確立阿立哌唑治療的安全性和有效性。如果醫師選擇用阿立哌唑治療這些患者,應特別慎重,尤其是那些出現吞咽困難或過度嗜睡的患者,他們可能會出現意外損傷或誤吸。
在近期心肌梗死或不穩定性心臟病史的患者中,沒有評估或使用阿立哌唑。在上市前的臨床研究中,排除了有這些診斷的患者。
8.與抗精神病藥物相關的惡性綜合徵(NMS)
報導與服用抗精神病藥(包括:阿立哌唑)相關的潛在致命性的綜合症狀被稱為與抗精神病藥物相關的惡性綜合徵(NMS)。在阿立哌唑上市前的全球臨床資料中,有2例出現可能的NMS。NMS的臨床表現:高燒、肌強直、精神狀態改變和自主神經不穩定性證據(不規律的脈搏或血壓,心動過速、出汗和心臟心律失常)。其他徵兆可能包括肌酸磷酸激酶升高、肌紅蛋白尿(橫紋肌溶解)和急性腎衰竭。
診斷性評估有這-綜合徵的患者十分複雜。為了取得這一診斷,重要的是要排除以下情況一臨床表現同時包括嚴重的內科疾病(如:肺炎、全身感染等)和未治療或治療不充分的錐體外系徵兆和症狀(EPS)。在鑑別診斷時的另一個重要考慮因素包括:中樞抗膽鹼能毒性、藥源性發熱和原發中樞神經系統病。
NMS的處理應包括:1)立即停止抗精神病藥和不是當前治療必需的其他藥物;2)加強症狀治療和醫學監測;3)治療伴隨的有現成特定治療方法的嚴重內科問題。對於無併發症的NMS,目前沒有一致同意的特定藥物治療方案。
如果一個患者從NMS中恢復後還需要抗精神病藥治療,應慎重考慮到藥物治療再次引入NMS的可能性。因曾報導NMS的復發,故應密切監測患者。
9.遲發性運動障礙
在抗精神病藥治療的患者中,可能會發生不可逆的無意識性運動動力障礙綜合徵。儘管該綜合徵在老年人(尤其是老年女性)中的發生率最高,但不可能在抗精神病治療初期僅依據流行病學估計來預測哪些患者可能會發生該綜合徵。不清楚抗精神病藥在引起遲發性運動障礙的可能性方面是否存在差異。
已經確定隨著治療療程的增加,以及患者服用抗精神病藥的總累計劑量的增加,發生遲發性運動障礙的風險及其變成不可逆的可能性也增加。然而,在低劑量短暫治療後也可能會發生該綜合徵,但一般很少見。
儘管該綜合徵在停止抗精神病治療後會部分或完全緩解,但目前對確診為遲發性運動障礙的病例沒有已知的治療方案。然而,抗精神病治療本身可能抑制(或部分抑制)這一綜合徵的徵兆和症狀,從而可能掩蓋了病程的發展。仍不清楚症狀抑制對綜合徵的長期病程是否有影響。
在這些顧慮基礎之上,套用阿立哌唑時應採用一種最可能使遲發性運動障礙的發生降低到最小的方式。對於遭受慢性疾病的患者,進行長期抗精神病治療應有所保留,這些患者包括:(1)已知用抗精神病藥治療有效;(2)可供選擇、等效、潛在傷害性更小的治療不能獲得或不合適。在需要長期治療的患者中,應尋求能產生滿意臨床療效的最低治療劑量和最短治療時間。應定期重新評估連續治療的必要性。
如果阿立哌唑治療者出現遲發性運動障礙的徵兆和症狀,應考慮停止藥物治療。然而,某些患者儘管存在這一綜合徵,可能還是需要阿立哌唑治療。
10.高血糖和糖尿病
有報導顯示,非典型抗精神病藥治療的患者中,高血糖在一些病例中很嚴重並伴隨有酮酸中毒或高滲性昏迷或死亡。阿立哌唑治療者幾乎沒有高血糖的報導。儘管很少患者曾用阿立哌唑治療,但不清楚的是這一有限的經驗是否是該報導量最小的唯一原因。評估使用非典型抗精神病藥和葡萄糖異常之間的關係十分複雜,原因在於:精神分裂症患者中糖尿病的基礎風險性增加的可能性以及普通人群中糖尿病發生率的升高。在這些混淆因素的干擾下,使用非典型抗精神病藥和高血糖相關不良事件之間的關係更難以完全理解。然而,不包括阿立哌唑的流行病學研究提示:用這些研究中包括的非典型抗精神病藥治療的患者,其治療時出現高血糖相關不良事件的風險性增加。因在這些研究進行時阿立呱唑還未上市,所以不知道阿立哌唑是否與這一增加的風險性相關。在非典型抗精神病藥治療的患者中,沒有明確的高血糖相關不良事件的風險估計值。
明確診斷為糖尿病的患者在開始非典型抗精神病藥治療時應定期檢測血糖控制的惡化情況。有糖尿病(如:肥胖、糖尿病家族史)危險因素、開始非典型抗精神病藥治療的患者應在治療前和治療中定期接受空膜血糖測試。非典型抗精神病藥治療的任何患者均應監測高血糖症狀:口渴、多尿、多食和乏力。在非典型抗精神病藥治療期間出現高血糖症狀的患者應進行空腹血糖測試。在某些病例中,當停止非典型抗精神病藥治療時,高血糖就會自行消失:然而,某些患者儘管停用了可疑藥物,還需繼續降糖治療。
11.由於包括本品在內的抗精神病藥物對Lewy body性痴呆或帕金森氏症患者可能增加與抗精神病藥物相關的惡性綜合徵或帕金森樣症狀的風險,因此醫生在處方時應權衡利弊。
12.在老年痴呆患者中的心血管不良反應,包括中風
在與痴呆有關的精神病患者的安慰劑對照臨床研究(兩個可變劑量和一個固定劑量研究)中,阿立哌唑治療組(平均年齡:84歲,年齡範圍:78-88歲)的心血管不良反應(如:中風、短暫性缺血發作,包括死亡)的發生率有所升高。在固定劑量研究中,阿立哌唑治療者的心血管不良反應具有統計學的顯著性量效關係。未批准阿立哌唑治療與痴呆有關的精神病患者。
因阿立哌唑具有α1 -腎上腺素能受體的拮抗作用,可能引起體位性低血壓。在阿立哌唑治療精神分裂症(n=926)的5個短期安慰劑對照試驗中,與體位性低血壓相關事件的發生率包括:體位性低血壓(安慰劑1%、阿立哌唑1 9%)、體位性頭暈眼花(安慰劑1%、阿立哌唑0.9%)和昏厥(安慰劑1%、阿立哌唑0 6%)。對於血壓體位性顯著改變(定義:從仰臥到直立時收縮壓至少降低30mmHg)的發生率,阿立哌唑與安慰劑之間無統計學差異(阿立哌唑治療者中為14%、安慰劑治療者中為12%)。
阿立哌唑應慎用於心血管疾病(心肌梗塞、缺血性心臟病、心臟衰竭或傳導異常病史)患者、腦血管疾病患者或誘發低血壓的情況(脫水、血容量過低和降壓藥治療)。
2.癲癇發作
在短期安慰劑對照試驗中,有0.1%(1/926)的阿立哌唑治療者出現癲癇發作。與其它抗精神病藥一樣,阿立哌唑應慎用於有癲癇病史或癲癇閾值較低的情況(如:阿爾茨海默氏病性痴呆)。癲癇閾值較低的情況在65歲以上人群中較常見。
3.潛在的認知和運動損害
在短期安慰劑對照試驗中,11%的阿立哌唑治療者報導有嗜睡,而安慰劑治療者為8%;0.1%(1/926)的阿立哌唑治療者因嗜睡導致的停藥。與安慰劑相比,儘管阿立哌唑的嗜睡發生率相對略有升高,但與其他抗精神病藥一樣,阿立哌唑也可能會損害判斷、思考或運動技能。應警告患者小心駕駛汽車,直到確信阿立哌唑治療不會給他們帶來負面影響。
4.體溫調節
干擾機體降低體溫的能力是抗精神病藥的特徵。當阿立哌唑處方給將導致體溫升高情況(如:劇烈運動、過熱、同時服用抗膽鹼能活性藥物、脫水)的患者時,建議應進行適當的護理。
5.吞咽困難
食管運動障礙和誤吸與使用抗精神病藥有關。吸人性肺炎是老年患者,尤其是有進行性阿爾茨海默氏病性痴呆患者發病和死亡的常見原因。阿立哌唑和其他抗精神病藥應慎用於有吸人性肺炎風險性的患者。
6.自殺
在精神病中,自殺傾向具有固有可能性,藥物治療時應密切監護高危患者。為了減少過量的風險性,阿立哌唑的處方量應最小,且對患者進行良好管理。
7.合併其它疾病患者使用
在伴痴呆的精神病患者中,沒有確立阿立哌唑治療的安全性和有效性。如果醫師選擇用阿立哌唑治療這些患者,應特別慎重,尤其是那些出現吞咽困難或過度嗜睡的患者,他們可能會出現意外損傷或誤吸。
在近期心肌梗死或不穩定性心臟病史的患者中,沒有評估或使用阿立哌唑。在上市前的臨床研究中,排除了有這些診斷的患者。
8.與抗精神病藥物相關的惡性綜合徵(NMS)
報導與服用抗精神病藥(包括:阿立哌唑)相關的潛在致命性的綜合症狀被稱為與抗精神病藥物相關的惡性綜合徵(NMS)。在阿立哌唑上市前的全球臨床資料中,有2例出現可能的NMS。NMS的臨床表現:高燒、肌強直、精神狀態改變和自主神經不穩定性證據(不規律的脈搏或血壓,心動過速、出汗和心臟心律失常)。其他徵兆可能包括肌酸磷酸激酶升高、肌紅蛋白尿(橫紋肌溶解)和急性腎衰竭。
診斷性評估有這-綜合徵的患者十分複雜。為了取得這一診斷,重要的是要排除以下情況一臨床表現同時包括嚴重的內科疾病(如:肺炎、全身感染等)和未治療或治療不充分的錐體外系徵兆和症狀(EPS)。在鑑別診斷時的另一個重要考慮因素包括:中樞抗膽鹼能毒性、藥源性發熱和原發中樞神經系統病。
NMS的處理應包括:1)立即停止抗精神病藥和不是當前治療必需的其他藥物;2)加強症狀治療和醫學監測;3)治療伴隨的有現成特定治療方法的嚴重內科問題。對於無併發症的NMS,目前沒有一致同意的特定藥物治療方案。
如果一個患者從NMS中恢復後還需要抗精神病藥治療,應慎重考慮到藥物治療再次引入NMS的可能性。因曾報導NMS的復發,故應密切監測患者。
9.遲發性運動障礙
在抗精神病藥治療的患者中,可能會發生不可逆的無意識性運動動力障礙綜合徵。儘管該綜合徵在老年人(尤其是老年女性)中的發生率最高,但不可能在抗精神病治療初期僅依據流行病學估計來預測哪些患者可能會發生該綜合徵。不清楚抗精神病藥在引起遲發性運動障礙的可能性方面是否存在差異。
已經確定隨著治療療程的增加,以及患者服用抗精神病藥的總累計劑量的增加,發生遲發性運動障礙的風險及其變成不可逆的可能性也增加。然而,在低劑量短暫治療後也可能會發生該綜合徵,但一般很少見。
儘管該綜合徵在停止抗精神病治療後會部分或完全緩解,但目前對確診為遲發性運動障礙的病例沒有已知的治療方案。然而,抗精神病治療本身可能抑制(或部分抑制)這一綜合徵的徵兆和症狀,從而可能掩蓋了病程的發展。仍不清楚症狀抑制對綜合徵的長期病程是否有影響。
在這些顧慮基礎之上,套用阿立哌唑時應採用一種最可能使遲發性運動障礙的發生降低到最小的方式。對於遭受慢性疾病的患者,進行長期抗精神病治療應有所保留,這些患者包括:(1)已知用抗精神病藥治療有效;(2)可供選擇、等效、潛在傷害性更小的治療不能獲得或不合適。在需要長期治療的患者中,應尋求能產生滿意臨床療效的最低治療劑量和最短治療時間。應定期重新評估連續治療的必要性。
如果阿立哌唑治療者出現遲發性運動障礙的徵兆和症狀,應考慮停止藥物治療。然而,某些患者儘管存在這一綜合徵,可能還是需要阿立哌唑治療。
10.高血糖和糖尿病
有報導顯示,非典型抗精神病藥治療的患者中,高血糖在一些病例中很嚴重並伴隨有酮酸中毒或高滲性昏迷或死亡。阿立哌唑治療者幾乎沒有高血糖的報導。儘管很少患者曾用阿立哌唑治療,但不清楚的是這一有限的經驗是否是該報導量最小的唯一原因。評估使用非典型抗精神病藥和葡萄糖異常之間的關係十分複雜,原因在於:精神分裂症患者中糖尿病的基礎風險性增加的可能性以及普通人群中糖尿病發生率的升高。在這些混淆因素的干擾下,使用非典型抗精神病藥和高血糖相關不良事件之間的關係更難以完全理解。然而,不包括阿立哌唑的流行病學研究提示:用這些研究中包括的非典型抗精神病藥治療的患者,其治療時出現高血糖相關不良事件的風險性增加。因在這些研究進行時阿立呱唑還未上市,所以不知道阿立哌唑是否與這一增加的風險性相關。在非典型抗精神病藥治療的患者中,沒有明確的高血糖相關不良事件的風險估計值。
明確診斷為糖尿病的患者在開始非典型抗精神病藥治療時應定期檢測血糖控制的惡化情況。有糖尿病(如:肥胖、糖尿病家族史)危險因素、開始非典型抗精神病藥治療的患者應在治療前和治療中定期接受空膜血糖測試。非典型抗精神病藥治療的任何患者均應監測高血糖症狀:口渴、多尿、多食和乏力。在非典型抗精神病藥治療期間出現高血糖症狀的患者應進行空腹血糖測試。在某些病例中,當停止非典型抗精神病藥治療時,高血糖就會自行消失:然而,某些患者儘管停用了可疑藥物,還需繼續降糖治療。
11.由於包括本品在內的抗精神病藥物對Lewy body性痴呆或帕金森氏症患者可能增加與抗精神病藥物相關的惡性綜合徵或帕金森樣症狀的風險,因此醫生在處方時應權衡利弊。
12.在老年痴呆患者中的心血管不良反應,包括中風
在與痴呆有關的精神病患者的安慰劑對照臨床研究(兩個可變劑量和一個固定劑量研究)中,阿立哌唑治療組(平均年齡:84歲,年齡範圍:78-88歲)的心血管不良反應(如:中風、短暫性缺血發作,包括死亡)的發生率有所升高。在固定劑量研究中,阿立哌唑治療者的心血管不良反應具有統計學的顯著性量效關係。未批准阿立哌唑治療與痴呆有關的精神病患者。
孕婦及哺乳期婦女用藥
懷孕婦女服用本品是否安全尚不明確。對於孕婦,應權衡利弊決定是否服用本品。只有當潛在利益高於危險性,才可使用,無需劑量調整。
兒童用藥
目前尚缺乏兒童的足夠臨床經驗。
老年用藥
在使用推薦劑量是老年人對阿立哌唑的耐受性良好,無需劑量調整。
藥物相互作用
1.尚未系統評估本品與其它藥物合用的風險,鑒於本品對中樞神經系統的作用,在與其它作用於中樞系統的藥物和酒精合用時應慎重。
2.因其拮抗α1 -腎上腺素能受體,故阿立哌唑有增強某些降壓藥作用的可能性。
3.阿立哌唑不是CYP1A1、CYP1A2、CYP2A6、CYP2B6、CYP2C8、CYP2C9、CYP2C19或CYP2E1酶的底物,也不進行直接的葡萄糖醛酸化。這說明阿立哌唑與這些酶的抑制劑或誘導劑、或其他因素(如吸菸)之間不可能存在相互作用。
4.CYP3A4和CYP2D6參與阿立哌唑的代謝。CYP3A4誘導劑(如卡馬西平)將會引起阿立哌唑的清除率升高和血藥濃度降低,CYP3A4抑制劑(如酮康唑)或CYP2D抑制劑(如:奎尼丁、氟西汀、帕羅西汀)可以抑制阿立哌唑的消除,使血藥濃度升高。
故當同時服用酮康唑與阿立哌唑時,應將阿立哌唑的常用劑量降低一半。預期其它CYP3A4的強抑制劑(伊曲康唑)有相似的作用,也需相應的降低劑量。當停止聯合治療中的CYP3A4抑制劑時,阿立哌唑的劑量應增加。
當同時服用奎尼丁和阿立哌唑時,應將阿立哌唑的常用劑量降低一半。預期其它CYP2D6強抑制劑(如:氟西汀或帕羅西汀)有相似的作用,也需相應的降低劑量。當停止聯合治療中的CYP2D6抑制劑時,阿立哌唑的劑量應增加。
當卡馬西平加到阿立哌唑治療中時,阿立哌唑的劑量應加倍。增加的劑量應建立在臨床評估基礎之上。當停止聯合治療中的卡馬西平時,阿立哌唑的劑量應降低。
5.阿立哌唑與由細胞色素P450酶代謝的藥物之間不可能引起具有臨床重要意義的藥代動力學相互作用。在體內研究中,10-30mg/d的阿立哌唑不會明顯影響CYP2D6底物(右美沙芬)、CYP2C9底物(華法林)、CYP2C19底物(奧美拉唑、華法林)和CYP3A4底物(右美沙芬)的代謝。另外,阿立哌唑和脫氫阿立哌唑在體外沒有顯示改變CYPIA2參與的代謝的可能。
6.法莫替丁、鋰鹽、丙戊酸鈉對阿立哌唑的藥代動力學參數無臨床顯著影響。
2.因其拮抗α1 -腎上腺素能受體,故阿立哌唑有增強某些降壓藥作用的可能性。
3.阿立哌唑不是CYP1A1、CYP1A2、CYP2A6、CYP2B6、CYP2C8、CYP2C9、CYP2C19或CYP2E1酶的底物,也不進行直接的葡萄糖醛酸化。這說明阿立哌唑與這些酶的抑制劑或誘導劑、或其他因素(如吸菸)之間不可能存在相互作用。
4.CYP3A4和CYP2D6參與阿立哌唑的代謝。CYP3A4誘導劑(如卡馬西平)將會引起阿立哌唑的清除率升高和血藥濃度降低,CYP3A4抑制劑(如酮康唑)或CYP2D抑制劑(如:奎尼丁、氟西汀、帕羅西汀)可以抑制阿立哌唑的消除,使血藥濃度升高。
故當同時服用酮康唑與阿立哌唑時,應將阿立哌唑的常用劑量降低一半。預期其它CYP3A4的強抑制劑(伊曲康唑)有相似的作用,也需相應的降低劑量。當停止聯合治療中的CYP3A4抑制劑時,阿立哌唑的劑量應增加。
當同時服用奎尼丁和阿立哌唑時,應將阿立哌唑的常用劑量降低一半。預期其它CYP2D6強抑制劑(如:氟西汀或帕羅西汀)有相似的作用,也需相應的降低劑量。當停止聯合治療中的CYP2D6抑制劑時,阿立哌唑的劑量應增加。
當卡馬西平加到阿立哌唑治療中時,阿立哌唑的劑量應加倍。增加的劑量應建立在臨床評估基礎之上。當停止聯合治療中的卡馬西平時,阿立哌唑的劑量應降低。
5.阿立哌唑與由細胞色素P450酶代謝的藥物之間不可能引起具有臨床重要意義的藥代動力學相互作用。在體內研究中,10-30mg/d的阿立哌唑不會明顯影響CYP2D6底物(右美沙芬)、CYP2C9底物(華法林)、CYP2C19底物(奧美拉唑、華法林)和CYP3A4底物(右美沙芬)的代謝。另外,阿立哌唑和脫氫阿立哌唑在體外沒有顯示改變CYPIA2參與的代謝的可能。
6.法莫替丁、鋰鹽、丙戊酸鈉對阿立哌唑的藥代動力學參數無臨床顯著影響。
藥物過量
目前沒有治療阿立哌唑過量的特異解毒藥。一旦發生過量,應檢查心電圖;如果出現QTC間期延長,應進行嚴密心臟監測。同時,應採用支持療法,保持氣管通暢和吸氧,並給與對症處理。治療期間,應進行密切的醫學監督和監測直到患者康復。
活性炭:當過量服用阿哌利唑後,早期使用活性炭可能有助於防止阿哌利唑的吸收。單劑量口服15mg阿哌利唑後1小時,服用50g活性炭可使阿哌利唑的平均AUC和Cmax降低50%。
血液透析:儘管沒有血液透析處理阿哌利唑過量的任何信息,但因阿哌利唑的血漿蛋白結合率高,所以血液透析可能對過量處理沒有明顯效果。
活性炭:當過量服用阿哌利唑後,早期使用活性炭可能有助於防止阿哌利唑的吸收。單劑量口服15mg阿哌利唑後1小時,服用50g活性炭可使阿哌利唑的平均AUC和Cmax降低50%。
血液透析:儘管沒有血液透析處理阿哌利唑過量的任何信息,但因阿哌利唑的血漿蛋白結合率高,所以血液透析可能對過量處理沒有明顯效果。
藥理毒理
藥理作用
阿立哌唑與D2、D3、5-HT1A、5-HT2A受體具有高親和力,與D4、5-HT2C、5-HT7、α1、H1受體以及5-HT重吸收位點具有中度親和力。阿立哌唑是D2受體和5-HT1A受體的部分激動劑,也是5-HT2A受體的拮抗劑。
與其它具有抗精神分裂症的藥物一樣,阿立哌唑的作用機制尚不清楚。但目前認為是通過D2和5-HT1A受體的部分激動作用及5-HT2A受體的拮抗作用的介導而產生。與其它受體的作用可能產生阿立哌唑臨床上某些其它的作用,如對α1受體的拮抗作用可闡釋其體位性低血壓現象。
毒理研究
重複給藥毒性
在白種大鼠為期26周劑量60mg/kg的長期毒性研究和為期2年劑量為40和60mg/kg[以mg/m2計,分別相當於人最大推薦劑量(MRHD)的13倍和19倍,以AUC計,相當於人在MRHD時暴露量的7~14倍]的致癌性研究中,動物出現視網膜變性。對白種小鼠和猴視網膜的評中未見視網膜變性。尚未進行作用機制的進一步研究。該結果與人體風險的相關性尚不清楚。
遺傳毒性
在有或無代謝活化時,阿立哌唑及其代謝物(2,3-DCPP)在CHL細胞體外染色體畸變試驗中呈現?蛄馴渥饔茫?,3-DCPP在無代謝活化時使畸變數目增加。在體小鼠微核試驗結果為陽性,但該結果被認為是與人體無關的機制產生的。阿立哌唑在體外細菌回復突變試驗、細菌DNA修複試驗、小鼠淋巴細胞正向基因突變試驗、程式外DNA合成試驗結果為陰性。
生殖毒性
雌性大鼠交配前2周到妊娠7天經口給予阿立哌唑2、6、20mg/kg/天(以mg/m2計,分別相當於人MRHD的0.6、2和6倍)。所有劑量組均觀察到動情周期紊亂及黃體增加,但未見對生育力的損害。6、20mg/kg劑量組著床前丟失增加,20mg/kg組胎仔體重量降低。雄性大鼠交配前第9周至整個交配期經口給予阿立哌唑20、40、60mg/kg/天(以mg/m2計,分別相當於MRHD的6、13和19倍),60mg/kg組發現精子生成障礙;40和60mg/kg觀察到前列腺萎縮,但未見對生育力的影響。
動物研究中,阿立哌唑顯示有發育毒性作用,包括在大鼠和家兔中可能具有致畸作用。妊娠大鼠在致畸敏感期經口給予阿立哌唑3、10、30mg/kg/天[以mg/m2計,分別相當於人最大推薦劑量(MRHD)的1、3和10倍]處理。30mg/kg劑量組妊娠期輕度延長。胎兒發育輕微延遲,表現為胎仔體重降低(30mg/kg)、睪丸未降(30mg/kg)和骨骼骨化延遲(10和30mg/kg)。對胚胎-胎仔和幼仔存活未見影響。娩出的子代體重降低(10和30mg/kg),30mg/kg劑量組肝膈小結及膈疝發生率增加(其它劑量組未見該現象)。(在30mg/kg劑量組,胎仔出現低發生率的膈疝)。出生後,10和30mg/kg劑量組發現(子代)陰道開口延遲,30mg/kg劑量組(子代)生殖能力受損(生育率、黃體、著床和活胎數降低,著床後丟失增加,可能是對雌性子代影響所致)。30mg/kg劑量組可見母體毒性,但沒有證據提示這些對發育的影響是母體毒性所繼發的。妊娠家兔在致畸敏感期經口給予阿立哌唑10、30、100mg/kg/天(以AUC計,分別相當於人MRHD的2、3和11倍;以mg/m2計,分別相當於6、19和65倍)。100mg/kg劑量組母體攝食量降低,流產率增加,胎仔死亡率增加(100mg/kg)、胎仔體重降低(30和100mg/kg)、骨骼畸形發生率增加(30和100mg/kg劑量組胸骨節融合)及輕微骨骼異常(100mg/kg)。
大鼠於圍產期(從妊娠第17天到產後21天)經口給予阿立哌唑3、10、30mg/kg/天(以mg/m2計,分別相當於人MRHD的1、3和10倍),30mg/kg劑量組觀察到輕微的母體毒性和輕微的妊娠期延長,死產增多,幼仔體重降低(持續到成年)以及存活率下降。
致癌性
在ICR小鼠、SD大鼠和F344大鼠上進行了終生致癌性研究。摻食法分別給予ICR小鼠阿立哌唑1、3、10、30mg/kg/天,F344大鼠1、3、10mg/kg/天,SD大鼠10、20、40、60mg,連續給藥2年。在雄性小鼠和大鼠中,未見腫瘤生成。在3到30mg/kg組(以AUC計,為人MRHD暴露量的0.1~0.9倍;以mg/m2計,為人MRHD的0.5~5倍),雌性小鼠垂體腺瘤和乳腺癌、腺棘皮癌的發生率增加。雌性大鼠在劑量10mg/kg/天(以AUC,為人MRHD暴露量的0.1倍;以mg/m2計,為人MRHD的3倍)時,乳腺纖維腺瘤的發生率增加;在劑量為60mg/kg/天(以AUC,為人MRHD暴露量的14倍,以mg/m2計,為人MRHD的19倍)時,腎上腺皮質癌及混合腎上腺皮質腺瘤/癌的發生率增加。
長期給予其它抗精神分裂症藥物後,發現嚙齒類動物的垂體和乳腺的增生性改變,並認為是催乳素介導的。在阿立哌唑的致癌性研究中,沒有測定血清催乳素水平。但是,在與乳腺和垂體腫瘤相關的給藥下,連續給藥13周的研究中,觀察到雌性小鼠血清催乳素水平升高。在與乳腺和垂體腫瘤相關的給藥下,連續給藥4周和13周的研究中,雌性大鼠血清催乳素水平未見升高。催乳素介導的嚙齒類內分泌腫瘤與人體風險的相關性尚不清楚。
藥物濫用與依賴性
在人體上尚未進行阿立哌唑濫用、耐受或軀體依賴的系統性研究。在猴軀體依賴研究中,突然停藥觀察到了戒斷症狀。臨床試驗中未出現藥物渴求行為的傾向,但這些研究不系統,不可能在此有限經驗的基礎上預測一種中樞神經活性藥物一旦上市將被誤用、轉用,和/或濫用。因此,應仔細評估病人的藥物濫用史,密切觀察這種病人有無濫用(如,產生耐藥性、用藥量增加、藥物渴求的行為)徵兆。
阿立哌唑與D2、D3、5-HT1A、5-HT2A受體具有高親和力,與D4、5-HT2C、5-HT7、α1、H1受體以及5-HT重吸收位點具有中度親和力。阿立哌唑是D2受體和5-HT1A受體的部分激動劑,也是5-HT2A受體的拮抗劑。
與其它具有抗精神分裂症的藥物一樣,阿立哌唑的作用機制尚不清楚。但目前認為是通過D2和5-HT1A受體的部分激動作用及5-HT2A受體的拮抗作用的介導而產生。與其它受體的作用可能產生阿立哌唑臨床上某些其它的作用,如對α1受體的拮抗作用可闡釋其體位性低血壓現象。
毒理研究
重複給藥毒性
在白種大鼠為期26周劑量60mg/kg的長期毒性研究和為期2年劑量為40和60mg/kg[以mg/m2計,分別相當於人最大推薦劑量(MRHD)的13倍和19倍,以AUC計,相當於人在MRHD時暴露量的7~14倍]的致癌性研究中,動物出現視網膜變性。對白種小鼠和猴視網膜的評中未見視網膜變性。尚未進行作用機制的進一步研究。該結果與人體風險的相關性尚不清楚。
遺傳毒性
在有或無代謝活化時,阿立哌唑及其代謝物(2,3-DCPP)在CHL細胞體外染色體畸變試驗中呈現?蛄馴渥饔茫?,3-DCPP在無代謝活化時使畸變數目增加。在體小鼠微核試驗結果為陽性,但該結果被認為是與人體無關的機制產生的。阿立哌唑在體外細菌回復突變試驗、細菌DNA修複試驗、小鼠淋巴細胞正向基因突變試驗、程式外DNA合成試驗結果為陰性。
生殖毒性
雌性大鼠交配前2周到妊娠7天經口給予阿立哌唑2、6、20mg/kg/天(以mg/m2計,分別相當於人MRHD的0.6、2和6倍)。所有劑量組均觀察到動情周期紊亂及黃體增加,但未見對生育力的損害。6、20mg/kg劑量組著床前丟失增加,20mg/kg組胎仔體重量降低。雄性大鼠交配前第9周至整個交配期經口給予阿立哌唑20、40、60mg/kg/天(以mg/m2計,分別相當於MRHD的6、13和19倍),60mg/kg組發現精子生成障礙;40和60mg/kg觀察到前列腺萎縮,但未見對生育力的影響。
動物研究中,阿立哌唑顯示有發育毒性作用,包括在大鼠和家兔中可能具有致畸作用。妊娠大鼠在致畸敏感期經口給予阿立哌唑3、10、30mg/kg/天[以mg/m2計,分別相當於人最大推薦劑量(MRHD)的1、3和10倍]處理。30mg/kg劑量組妊娠期輕度延長。胎兒發育輕微延遲,表現為胎仔體重降低(30mg/kg)、睪丸未降(30mg/kg)和骨骼骨化延遲(10和30mg/kg)。對胚胎-胎仔和幼仔存活未見影響。娩出的子代體重降低(10和30mg/kg),30mg/kg劑量組肝膈小結及膈疝發生率增加(其它劑量組未見該現象)。(在30mg/kg劑量組,胎仔出現低發生率的膈疝)。出生後,10和30mg/kg劑量組發現(子代)陰道開口延遲,30mg/kg劑量組(子代)生殖能力受損(生育率、黃體、著床和活胎數降低,著床後丟失增加,可能是對雌性子代影響所致)。30mg/kg劑量組可見母體毒性,但沒有證據提示這些對發育的影響是母體毒性所繼發的。妊娠家兔在致畸敏感期經口給予阿立哌唑10、30、100mg/kg/天(以AUC計,分別相當於人MRHD的2、3和11倍;以mg/m2計,分別相當於6、19和65倍)。100mg/kg劑量組母體攝食量降低,流產率增加,胎仔死亡率增加(100mg/kg)、胎仔體重降低(30和100mg/kg)、骨骼畸形發生率增加(30和100mg/kg劑量組胸骨節融合)及輕微骨骼異常(100mg/kg)。
大鼠於圍產期(從妊娠第17天到產後21天)經口給予阿立哌唑3、10、30mg/kg/天(以mg/m2計,分別相當於人MRHD的1、3和10倍),30mg/kg劑量組觀察到輕微的母體毒性和輕微的妊娠期延長,死產增多,幼仔體重降低(持續到成年)以及存活率下降。
致癌性
在ICR小鼠、SD大鼠和F344大鼠上進行了終生致癌性研究。摻食法分別給予ICR小鼠阿立哌唑1、3、10、30mg/kg/天,F344大鼠1、3、10mg/kg/天,SD大鼠10、20、40、60mg,連續給藥2年。在雄性小鼠和大鼠中,未見腫瘤生成。在3到30mg/kg組(以AUC計,為人MRHD暴露量的0.1~0.9倍;以mg/m2計,為人MRHD的0.5~5倍),雌性小鼠垂體腺瘤和乳腺癌、腺棘皮癌的發生率增加。雌性大鼠在劑量10mg/kg/天(以AUC,為人MRHD暴露量的0.1倍;以mg/m2計,為人MRHD的3倍)時,乳腺纖維腺瘤的發生率增加;在劑量為60mg/kg/天(以AUC,為人MRHD暴露量的14倍,以mg/m2計,為人MRHD的19倍)時,腎上腺皮質癌及混合腎上腺皮質腺瘤/癌的發生率增加。
長期給予其它抗精神分裂症藥物後,發現嚙齒類動物的垂體和乳腺的增生性改變,並認為是催乳素介導的。在阿立哌唑的致癌性研究中,沒有測定血清催乳素水平。但是,在與乳腺和垂體腫瘤相關的給藥下,連續給藥13周的研究中,觀察到雌性小鼠血清催乳素水平升高。在與乳腺和垂體腫瘤相關的給藥下,連續給藥4周和13周的研究中,雌性大鼠血清催乳素水平未見升高。催乳素介導的嚙齒類內分泌腫瘤與人體風險的相關性尚不清楚。
藥物濫用與依賴性
在人體上尚未進行阿立哌唑濫用、耐受或軀體依賴的系統性研究。在猴軀體依賴研究中,突然停藥觀察到了戒斷症狀。臨床試驗中未出現藥物渴求行為的傾向,但這些研究不系統,不可能在此有限經驗的基礎上預測一種中樞神經活性藥物一旦上市將被誤用、轉用,和/或濫用。因此,應仔細評估病人的藥物濫用史,密切觀察這種病人有無濫用(如,產生耐藥性、用藥量增加、藥物渴求的行為)徵兆。
藥代動力學
阿立哌唑經口服後吸收良好,3-5小時內達到血藥濃度峰值,口服片劑的絕對生物利用度為87%,其吸收不受食物影響。在治療濃度下,阿立哌唑及其主要代謝產物脫氫阿立哌唑的血漿蛋白(主要是白蛋白)結合率超過99%。阿立哌唑和脫氫阿立哌唑的消除半衰期分別為75小時和94小時。大多數病人在給藥後14天內達到兩種活性成分的穩態濃度。 口服單劑量的[C]標記的阿立哌唑後,在尿液和糞便中分別回收了大約25%和55%的放射活性,18%以原藥經糞便排出,1%以原藥經尿液排出。
本品藥代動力學不隨患者的年齡、性別、種族、吸菸情況、肝功能、腎功能等改變而變化。故一般不需要因患者年齡、性別、種族、吸菸狀況、肝功能、腎功能而調整劑量。
本品藥代動力學不隨患者的年齡、性別、種族、吸菸情況、肝功能、腎功能等改變而變化。故一般不需要因患者年齡、性別、種族、吸菸狀況、肝功能、腎功能而調整劑量。
貯藏
密封保存。
包裝
藥品包裝用PTP鋁箔/藥用PVC硬片板裝,20片/盒,40片/盒。
有效期
24個月。
執行標準
國家食品藥品監督管理局國家藥品標準WS1-(X-028)-2009Z
批准文號
國藥準字H20060521
生產企業
成都康弘藥業集團股份有限公司
核准日期
2007年03月06日
修訂日期
2007年08月13日 2008年03月14日 2009年06月19日 2010年02月25日 2010年04月09日
