手術名稱,分類,ICD編碼,概述,適應症,禁忌症,術前準備,麻醉和體位,手術步驟,術中注意要點,術後處理,述評,
手術名稱
眼球破裂的二期玻璃體手術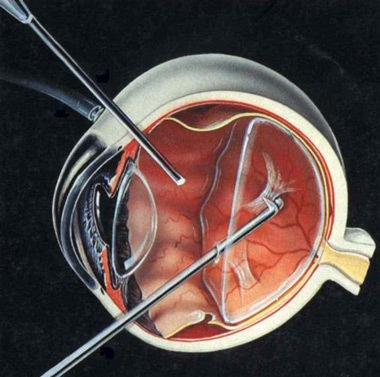

分類
眼科/眼外傷手術/後節眼外傷手術/眼球破裂手術
ICD編碼
14.7402
概述
鈍力打擊所造成的眼球壁全層裂開,稱為眼球破裂。拳擊、石塊、碰撞、車禍是常見的頓挫傷原因。由於鈍力作用於眼球後,首先壓迫眼球產生變形,引起眼內壓的急劇升高;當壓力超過眼球壁的承受能力時,就將衝破眼球壁相對薄弱的部位而釋放,造成眼球破裂。因此,眼球破裂的發生是“間接性”的,其機制與銳器切割傷有很大不同。
眼球破裂前瞬間的高眼內壓,可造成眼內多種結構的損傷。而且,眼球壁的裂傷多不規則,通常裂口較長,伴有大量的出血。破裂的部位多見於鼻上象限的角鞏膜緣後,或赤道前的鞏膜,也有延伸到赤道後,甚至後極部鞏膜的。絕大多數病例為一處裂口,但也有個別的病例報導發現一隻傷眼有2處破裂。因此,手術中的仔細探查很重要。
眼內的損傷及併發症常包括:玻璃體積血、視網膜破裂、嵌頓、脫離,脈絡膜出血及出血性視網膜脫離。在嚴重的病例,可因脈絡膜暴發性出血、視網膜脫離呈索狀,索狀的前端嵌頓、粘連於傷口內側。
以往,眼球破裂曾作為眼球摘除的適應證。隨著玻璃體手術的發展,已能夠通過2次手術挽救相當多的眼球破裂病例。即在傷後及早進行眼球的外重建,修復角鞏膜破裂;然後大致在傷後2~3周做二期玻璃體手術,完成眼球的內重建。
適應症
眼球破裂的二期玻璃體手術適用於:
1.玻璃體積血,大量而緻密,眼底不能查見紅光反射,或紅光反射極弱(若存在前房出血或白內障,應考慮這些因素對檢查的影響)。B超顯示玻璃體渾濁明顯,或沒有玻璃體後脫離形成。如果存在視網膜的損傷,B超可查見玻璃體渾濁條帶與視網膜粘連。通常這類的玻璃體積血難以自行吸收,可在傷後2周手術。
如果玻璃體積血量不甚大,可見眼底紅光反射,B超證實無視網膜脫離,可以觀察1~3個月。如果積血持久不吸收,為恢復屈光介質的透明和視力,可以考慮手術。
2.由鞏膜傷口向玻璃體內及視網膜表面的纖維組織增生;或因傷口大,視網膜嵌頓及纖維增生形成的牽拉性視網膜脫離,以及出血性視網膜脫離(詳細見外傷性視網膜脫離部分),經B超檢查及視覺電生理檢查判斷,在傷後1~2周左右或稍晚些手術。
處於角膜緣後至眼球赤道之間的鞏膜穿通傷,由於纖維組織增生引起的牽拉性視網膜脫離,可以緩慢發生,尤其在兒童或年輕患者,發生時間可能延遲到傷後半年以上。對這類病例應長期隨訪。一旦發現牽拉性視網膜脫離存在,可以根據情況做鞏膜外墊壓或玻璃體手術。
禁忌症
1.傷口未有嚴密縫合,難以承受閉合式眼內手術。
2.明顯的出血傾向,或可能的眼內活動性出血,或脈絡膜出血及視網膜下積血尚未液化,造成手術困難,不能達到手術目的。
3.傷後時間過長,因眼內瘢痕收縮視網膜脫離粘連,眼球高度萎縮,手術不能奏效者。
術前準備
除了常規眼科檢查外,眼B超和視覺電生理檢查對評估手術指征和預後有重要意義。在簽訂手術知情同意書時,也應強調手術及其效果的不確定性。
麻醉和體位
局部麻醉,或全身麻醉。
手術步驟
1.建立標準的三通道睫狀體平部玻璃體手術。
2.做玻璃體切除時,自前向後切除玻璃體的渾濁。需要切除玻璃體後皮層,如果沒有發生玻璃體後脫離,則要用吸引法或挑取器造成玻璃體後脫離。要切除自傷口沿玻璃體內傷道全程的纖維增生條索。若有後極部破口,或有出口,由於不能縫合而依賴傷口周圍組織的自我修復,這種修復在手術時尚不完全。因此,此處的內表面,包括玻璃體及血痂不要全部切除,以免造成傷口重新開放。
3.視網膜在傷口的嵌頓,會形成視網膜皺襞和脫離。應先切除傷口內表面的玻璃體和增生膜,然後用眼內雙極電凝針凝固傷口一周,沿電凝點環行切開視網膜;或套用能量稍高的電凝,直接沿傷口內表面一周電凝,使視網膜切開,緩解視網膜的牽拉。
4.由於視網膜脫離的類型和程度多樣,應根據各自的情況做前膜切除;視網膜有明顯縮短時,做視網膜切開或切除。對“荷包狀”或“索狀”脫離,需清除視網膜下膜,在做視網膜切開或切除、游離視網膜邊緣後,用過氟化碳液體(“重水”)壓平視網膜。
5.在重水下,對視網膜的裂孔、破裂緣、切開的邊緣,做雷射光凝術。通常,沿視網膜邊緣光凝2~3排。
6.根據損傷程度、視網膜脫離範圍、瘢痕增生等因素,考慮套用矽油或長效氣體做眼內填塞。通常,在複雜病例,需要充填矽油。矽油不僅有持久的頂壓作用,還能保持介質透明和眼內壓。可根據情況做氣-液交換、或直接做液-油交換。
7.關閉鞏膜切口。
8.調整環扎帶或外墊壓的部位及鬆緊度。
9.縫合球結膜。
術中注意要點
1.手術中應避免損傷視網膜。
2.手術結束時,應仔細檢查視網膜周邊部,以發現可能的視網膜裂孔、鋸齒緣離斷或視網膜脫離。如果存在這些改變,要採用凝固、鞏膜墊壓術及眼內氣體交換術處理。
3.若角膜內皮形態良好,可植入前房型人工晶狀體;縫線固定可能引起眼內出血。
4.術畢應密切縫合手術切口,使之不漏水。
術後處理
1.注意觀察眼壓變化。
2.其他按玻璃體手術後常規處理。
3.對異物造成的視網膜裂孔,術後還可進行補充光凝。
述評
1.在經過睫狀體平部玻璃體切割取出視網膜內異物的病例中,發生視網膜前膜或增殖性玻璃體視網膜病變。因此,術中應注意防止這種併發症。
2.其他同玻璃體手術及白內障手術併發症。可能造成視網膜損傷或裂孔。一旦發生,應按視網膜脫離處理。
