扁頭綜合徵(deformational plagiocephaly and/or brachycephaly,DPB)指小兒頭骨前後位或側位發生不同程度的扁平畸形,使腦結構生長錯位或受限,影響腦部的發育,表現出智力、運動等神經行為等問題。
扁頭綜合徵多由產前或者產後的機械變形力作用於嬰兒的枕骨所導致的顱骨不對稱以及由此帶來的嬰兒機能損傷。
基本介紹
- 中文名:扁頭綜合徵
- 外文名:deformational plagiocephaly and/or brachycephaly
DPB
flat head syndrome
介紹,類型,危險因素,影響因素,影響,診斷,矯正方法,睡姿矯正方法,頭盔矯正方法,手術矯正方法,預後,預防措施,
介紹
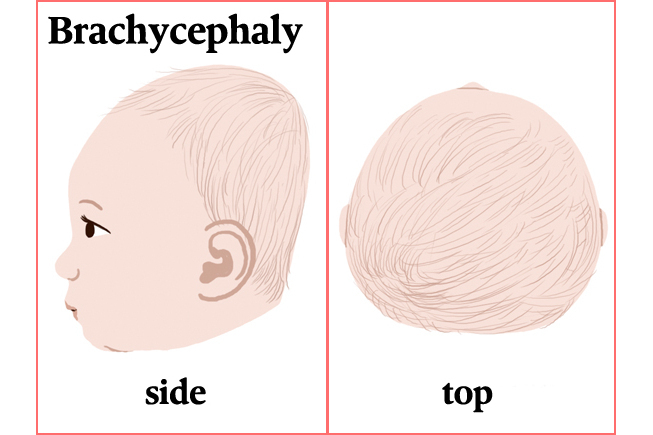
“扁頭綜合徵”(Flat head syndrome),是指嬰兒頭骨後位或側位發生不同程度的扁平畸形,以及由此帶來的嬰兒機能損傷。其中,發生在腦部後側面的,稱為 “斜頭畸形”(Plagiocephaly);發生在腦部正後方的,稱為“平頭畸形”(Brachycephaly) 。
“扁頭綜合徵”會影響嬰幼兒的外觀形象;導致嬰幼兒視神經發育不平衡;導致嬰幼兒頭部兩側肌肉組織發育不均衡;導致嬰幼兒精神發育相對遲緩;“扁頭綜合徵”帶來的頭顱變形,會損傷正常腦容腔結構,影響腦容量發育,並使腦附屬檔案產生錯位。嚴重的畸形會使嬰幼兒腦容量不足,危害智力正常發育。
一般嬰兒出生後的前3個月最容易形成“扁頭綜合徵 ”,這段時期嬰兒的絕大部分時間是在睡眠中度過,此時嬰兒頭骨特別柔軟,發育非常快。普通嬰兒床墊是平坦的,並且缺乏科學的軟硬度考慮,極易使嬰兒頭部產生扁斜畸形。
“斜頭畸形”不會隨著年齡增長和身體發育而自行矯正修復。
類型
1、斜頭畸形
表現為發生在腦部後側面的頭部不對稱,且往往伴隨同側面部的前額、耳朵和臉頰的不對稱。扁平側的面部特徵為眼瞼較開,面頰飽滿,耳朵靠前,下巴向對側旋轉。由於嬰兒枕部的某一區域長期受壓,致使受壓部位扁平、對側枕部代償性凸出;而額部形態則相反,扁平側枕部對應的額部和顴骨凸出,另一側額部扁平,從頭頂正上方俯視,其形態猶如一個平行四邊形;有頭轉向偏好的患兒,如先天性斜頸,額部隆起的角度往往和枕部扁平不平行,這個形狀更傾向於“梯形”。斜頭畸形患兒頭部外觀不對稱的情況下,可能同時存在前後徑短的問題。
2、短頭畸形
是指枕骨對稱的扁平和頂骨代償性擴展。表現為枕骨平直,尖頭(顱骨增高),顱指數(cranial index,CI)大於正常值。CI是指頭骨的寬度和長度的比值,近年來為了降低嬰兒猝死綜合徵的發生率推薦仰臥位,北美地區將正常的CI提高到0.80~0.85。大部分的短頭畸形都同時存在一定程度的不對稱,或者伴隨斜頭畸形。
3、舟狀頭
是一種特殊的斜頭畸形,頭長而扁,也有被稱為“吐司頭”。這類嬰兒多見於新生兒監護室中常採用側臥位的早產兒,扁平部位發生在頭的兩側,同時伴隨顱骨前、後方的擴張。通常會伴隨顯著的面部不對稱。
危險因素
國外有研究發現,羊水少、滯產、臀位產、初產婦、高齡孕婦、雙胎、多胎、頭顱血症、枕先露、男性右利手、斜頸、宮內窘迫等均和DPB有關。近期國內有報導顯示,小於胎齡、低出生體重、住院時間長、早產、入住新生兒重症監護室(NICU)、睡姿變化少、未給予早期干預指導也是DPB的高危因素,與國外研究不盡相同。雖然許多風險因素不可預防,但仰臥位是獨立於這些因素導致DPB的最佳預測因子,美國嬰兒規範化護理建議已支持該觀點。因此有效減少嬰兒在危險因素中的累積暴露量,將是預防DPB的重要措施。
影響因素
1、頭部移動限制
任何在生命早期導致頭部移動限制的因素都會增大扁頭綜合徵的風險。嬰兒的頭骨是軟的、可塑的,在頭骨生長和擴張的時期,如果頭骨某個區域受到外力的持續作用(如始終或經常朝一個方向睡),頭骨的增長在適應迅速增長的大腦產生的內部壓力時出現適應性的變形,由此導致頭部畸形。斜頸是限制頭部移動最顯著的因素,斜頭畸形嬰兒中高達70%~95%存在斜頸。扁頭綜合徵的發生可能和文化背景相關,如我國上古時期東夷族女性扁頭公認是一種美麗的象徵,東北地區母親的一項重要任務是給嬰兒睡扁頭。
2、生長發育因素
早產兒、發育遲緩或運動發育落後的嬰兒,頭部重量和頸部力量不成比例,早產兒由於顱骨結構較足月兒柔軟,可塑性強,重力(相對較高的頭部重量)或者變形力作用(頭部固定姿勢)使得斜頭畸形患病率高。據觀察,早產、低出生體質量是NICU扁頭綜合徵的危險因素。在嬰兒期,枕骨和頂骨區的大腦發育速度較額區顯著,這個假說在很大程度上解釋了男性嬰兒頭部畸形的發生率高於女嬰的原因,因為男嬰的頭部增長速度較女嬰快,同時也解釋了仰臥位較俯臥更容易發生頭部畸形的原因。
3、宮內因素
頭部定位偏好也是發生扁頭綜合徵的高危因素,如大部分胎兒在宮內採取的是左枕骨位,頭偏向右側,扁頭綜合徵患兒中右枕骨扁平的發生率較高。在健康新生兒中有16%存在宮內的體位固定,主要原因是頸部肌肉不平衡,其相關的宮內因素有多胎妊娠(宮內擁擠、早產風險)、第一胎(宮內擁擠)、助產(頭型不正、胎位不正或巨大兒)、滯產、羊水少、枕先露、臀位(胎位不正)、產傷、體位偏好(斜頸先兆)。但宮內因素是否導致扁平頭要取決於頭部固定的嚴重程度和持續時間。
4、遺傳因素
還有一種非常常見的觀點是遺傳因素,如一個家庭成員的頭型類似。
影響
許多的媽媽們都有這樣的想法,頭睡扁了,睡偏了,隨他去吧,不就是難看點嗎?長大了,用頭髮蓋住就行了。其實,了解更多的科學知識,您可能會有不一樣的想法。
這是一項關於嬰兒智力發育水平的對照研究,研究者來自西雅圖兒童醫院與華盛頓大學,專業領域分別來自兒童健康中心、心理與行為科學、兒科頜面外科中心。這項研究結果證實發表在美國著名的兒科學雜誌上,發表日期為2010年2月15日,全文名稱為:Case-control study of neurodevelopment in deformational plagiocephaly。(斜頭畸形的智力發育水平的對照研究)。
研究目的:針對患有或未患有斜頭畸形的嬰兒,對照評估六個月大小的智力發育水平;
研究方法:利用貝氏量表(常用的智力發育水平評估量表)評估235例患者,同時對照評估237例對照組嬰兒;
研究結果:病例組評分整體低於對照組;其中,病例組行動能力評分低於對照組10分,認知與語言能力評分低於對照組5分,均具有顯著差異性。
研究結論:斜頭畸形可能影響嬰兒的早期智力發育,尤其是行動能力。在將來對18個月到36個月的這群嬰兒進行評估後,我們才能對這一影響的穩定性做出評定。目前的數據不一定表明斜頭畸形會導致神經發育遲緩;它們只表明斜頭畸形是神經發育遲緩的機率增加的一個表征,兒科專家應該密切注意斜頭畸形嬰兒的發育情況。
診斷
美國的診斷標準
和國內發展現狀不一樣的是,美國關於扁頭綜合徵的研究已經有了較長的歷史,也已經建立了系統性的觀察與診斷的方法,以下是扁頭綜合症的美國診斷標準: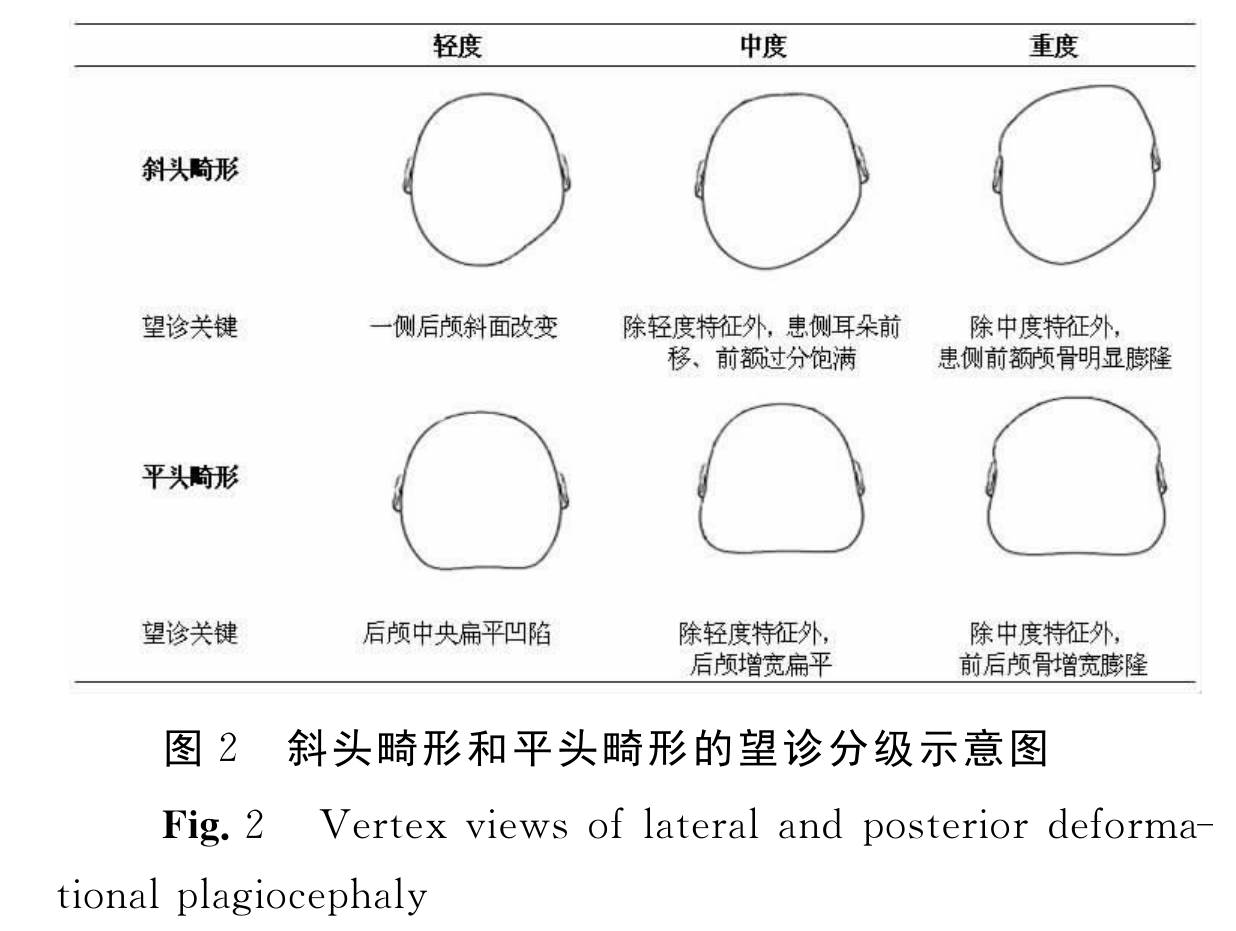

斜頭畸形和平頭畸形的望診分級示意圖
1、 少於6毫米的扁頭和偏頭可能不需要治療,伴隨孩子成長,自主的睡姿變動,頭髮的覆蓋等等可以使這些畸形想像變得不易察覺;
2、 不對稱數據在6~12毫米的情況被視為中度的扁頭綜合徵,而這種狀況是建議要接受治療的;
3、 不對稱數據超過12毫米時常常伴隨著扁頭和偏頭複合的情況,就應當接受治療;
4、 我們肉眼能夠發現的扁頭或者偏頭情況大多數情況下是超過6毫米的;
5、 而不易察覺的才需要專業醫生的診斷,遺憾的是國內對重視這一領域的醫院和醫生可能不夠多。
矯正方法
扁頭綜合徵(DPB)的治療包括手術和非手術治療方法。手術治療通常只用於SP和重度NSP佩戴頭盔效果不佳者。非手術治療包括睡姿矯正和頭盔矯形。
睡姿矯正方法
睡姿矯正法主要用於矯正NSP患兒的頭型,也是最理想的治療方法。對於2~4月齡患兒,扁頭仍未得到改善,仍需要保守治療,如重新定位治療、俯臥等,睡姿矯正適用於8月齡前的NSP患兒。首先對家長進行指導,督促家長定時改變其頭顱受力的位置及方向,對於喜愛仰睡的嬰兒,國外積極提倡“tummy time”方法指導改善顱骨發育,但該指導方法要求患兒清醒時俯趴,該方法起始階段時間從1~2 min開始,逐漸增加俯趴時間,最後每天俯趴30 min左右。該方法適用於2~6月齡患兒。對於NSP患兒,無論患兒在睡覺還是在仰臥覺醒狀態,家長都要注意儘量將其頭顱凸起部位與床墊接觸,產生受力作用;日間患兒清醒時,家長經常將玩具放至患兒非慣側頭旁,促使患兒多向非慣側轉頭。若嬰兒床靠牆邊放置,家長應主動干預,隔1~2周讓嬰兒頭腳調換方向睡覺,儘量使左右頭顱骨受力均勻;對於斜頸以及診斷不明確的可疑的顱骨發育異常導致的NSP患兒,可進行按摩、頸肌鍛鍊。
頭盔矯正方法
若睡姿矯正法無明顯療效,可考慮使用頭盔矯治。頭盔也叫頭顱矯形裝置,是一種安全有效、精確度甚高的用於治療NSP的裝置。在美國,頭盔治療NSP已成為常規治療。治療斜頭畸形時,頭盔應以對角線方向,向額部以及枕部過分飽滿或膨隆處施力;治療平頭畸形需向雙顳側施力;治療長頭則需矢狀性施力。佩戴頭盔時應注意調試至輕度施力和較好的通氣性,避免擠壓傷和汗皰疹發生。未施力處是期待生長的區域,若能留有一定的間隙則療效更好。只要施力方向正確,2歲以內的患兒一般佩戴頭盔後最快可1周見效,而且6月齡以前的患兒治療效果最好。頭盔療法對斜頭及平頭畸形都有明顯的矯正效果,但對前者療效更佳。若伴有面顱畸形,佩戴頭盔後,患兒面顱畸形也會得到顯著改善。NSP患兒越早佩戴頭盔糾正畸形,矯形效果越好。有證據表明頭盔治療會明顯增加初始斜頭畸形患兒不對稱性的改善率,但尚無證據表明其可以改善中度或重度斜頭畸形患兒的最終結果。臨床中,對於2~4月齡患兒,扁頭仍未得到改善,仍需要保守治療,如重新定位治療、俯臥等,療程治療1月,若有改善可繼續該方法治療,若未見改善推薦佩戴頭盔治療,輕中度需要8~10 h/d,重度20~23.5 h/d,每2~3周重新評估一次,對於NSP大部分患兒3個月內會有明顯改善,可最長持續使用至18月齡,美國食物和藥品管理局將顱矯形器列為醫藥設備,建議適用於3~18月齡患兒糾正扁頭畸形。頭盔治療(成型治療)顱骨的不對稱性也存在某些缺點:如價格昂貴以及由於每天使用時間較長,因而增加了使用的不便利性,長時間與皮膚接觸導致擠壓傷和汗皰疹等相關併發症的發生。
手術矯正方法
手術管理斜頭畸形表明在非常嚴重情況下,且患兒年齡15月齡,對頭盔矯形效果不佳的重度NSP患兒可行手術矯形;對出現骨縫早閉的嬰兒,宜行骨縫再造術。國外研究顯示,手術治療併發症較多,如硬膜下積液、靜脈竇出血等,但該方法治療效果明顯,可最大程度改善外觀。
預後
扁頭綜合徵(DPB)預後與長期管理及早期積極干預密切相關,因此嬰兒早期和持續評估至關重要。DPB的管理方法,取決於患兒年齡、頭部畸形的程度,一旦發現頭顱畸形,積極早期給予適當干預,可避免腦結構生長錯位或受限,從而提高青少年的生活質量,且外觀明顯改善,更有利於少兒身心健康發展。目前國內雖尚未見手術治療後對畸形矯正情況的報導,但該病對患兒的影響及研究的意義仍需要追蹤及進一步研究。
預防措施
一般足月兒在3個月左右頸部力量可抵抗重力作用,之後便不再發生扁頭。早產兒和低出生體質量兒扁頭綜合徵的發生率與胎齡、出生體質量呈負相關。專科護士不僅需要給早產兒的院內照護者進行技能培訓,如運用發展性照護理念提供體位支持,還要給出院後照護者儘早提供關於“俯臥位”和嬰兒體位的教育資料。
1、睡姿指導
出生後的睡姿是公認引起扁頭綜合徵的最大原因,因此需要對嬰兒的照護者進行睡姿指導,從而保證嬰兒具有正確的睡姿。睡姿指導即教育嬰兒的照護者經常變換嬰兒睡姿和顱骨受力位置,無論是睡眠和清醒狀態下,注意多將嬰兒頭顱凸起部位與床墊接觸;偏好仰臥位的嬰兒,清醒時適當增加俯臥時間。通常認為預防斜頭畸形最有效的是儘早實施物理干預,最好與診斷同步,如教育家長遵循有效的翻身流程。位置偏好或者頸部活動範圍受限的患兒無論病因是什麼,需要依據物理治療受益原則進行管理。Aarnivala等研究證明在產科病房對家長實施早期的教育干預,提供關於體位支持、體位應對和睡眠環境等護理措施的信息,不僅可以有效地降低斜頭畸形的發生率,而且提高嬰兒3月齡時的頸椎活動範圍。
2、倡導“肚皮時間”
“肚皮時間”即嬰兒俯臥在父母肚皮上皮膚親密接觸的玩耍時間。出院回家後第1天就鼓勵父母親或照護者在嬰兒清醒時執行,每天2~3次,每次3~5 min。“肚皮時間”可以使嬰兒的仰臥位姿勢間歇性中斷,同時父母親用誇張的表情和生動的語言吸引嬰兒的注意力,增加嬰兒頸部活動範圍,避免頭部定位偏好,同時有助於建立良好的親子關係。
3、應對單側姿勢偏好
醫生、護士和父母多習慣於在嬰兒床右側接觸和護理患兒,為降低單側姿勢偏好的風險,建議母乳、奶瓶餵養過程中雙側更換;長時間住院過程中更換床的頭尾朝向;玩具、檯燈雙側輪流放置;嬰兒清醒期在非姿勢偏好側使用有聲音的或者色彩鮮艷的玩具刺激等。對於有頸部問題和有頭偏向的嬰兒需要理療師進行早期干預。
4、改變嬰兒枕頭或床墊的材質
使用特殊材質的枕頭或床墊,使嬰兒的枕骨睡在一個凹面,而不是平面上。這類材質重新分配並分散了嬰兒頭部和接觸面的壓力,且不需要對嬰兒進行頭部和體位變更,可以一直保持仰臥位。Rogers等建議小於3個月的早產兒及頭偏好、斜頸的嬰兒或已發生斜頭畸形的嬰兒使用該類材質的睡眠枕。由於不能控制顱骨側面的發育,通常對已發生的舟狀頭無效。國內文獻報導使用改良式鳥巢(頭部海綿部分改為一次性手套加水改良)可減少早產兒頭顱和耳廓變形,自製改良水枕和吊床、填充物選取天然植物顆粒蒙稷及純棉U形棒的嬰兒枕芯、保持頭部與頸部處於中線的自然塑型枕、嬰兒正姿床墊等能預防嬰兒體位性扁頭綜合徵。