卡培他濱片,適應症為結腸癌輔助化療:卡培他濱適用於Dukes'C 期、原發性腫瘤根治術後並僅接受氟嘧啶類藥物治療的結腸癌患者的單藥輔助治療。其治療的無病生存期(DFS)不亞於5-氟尿嘧啶和甲醯四氫葉酸聯合方案(5-FU/LV) 。卡培他濱單藥或與其他藥物聯合化療均不能延長總生存期(OS),但已有試驗數據表明在聯合化療方案中卡培他濱可較5-FU/LV 改善無病生存期。醫師在開具處方使用卡培他濱單藥對Dukes'C 期結腸癌進行輔助治療時,可參考以上研究結果。用於支持該適應症的數據來自國外臨床研究(見[臨床試驗]部分內容)。結腸直腸癌:當轉移性結腸直腸癌患者首選單用氟嘧啶類藥物治療時,卡培他濱可用作一線化療。卡培他濱與其他藥物聯合化療時,生存期優於5-FU/LV 單藥化療。目前尚無證據證實卡培他濱單藥化療的生存期優勢。有關卡培他濱在聯合化療中取代5-FU/LV 的安全性以及生存期優勢還需進一步研究。乳腺癌聯合化療:卡培他濱可與多西紫杉醇聯合用於治療含蒽環類藥物方案化療失敗的轉移性乳腺癌。乳腺癌單藥化療:卡培他濱亦可單獨用於治療對紫杉醇及含蒽環類藥物化療方案均耐藥或對紫杉醇耐藥和不能再使用蒽環類藥物治療(例如已經接受了累積劑量400 mg/m2阿黴素或阿黴素同類物)的轉移性乳腺癌患者。耐藥的定義為治療期間疾病繼續進展(有或無初始緩解),或完成含有蒽環類藥物的輔助化療後6 個月內復發。胃癌:卡培他濱適用於不能手術的晚期或者轉移性胃癌的一線治療。
基本介紹
- 藥品名稱:卡培他濱片
- 藥品類型:處方藥、醫保工傷用藥
- 用途分類:細胞毒性藥物
成份
化學名稱:5'-脫氧-5-氟-N-[(戊氧基)羰基]-胞(嘧啶核)苷
化學結構式:
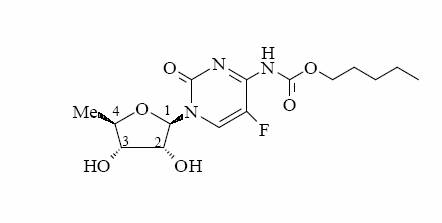
分子式:C15H22FN3O6
分子量:359.35
性狀
0.5g:雙凸、長方形、桃色包衣片,除去包衣後顯白色。一面有XELODA 字樣,另一面有500 字樣。
規格
用法用量
表1 列出了按體表面積計算的卡培他濱每日總劑量和每個劑量需要服用的藥片數量。
當用於Dukes' C 期結腸癌患者進行的輔助治療時,推薦治療時間為6 個月,即卡培他濱1250 mg/m2,每日2 次口服,治療2 周后停藥1 周,以3 周為一個療程,總計8個療程(24 周)。
表1. 根據體表面積計算的卡培他濱劑量
1250mg/m2每日2次口服 需要服用的藥片數量(早晨和晚上)
體表面積(m2) 每日總劑量*(mg) 150mg500mg
≤1.25 3000 0 3
1.26-1.37 3300 1 3
1.38-1.51 3600 2 3
1.52-1.65 4000 0 4
1.66-1.77 4300 1 4
1.78-1.91 4600 2 4
1.92-2.05 5000 0 5
2.06-2.17 5300 1 5
≥2.18 5600 2 5
*每日總劑量分為2 次口服,早晚劑量相等
劑量調整指南:
在使用中卡培他濱用藥劑量可能需要調整,以達到適應患者個體化的需求。使用中應密切監測不良反應,並根據需要調整劑量以使患者能夠耐受治療(參見【臨床試驗】部分內容)。卡培他濱所致的不良反應可通過對症治療、停藥和調整劑量等方式處理。藥物一經減量,以後便不應再增加劑量。
當苯妥英和香豆素衍生物類抗凝劑類藥物與卡培他濱合用時,可能需要減量(見【藥物相互作用】:抗凝劑)。
發生不良反應時,卡培他濱的劑量調整方案可參照下表進行處理(見表2和表3)
表2. 卡培他濱聯合多西他賽化療時劑量調整方案
NCIC毒性分級* : 2 度 3 度 4 度
*除手足綜合徵外,使用加拿大國家癌症研究所(NCIC)制定的常見毒性反應分級標準(CTC)(見【注意事項】)。
首次出現:
2度 在卡培他濱治療的14天內發生時:暫停卡培他濱治療,直至不良反應緩解至0-1級,在該療程內按卡培他濱原劑量繼續治療,療程中漏服的卡培他濱劑量不再補充。有條件時可採用輔助措施預防不良反應。
若 2 級不良反應持續到應進行下一次卡培他濱/多西他賽療程時:延遲治療,直至不良反應緩解至0-1 級,然後以原劑量的卡培他濱和多西他賽繼續治療。有條件時可採用輔助措施預防不良反應。
3度 在卡培他濱治療的14 天內發生時:暫停卡培他濱治療,直至不良反應緩解至0-1 級,在該療程內按卡培他濱原劑量的75%繼續治療,療程中漏服的卡培他濱劑量不再補充。有條件時可採用輔助措施預防不良反應。
若 3 級不良反應持續至應進行下一次卡培他濱/多西紫杉療程時:延遲治療,直至不良反應緩解至0-1 級。對在療程中任何時候出現3級不良反應的患者,當不良反應緩解至0-1 級時,以原卡培他濱劑量的75%和多西他賽55mg/m2 繼續以後的療程。有條件時可採用輔助措施預防不良反應。
4度 中止治療,除非主管醫師認為用卡培他濱原劑量的50%繼續治療對患者最有利。
同一不良反應再次出現:
2度 在卡培他濱治療的14天內發生時:暫停卡培他濱治療,直至不良反應緩解至0-1級,在該療程內按卡培他濱原劑量的75%繼續治療,療程中漏服的卡培他濱劑量不再補充。有條件時可採用輔助措施預防不良反應。
若 2 級不良反應持續到應進行下一次卡培他濱/多西他賽療程時:延遲治療,直至不良反應緩解至0-1 級。對在療程中任何時候再次出現2 級不良反應的患者,當不良反應緩解至0-1 級時,以原卡培他濱劑量的75%和多西他賽55mg/m2 繼續以後的療程。有條件時可採用輔助措施預防不良反應。
3度 在卡培他濱治療的14 天內發生時:暫停卡培他濱治療,直至不良反應緩解至0-1 級,在該療程內按卡培他濱原劑量的50%繼續治療,療程中漏服的卡培他濱劑量不再補充。有條件時可採用輔助措施預防不良反應。
若 3 級不良反應持續到應進行下一次卡培他濱/多西他賽療程時:延遲治療,直至不良反應緩解至0-1 級。對在療程中任何時候再次出現3 級不良反應的患者,當不良反應緩解至0-1 級時,以原卡培他濱劑量的50%繼續以後的療程,停止使用多西他賽。有條件時採用輔助措施預防不良反應。
4度 中止治療。
同一不良反應第三次出現:
2度 在卡培他濱治療的14天內發生時:暫停卡培他濱治療,直至不良反應緩解至0-1級;在該療程內按卡培他濱原劑量的50%繼續治療,療程中漏服的卡培他濱劑量不再補充。有條件時可採用輔助措施預防不良反應。
若 2 級不良反應持續至應進行下一次卡培他濱/多西他賽療程時:延遲治療,直至不良反應緩解至0-1 級。對在療程中任何時候第3次出現2 級不良反應的患者,當不良反應緩解至0-1 級時,以原卡培他濱劑量的50%繼續以後的療程,停止使用多西他賽。有條件時可採用輔助措施預防不良反應。
3度 中止治療。
同一不良反應第四次出現:
2度 中止治療。
卡培他濱用作單藥化療時的劑量調整見表3。
表3. 卡培他濱單藥化療時劑量調整方案
NCIC不良反應分級* 治療過程中 下一療程劑量調整
(%起始劑量)
·1 級 維持原劑量 維持原劑量
·2 級
-第一次出現 暫停用藥,直至恢復到0-1 級100%
-第二次出現 暫停用藥,直至恢復到0-1 級75%
-第三次出現 暫停用藥,直至恢復到0-1 級50%
-第四次出現 永久中止治療
·3 級
-第一次出現 暫停用藥,直至恢復到0-1 級75%
-第二次出現 暫停用藥,直至恢復到0-1 級50%
-第三次出現 永久中止治療
·4 級
-第一次出現 永久中止治療或若醫師認為繼
續治療對患者最有利,則暫停
用藥,直至緩解到0-1級後繼續治療。 50%
*除手足綜合徵外,使用加拿大國家癌症研究所制定的常見毒性反應分級標準(見【注意事項】)。
發生1 級不良反應時,不建議進行劑量調整。若出現2 級或3 級不良反應時,應暫停卡培他濱治療。一旦不良反應消失或嚴重程度降為1 級,可以用原劑量卡培他濱或按照上表調整的劑量重新開始治療。若出現4 級不良反應,應暫停治療直至不良反應消失或嚴重程度降為1 級後,再以原劑量的50%重新開始治療。由於毒性反應而遺漏的卡培他濱劑量不再補充或恢復;患者改為繼續計畫療程。
特殊人群起始劑量的調整:
肝功能損害:對由肝轉移引起的輕到中度肝功能障礙患者不必調整起始劑量,但應對患者密切監測。目前尚未對嚴重肝功能障礙患者進行研究。
腎功能損害:對輕度腎功能損害患者(肌酐清除率=51-80ml/分[Cockroft 和Gault,計算公式詳見下文])不建議調整卡培他濱的起始劑量。對中度腎功能損害患者(基線肌酐清除率=30-50ml/分),當用於單藥華療或與多西紫杉醇聯合化療時,建議卡培他濱起始劑量減為標準劑量的75%(從1250mg/m2,每日2 次減為950mg/m2一天2 次)(見【藥代動力學】:特殊人群)。患者出現2 級到4 級不良事件(見【注意事項】)後相應的劑量調整建議根據表2 和表3 的要求進行。對腎功能中度受損患者起始劑量的調整建議既可套用於卡培他濱單藥治療,也可套用於卡培他濱和多西紫杉醇聯合治療。
Cockroft 和Gault 方程:
男性肌酐清除率=(140-年齡[歲])(體重[kg])/(72)(血清肌酐[mg/dl])
女性肌酐清除率= 0.85×男性肌酐清除率
老年患者:醫生應該密切監測卡培他濱對老年患者的作用。目前尚無足夠的數據以支持劑量調整的建議。
與順鉑聯合套用,卡培他濱的推薦劑量是1000mg/m2,1 天2 次,治療2 周后停藥1 周。順鉑劑量80mg/m2,於每3 周療程的第1 天,靜脈滴注,2 小時滴完。首劑卡培他濱於第一天晚間服用,最後一劑於第15 天早晨服用。
接受卡培他濱和順鉑聯合治療的患者,在給予順鉑前,需按照順鉑的產品說明書給予充分的水化和止吐治療。
與順鉑聯合, 出現了主治醫生考慮的並不嚴重或無生命危險的毒副作用,如:脫髮、食慾改變、指甲變色等,可以繼續按始劑量治療,而不需減量或中斷。如需要進一步關於順鉑的資料請查詢順鉑說明書信息。
對於血液毒性劑量調整
如果療程開始時,患者的絕對中性粒細胞計數(ANC)大於1000 x 106/l ,血小板計數大於100,000 x 106/l,可以開始新的3 周療程。否則,治療需要推遲直到血液指標恢復後。血液毒性劑量調整的詳細指導見表4。
表4. 卡培他濱 (X)聯合順鉑(P)在計畫治療期間根據血液毒性進行的劑量調整方案
中性粒細胞絕對值 血小板計數 (x 106/l) 卡培他濱和順鉑在治療重新開始時的劑量調整
ANC計數 (x 106/l)
≥ 1500 和≥ 100,000 X: 100% 始劑量,無需延遲
P: 100% 始劑量,無需延遲
≥ 1000 且 [ 1500 和≥ 100,000 X: 75% 始劑量,無需延遲
P: 75% 始劑量,無需延遲
[ 1000 和/或 [ 100,000 X: 延遲直至ANC ≥ 1000 和血小板
≥ 100,000, 然後當ANC ≥ 1000 至 [
1500 時治療量為始劑量的75%,當
ANC ≥ 1500 時治療量為始劑量的100%
P: 延遲直至ANC ≥ 1000 和血小板
≥ 100,000, 然後當ANC ≥ 1000 至
[ 1500 時治療量為原劑量的75%,
當ANC ≥ 1500 時治療量為始劑量的100%
如果治療期間進行的非計畫評估發現劑量限制性毒性,必須中斷這一療程中卡培他濱的給藥,在此後的療程中卡培他濱和順鉑應減量,見表5。
表5. 卡培他濱(X)聯合順鉑(P)治療期間出現血液毒性時進行的劑量調整方案
劑量限制性毒性 卡培他濱與順鉑劑量調整
4 級中性粒細胞減少症超過5 天 X: 75%始劑量
P: 75%始劑量
4 級血小板減少症 X: 50%始劑量
P: 50%始劑量
中性粒細胞減少性發熱, 中性粒細胞X: 中斷治療,除非醫師認為血液毒性恢復至0-1 級後,
減少性敗血症, 中性粒細胞減少性感染 繼續以50%始劑量治療,對患者最有利
P: 中斷治療,除非醫師認為血液毒性恢復至0-1 級後,
繼續以50%始劑量治療,對患者最有利
非血液毒性時的劑量調整:卡培他濱
卡培他濱劑量調整的建議適用於與卡培他濱有關的毒副作用而不是與順鉑或聯合治療有關的毒副作用。如:神經毒性或耳毒性並不需要減少卡培他濱劑量。如果發生2、3 或4級非血液毒性反應,必須馬上中斷或停止卡培他濱治療,見表2(也可見第一節,注意事項)。卡培他濱治療中斷應被算作治療時間的缺失,缺失的劑量不予補服。應該繼續維持原定的治療方案。如果治療中計算的肌酐清除率小於30ml/min,應停止卡培他濱治療。表6 總結了根據肌酐清除率進行的卡培他濱和順鉑劑量調整。
非血液毒性的劑量調整:順鉑
順鉑劑量調整的建議適用於與順鉑治療有關的毒副作用而不是與卡培他濱或聯合給藥有關的毒副作用。順鉑劑量調整見順鉑說明書信息。腎毒性:治療前肌酐清除率應大於60ml/min,同時應在每一療程前根據Cockroft-Gault 公式計算出肌酐清除率。第1 個療程後,如果肌酐清除率<60ml/min,水化24 小時後必須重新計算。
腎功能受損的患者,順鉑劑量的調整必須與順鉑說明書信息中的指導一致。
在套用卡培他濱和順鉑的臨床研究中,順鉑劑量調整見表6。
表6. 順鉑和卡培他濱根據肌酐清除率進行的劑量調整方案
肌酐清除率 順鉑劑量 卡培他濱劑量
≥60 ml/min 全量 全量
41-59 ml/min 順鉑劑量mg/m2 的數值與肌酐清除率 全量
ml/min 數值相同,如肌酐清除率為45
ml/min ,順鉑劑量為45 mg/m2
≤40 ml/min 永久停用順鉑全量 全量*
≤ 30 ml/min永久停用卡培他濱
*如果肌酐清除低於40ml/min,可以繼續單用卡培他濱治療,只要肌酐清除率] 30 ml/min。
噁心或嘔吐: 對於3、4 級噁心或嘔吐,儘管已充分預防,後續療程中順鉑應減量至60mg/m2。
耳毒性:有聽力減退、新出現耳鳴或新的聽力圖高頻聽力顯著喪失,應終止順鉑,但繼續套用卡培他濱。
神經毒性:出現2 級 NCI-CTC 神經毒性的患者應停用順鉑,但卡培他濱應繼續套用。
不良反應
希羅達單藥治療-關於希羅達單藥治療安全性的資料來自對結腸癌輔助治療和乳腺轉移癌或結直腸轉移癌治療患者的報告。安全性信息包括1 項結腸癌輔助治療III 期試驗(995 例患者接受希羅達治療,974 例患者接受5-FU/LV 靜脈輸注治療)、4 項女性乳腺癌II 期試驗(N=319)及3 項(1 項II 期試驗,2 項III 期試驗)男女結腸癌試驗(N=630)的資料。希羅達單藥治療的安全性在結腸癌輔助治療患者中與乳腺轉移癌或結直腸轉移癌治療患者相似。不良反應的強度分級依據NCIC CTC 分級系統的毒理學分級。
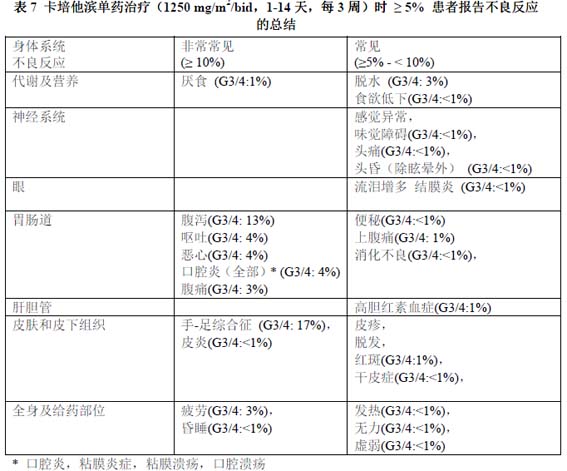
7 項已完成的臨床試驗數據表明,不到2%的患者出現“皮膚裂”,可能與接受卡培他濱治療有關(N=949)。
以下為氟嘧啶治療的已知毒性,據報告在7 項已完成的臨床試驗(N=949)中發生率不到5%,可能與卡培他濱使用有關。
—胃腸道病症:口乾、胃脹,黏膜炎症/潰瘍,如食管炎、胃炎、十二指腸炎、結腸炎及胃腸出血;
—心臟疾患:下肢水腫、心源性胸痛(如心絞痛)、心肌病、心肌缺血/梗死、心力衰竭、猝死、心動過速、心律不齊(如心房纖顫,室性早搏);
—神經系統病症:味覺紊亂、失眠症、意識錯亂、腦病、小腦功能障礙(如共濟失調、發音困難、平衡功能失調、異常共濟失調);
—感染和侵染疾病:骨髓抑制、免疫系統損害和/或黏膜屏障受損的相關疾病,如局部和致命全身感染(包括細菌、病毒、真菌性)以及敗血症;
—血液和淋巴系統疾病:貧血、骨髓抑制、各類血細胞減少症;
—皮膚和皮下組織疾病:搔癢症、局部表皮剝脫、皮膚色素沉著、非真菌性甲病、光敏反應、放射治療回憶綜合徵;
—全身病症和給藥部位:虛弱、肢痛、嗜眠、胸痛(非心臟病患者);
—眼:眼澀症;
—呼吸系統:呼吸困難、咳嗽;
—肌肉骨骼:背痛、肌痛、關節痛;
—精神障礙:抑鬱;
—臨床試驗階段和上市後研究中有報導肝功能衰竭和膽汁鬱積性肝炎。尚不能給出這兩種疾病與卡培他濱使用之間的因果關係。
卡培他濱聯合治療
表 8 列出了希羅達聯合多種化療方案治療各種適應症時發生的,且或發生頻率較高的不良反應,但其中排除了希羅達單藥治療時觀察到的藥物不良反應。各適應症和聯合方案組的安全性資料相似。希羅達聯合其它化療治療時,這些不良事件的發生率≥5%。根據各臨床試驗中最高的發生率,將不良事件歸入下表的各類事件中。一些不良反應在化療時常見(如多西他賽或奧沙利鉑治療時發生的周圍感覺神經病,貝伐人源化單抗治療時發生的高血壓);但不能排除希羅達治療加重了這些不良反應的可能。

希羅達聯合化療時,報告超敏反應(2%)和心肌缺血/心肌梗塞事件(3%)常見,但其發生率不到5%。
希羅達聯合其它化療時報告的罕見或不常見的不良反應與希羅達單藥或所聯合化療藥物單藥時報告的不良反應一致(見聯合治療藥物的處方信息)。
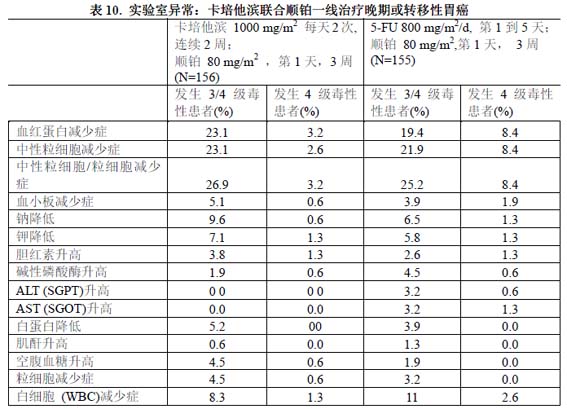
實驗室異常
下表列出了卡培他濱輔助治療995名結腸癌患者和949 名轉移性乳腺癌和結直腸癌患者中觀察到的實驗室異常(不論是否與治療有關)。

下表顯示了302 例卡培他濱聯用順鉑治療的胃癌患者發生的實驗室異常,無論這些異常是否與治療相關。
上市後報告
上市後發現以下不良反應:
— 非常罕見:淚管狹窄 NOS。
— 非常罕見:臨床試驗和上市後報告中有肝功能衰竭、膽汁淤積型肝炎的報導。
禁忌
既往對氟尿嘧啶有嚴重、非預期的反應或已知對氟嘧啶過敏患者禁用卡培他濱。
同其他氟尿嘧啶藥物一樣,卡培他濱禁用於已知二氫嘧啶脫氫酶(DPD)缺陷的患者。
卡培他濱不應與索立夫定或其類似物(如溴夫定)同時給藥(見【藥物相互作用】)。
卡培他濱禁用於嚴重腎功能損傷患者(肌酐清除率低於30 mL/分)。
聯合化療時,如存在任一聯合藥物相關的禁忌症,則應避免使用該藥物。
對順鉑的禁忌症同樣適用於卡培他濱和順鉑聯合治療。
注意事項
脫水:開始接受卡培他濱治療時應防止和糾正脫水。病人出現厭食、虛弱、噁心、嘔吐或腹瀉易迅速轉為脫水。當出現2 級(或以上)脫水症狀時,必須立即停止本品的治療,同時糾正脫水。直到病人脫水症狀消失,且導致脫水的直接原因被糾正和控制後,才可以重新開始本品治療。針對不良事件的發生,調整給藥劑量是必要的。
已觀察到的卡培他濱的心臟毒性與氟尿嘧啶藥物類似,包括心肌梗死、心絞痛、心律不齊、心臟停搏、心衰和心電圖改變。既往有冠狀動脈疾病史患者中這些不良事件可能更常見。
既往有因二氫嘧啶脫氫酶缺乏(DPD)引起的5-氟尿嘧啶相關的罕見、難以預料的嚴重毒性(例如口腔炎症、腹瀉、嗜中性粒細胞減少症和神經毒性)發生。因此無法排除DPD 水平降低與5-氟尿嘧啶潛在致死毒性效應增強之間存在關聯的可能。
卡培他濱可引起手足綜合徵(手掌-足底感覺遲鈍或化療引起肢端紅斑),一種皮膚毒性。癌症轉移患者接受卡培他濱單藥治療,手足綜合徵中位出現時間為79 天(範圍從11 到360 天),嚴重程度為1 到3 級。
1 級定義為出現下列任一現象:手和/或足的麻木、感覺遲鈍/感覺異常、麻刺感、紅斑和/或不影響正常活動的不適。2 級手足綜合徵定義為手和/或足的疼痛性紅斑和腫脹和/或影響患者日常生活的不適。3 級手足綜合徵定義為手和/或足濕性脫屑、潰瘍、水皰或嚴重的疼痛和/或使患者不能工作或進行日常活動的嚴重不適。
出現2 或3 級手足綜合徵時應中斷使用卡培他濱,直至恢復正常或嚴重程度降至1 級。出現3級手足綜合徵後,再次使用卡培他濱時應減低劑量(見【用法用量】)。卡培他濱與順鉑聯合治療時,針對手足綜合徵不建議使用維生素B6(吡哆醇)改善症狀或二級預防,原因是有公開報導維生素B6 可能降低順鉑的療效。
卡培他濱可引起高膽紅素血症。如果藥物相關的膽紅素升高]3.0 X ULN 或肝轉氨酶(ALT,AST)升高]2.5 X ULN,應立即中斷使用卡培他濱。當膽紅素降低至≤3.0 X ULN 或者肝轉氨酶≤2.5 XULN,可恢復使用卡培他濱。
一項藥物相互作用研究顯示,卡培他濱與單劑量華法林聯合給藥時,S--華法林的平均AUC 顯著增加(+57%)。研究結果提示該相互作用可能是由於卡培他濱對細胞色素P450-2C9 同工酶系統的抑制作用。對使用卡培他濱同時口服香豆素類衍生物抗凝劑的患者,應密切監測其抗凝反應(INR 或PT),並相應調整抗凝劑的劑量(見【藥物相互作用】)。
應嚴密監測卡培他濱治療的毒性。大多數不良反應是可逆的,雖然劑量可能需要限制或降低,但無需終止用藥(見【用法用量】)。
腎功能損害
卡培他濱套用於腎功能損害患者時須謹慎。同5-氟尿嘧啶一樣,中度腎功能損害患者(肌酐清除率為30~50 mL/min[Cockroft 和Gault])治療相關3 或4 級不良反應事件的發生率較高。對中度腎功能損害患者(肌酐清除率為30~50 mL/min[Cockroft 和Gault]),建議卡培他濱的起始給藥劑量減為標準劑量的75%。這一劑量調整建議既適用於卡培他濱單藥治療,也適用於卡培他濱聯合治療。如患者出現2-4 級不良事件,應嚴密監測並立即暫停給藥,隨後的劑量調整可參考相應的劑量調整表格。
肝功能損害
卡培他濱用於肝功能損害患者時應密切監測。非肝轉移引起的肝損傷或嚴重肝損傷對卡培他濱體內分布的影響尚不明確(見特殊人群的藥代動力學和特殊用藥指南)。
孕婦及哺乳期婦女用藥
未進行卡培他濱用於妊娠婦女的研究。基於卡培他濱的藥理毒理性質,可推斷出卡培他濱用於妊娠婦女可能引起胎兒損傷。在動物生殖毒性研究中,卡培他濱引起胚胎死亡和畸形。這些發現均在氟嘧啶衍生物的預期效應範圍內。卡培他濱可能是一種人類致畸劑。妊娠期間禁止使用卡培他濱。如果妊娠期間使用卡培他濱,或患者在用藥期間懷孕,應告知患者該藥對胎兒的潛在風險。應勸告育齡婦女在接受卡培他濱治療期間避免懷孕。
哺乳期婦女
藥物是否經人乳汁分泌尚不確定。哺乳小鼠給予單劑卡培他濱口服後可見乳汁中含大量卡培他濱代謝產物。由於卡培他濱可能致飲母乳幼兒出現嚴重不良反應,建議哺乳期婦女接受卡培他濱治療時停止授乳。
兒童用藥
老年用藥
藥物相互作用
細胞色素P-450 2C9 底物:除了華法林外,卡培他濱與其他已知經細胞色素P-450 2C9 代謝藥物間的相互作用尚未進行正式研究。卡培他濱應慎與此類藥物同用。
苯妥英:據報導,卡培他濱和苯妥英同時服用會增加苯妥英的血漿濃度。患者出現與苯妥英鈉水平升高相關的不良反應。尚未進行卡培他濱與苯妥英藥物相互作用的正式研究,但推測相互作用的機制可能為卡培他濱抑制CYP2C9 同工酶(見香豆素類抗凝劑)。對使用卡培他濱同時服用苯妥英的患者,應常規監測苯妥英的血漿濃度。
藥物-食物相互作用:在所有的臨床試驗中都指導患者在餐後30 分鐘內服用卡培他濱。現有的安全性和療效資料都是基於與食物一同服用,因此建議卡培他濱與食物一同服用。
制酸劑:在癌症患者中研究了一種含氫氧化鋁和氫氧化鎂的制酸劑(Maalox)對卡培他濱藥代動力學的影響。卡培他濱及其一種代謝產物(5'-DFCR)的血漿濃度輕微增加;對三種主要代謝產物(5'-DFUR、5-FU 和FBAL)沒有影響。
甲醯四氫葉酸(亞葉酸):在癌症患者中研究了甲醯四氫葉酸對卡培他濱藥代動力學的影響,結果顯示其對卡培他濱及其代謝產物的藥代動力學無影響。但甲醯四氫葉酸對卡培他濱的藥效學有影響,且可能增加卡培他濱的毒性。
索夫立定及其同型物:文獻顯示,由於索夫立定對二氫嘧啶脫氫酶的抑制作用,索夫立定與5-氟尿嘧啶藥物間存在顯著的臨床相互作用。這種相互作用導致氟嘧啶毒性升高,有致死的可能。因此,卡培他濱不應與索夫立定及其同型物(如溴夫定)同時給藥(見【禁忌】)。在結束索立夫定及其類似物治療(如溴夫定)到開始卡培他濱治療之間必須有至少4 周的等待期。
奧沙利鉑:奧沙利鉑與卡倍他濱聯合用藥時(伴有或不伴有貝伐單抗),卡倍他濱或其代謝物,游離鉑或總鉑的暴露量無臨床上顯著差異。
貝伐單抗:貝伐單抗對卡倍他濱或其代謝物的藥代動力學參數無顯著臨床意義的影響。
藥物過量
藥物過量的醫療處理應包括:常規治療、支持治療(旨在糾正臨床表現)及預防併發症。
臨床試驗
結腸癌輔助化療
在Dukes‘C 期的結腸癌患者中進行了一項多中心隨機對照Ⅲ期臨床試驗,研究提供了卡培他濱輔助治療結腸癌患者的相關數據。該研究旨在比較卡培他濱與5-氟尿嘧啶/甲醯四氫葉酸(5-FU/LV)靜脈滴注的無病生存率(DFS)。該研究中,1987 例患者隨機接受卡培他濱或5-氟尿嘧啶和甲醯四氫葉酸治療。希羅達用藥劑量為1250 mg/m2,每日2 次,治療2 周后停藥1周,即3 周為一個療程,總計8 個療程(24 周);5-氟尿嘧啶和甲醯四氫葉酸用藥劑量分別為425 mg/m2和 20 mg/m2,在第1 天至第5 天靜脈滴注,以4 周為一個療程,總計6 個療程(24周)。入組患者需滿足以下條件:年齡18 至75 歲,組織學證實Dukes C 期結腸癌,有至少一個淋巴結陽性,且接受過原發性腫瘤根治術(在隨機分組前8 周內),無肉眼或顯微鏡下觀察到殘餘腫瘤的證據。此外,患者之前應未接受過細胞毒性化療或免疫治療(類固醇激素治療除外),且在隨機分組時,ECOG 體能評分為0 或21(KPS≥70%),嗜中性粒細胞絕對數(ANC)≥1.5x109/L,血小板≥100×109/L,血清肌酐≤1.5 倍 ULN(正常上限),總膽紅素≤1.5 倍ULN(正常上限),天冬氨酸轉氨酶/丙氨酸轉氨酶(AST/ALT)≤2.5 倍ULN(正常上限),癌胚抗原在正常範圍內。
表11 中給出了卡培他濱組和5-FU/LV 組患者的人口統計學基線數據。兩組之間的基線特徵均衡良好。
所有腎功能正常或輕度受損的患者,按照完整的起始劑量1250 mg/m2 每日兩次口服接受治療。腎功能中度受損(肌酐清除率為30 至50 mL/min)患者的起始劑量有所降低(參見【用法用量】部分內容)。隨後,所有患者的用藥劑量根據毒性情況按需調整。卡培他濱的劑量調整包括降低劑量、療程延遲以及暫停治療(見表12)。
中位隨訪時間為53 個月。在無病生存率(DFS)方面,卡培他濱對比5-FU/LV 的風險比為0.87(95%置信區間為0.76-1.00)。由於風險比的雙側可信區間上限值低於1.20,故認為卡培他濱的療效同5-FU/LV 相比具有非劣效性。非劣效性界值為1.20,相當於保留了75%的5-FU/LV 治療收益。
中位隨訪時間53 個月進行分析時,存活率數據並不完善。兩組總生存期無顯著的統計學差異(風險比0.88,95%C.I. 0.74-1.05,p=0.169)。
轉移性結直腸癌
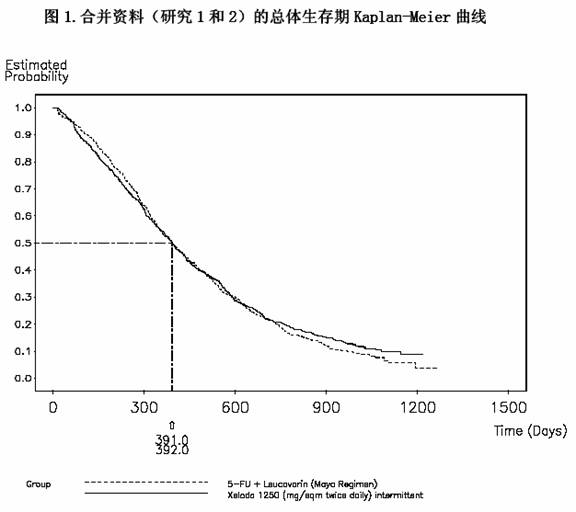
從兩項包括了1207 例患者的開放隨機多中心臨床研究得到的資料,支持卡培他濱用於轉移性結直腸癌患者的一線治療。這兩項臨床研究設計完全相同,在不同國家的120 箇中心進行。研究1 在美國、加拿大、墨西哥和巴西進行;研究2 在歐洲、以色列、澳大利亞、紐西蘭和台灣進行。兩個試驗總共603 例患者隨機分入卡培他濱治療組(1250 mg/m2,每日2次,治療2 周后停藥1 周,即3 周為一個療程);604 例患者隨機分入5-FU 和甲醯四氫葉酸(甲醯四氫葉酸20 mg/m2 靜脈注射後5—氟尿嘧啶425mg/m2 靜脈快速注射,第1 天至第5天用藥,每28 天一個療程)治療組。
兩個試驗都對總體生存期、疾病進展時間及緩解率(完全及部分緩解)進行了評估。緩解根據WHO 的標準定義,並提交給一個獨立的審查委員會(IRC)。贊助方在未揭盲的情況下根據即定規則對研究者與IRC 之間評估的差異進行調和。存活時間的評估按非劣效性分析。
卡培他濱組和5-FU/LV 組患者的基線人口統計學特徵見表14。
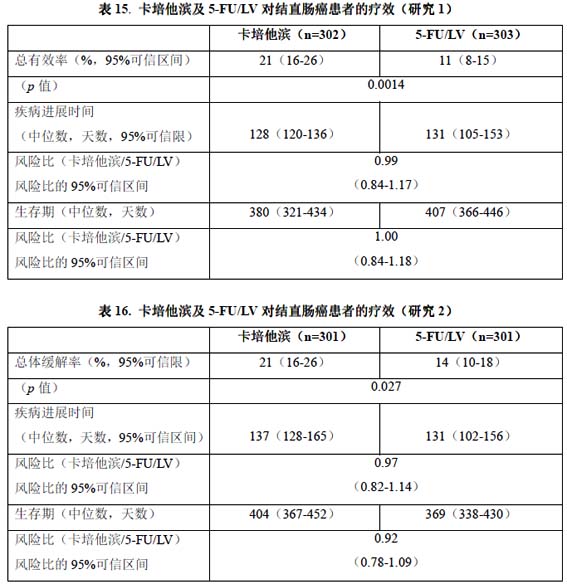
兩項III 期臨床試驗的療效終點見表15 及表16。
在研究1 和研究2 中,卡培他濱的客觀緩解率優於5-FU/LV。通過檢驗兩個治療組之間潛在的差異,評估兩試驗中卡培他濱與5-FU 的相似性。為了確保卡培他濱具有臨床意義上的生存效果,進行了統計分析以確定卡培他濱保留的5-FU/LV 的生存效果百分數。對5-FU/LV 生存效果的估計,來自於一篇薈萃分析,該分析總結了10 篇文獻發表的5-FU 對比5-FU/LV 的隨機研究(其中5-FU/LV 與研究1 和2 中的對照組相似)。
比較兩種治療方案所採用的方法是檢查最差病例(95%可信區間的上限)在5-FU/LV 和卡培他濱間的差別,如果5-FU/LV 的生存效果損失超過50%則排除。結果證明在研究2,5-FU/LV 維持的生存效果至少是61%,在研究1 至少是10%。合併分析的結果進一步明確了5-FU/LV 至少可以維持50%的效果。應當注意,效果維持的值是基於5-FU/LV 對卡培他濱差別的上限。這些結果不能排除卡培他濱與5-FU/LV 真正等價的可能性(見表15 和表16以及圖1)。
乳腺癌
在臨床試驗中已經對卡培他濱單藥以及與多西紫杉醇合用治療乳腺癌進行了評估。
乳腺癌聯合化療:
根據I 期研究的結果確立了卡培他濱在III 期臨床試驗中與多西紫杉醇合用時所使用的劑量。I 期試驗中,在3 周的療程中使用一定劑量範圍的多西紫杉醇與間斷使用卡培他濱(治療14 天后停藥7 天)的療法聯合。聯合劑量方案的選擇基於3 周的療程中使用多西紫杉醇75 mg/m2聯合卡培他濱(1250 mg/m2,每日2 次,治療2 周后停藥1 周)的耐受情況。3 周的療程中使用100 mg/m2劑量的多西紫杉醇在III 期研究中作為對照組。
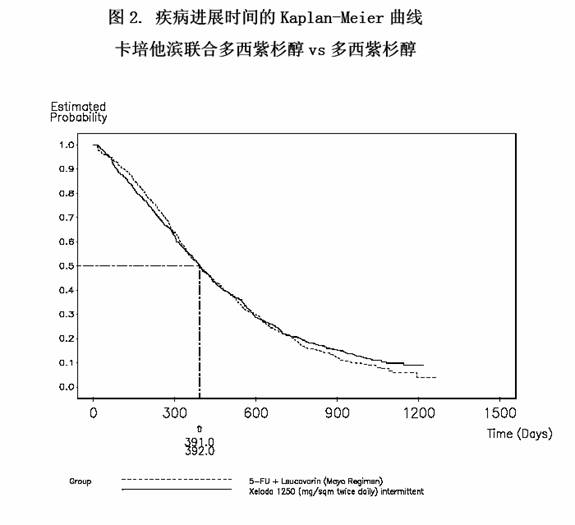
在歐洲、北美、南美、亞洲和澳大利亞的75 箇中心進行的一個開放的多中心隨機試驗對卡培他濱聯合多西紫杉醇的療效進行了評估。共511 例轉移性乳腺癌患者入組,基本特點為對蒽環類藥物耐藥或者在含蒽環類藥物方案化療中或化療後復發,或在含有蒽環類藥物方案輔助化療中或化療完成後二年內復發。255 例患者隨機分入聯合治療組,以3 周為一個療程接受卡培他濱1250 mg/m2,每日2 次,治療2 周后停藥1 周,以及多西他賽75 mg/m2靜脈滴注1 小時。在單藥治療組,256 例患者以3 周為一個療程接受多西紫杉醇100 mg/m2靜脈滴注1 小時。患者的人口統計學特徵見表17。
如表18 以及圖2 和圖3 所示,卡培他濱聯合多西他賽化療較多西他賽單藥化療顯著改善疾病進展時間、總生存期和客觀緩解率,並有統計學意義。
乳腺癌單藥化療:
在美國和加拿大的24 箇中心進行的一個開放單組試驗對卡培他濱單藥化療的抗腫瘤活性進行了評估。共有162 例IV 期乳腺癌患者參加試驗。主要終點是腫瘤緩解率,緩解定義為可測量的腫瘤二維垂直方向直徑之積的總和減少≥50%至少1 個月。給藥方案為卡培他濱1255mg/m2,每日2 次,治療2 周后停藥1 周,以3 周為一個療程。所有患者(n=162)和那些腫瘤可測量者(n=135)的基線人口統計學和臨床特徵見表19。耐藥定義為治療期間出現疾病進展(有或無初始緩解),或完成含有蒽環類藥物的輔助化療6 個月內復發。
對紫杉醇和一種蒽環類藥物均耐藥患者腫瘤的緩解率見表20。
對於43 位雙重耐藥的亞組患者,中位疾病進展時間是102 天,中位生存期是255 天。135位具有可測量病灶的患者人群緩解率為18.5%(1 例完全緩解,24 例部分緩解),這135 例患者化療較少耐藥(見表20),中位疾病進展時間是90 天,中位生存期是306 天。
胃癌:
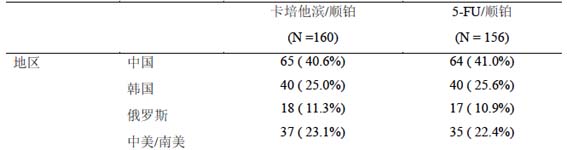
一項針對晚期或轉移性胃癌患者的國際多中心、隨機、對照Ⅲ期臨床試驗,探討了卡培他濱聯合順鉑一線治療晚期胃癌的療效和安全性。全球共有42 個研究中心參與,分別來自中國(包括香港)、巴西、韓國、墨西哥、俄羅斯、阿根廷、秘魯、馬來西亞、哥倫比亞、瓜地馬拉、巴拿馬和烏拉圭。入組患者按地區隨機分層分為如下四個地區:中國、韓國、俄羅斯和中美/南美地區(C/S)。各個區域分配到研究組和對照組的患者例數比較均衡 (見下表) 。
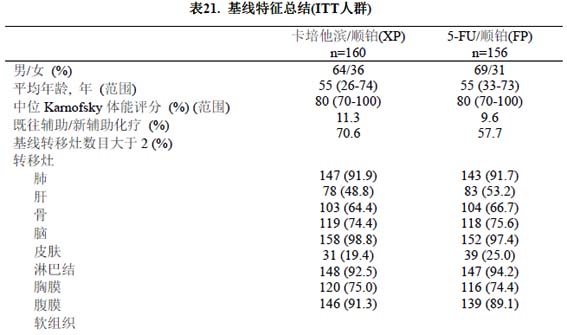
本試驗共入組316 例患者,160 位患者隨機接受卡培他濱(1000 mg/m2 每天2 次,連續治療2 周后,停藥1 周)和順鉑(80 mg/m22 小時輸完,每3 周一次)治療。156 位患者隨機接受5-FU(每天800 mg/m2,第1 天至第5 天連續輸注,每3 周1 次)和順鉑(80mg/m2在第1 天2 小時輸完,每3 周1 次)治療。研究組和對照組的患者基線特徵均衡良好 (表21) 。
本試驗的療效分析結果顯示,卡培他濱聯合順鉑治療晚期和轉移性胃癌的療效不亞於5-FU/順鉑,並且具有顯著統計學意義。無進展生存時間、生存期、疾病進展時間的風險比也顯示了卡培他濱/順鉑對比5-FU/順鉑能夠減少10%-20%的疾病進展或死亡風險。具體結果見表22,圖4和圖5。
在本試驗中,中國入組了127 例患者,卡培他濱/順鉑組63 例,5-FU/順鉑組64 例。療效分析結果也證實了卡培他濱/順鉑組無疾病進展生存時間(PFS)不亞於5-FU/順鉑組,有顯著統計學意義。卡培他濱/順鉑組與5-FU/順鉑組相比,總生存期(OS)、疾病進展時間(TTP)均優於FP 組(表23,圖6 和圖7)。









藥理毒理
正常細胞和腫瘤細胞都能將5-FU 代謝為5-氟-2-脫氧尿苷酸單磷酸(FdUMP)和5-氟尿苷三磷酸(FUTP)。這些代謝產物通過二種不同機制引起細胞損傷。首先,FdUMP 及葉酸協同因子N5,10-亞甲基四氫葉酸與胸苷酸合成酶(TS)結合形成共價結合的三重複合物。這種結合抑制2'-脫氧尿[嘧啶核]苷酸形成胸核苷酸。胸核苷酸是胸腺嘧啶核苷三磷酸必需的前體,而後者是DNA合成所必需的,因此該化合物的不足能抑制細胞分裂。其次,在RNA 合成過程中核轉錄酶可能會在尿苷三磷酸(UTP)的部位錯誤地編入FUTP。這種代謝錯誤將會干擾RNA 的加工處理和蛋白質的合成。
毒理研究
目前尚無足夠多的研究評價卡培他濱的致癌性。卡培他濱在體外不引起細菌(Ames 試驗)或哺乳動物細胞(中國倉鼠V79/HPRT 基因突變分析)突變。卡培他濱在體外對人外周血淋巴細胞有致斷裂作用,而在小鼠骨髓活體內(微核試驗)卻無致斷裂作用。氟尿嘧啶引起細菌和酵母的突變,還在小鼠體內的微核試驗中引起染色體異常。
在小鼠的生育能力和總繁殖表現的研究中,口服卡培他濱劑量760mg/kg/天擾亂了發情期並導致生育能力下降。在妊娠小鼠中,此劑量下無胚胎存活。發情期的擾亂是可逆的。該劑量在這個試驗中引起了雄性的退化改變,包括精母細胞和精子細胞數目的減少。單獨的藥代動力學研究顯示,對應於小鼠該5'-DFUR AUC 值的劑量大約是患者每日建議劑量的0.7 倍。
藥代動力學
生物活化:
卡培他濱易於從胃腸道吸收。在肝中,一種60KD 的羧酸酯酶將卡培他濱大部分水解為5'-脫氧-5-氟胞苷(5'-DFCR)。接著由存在於大多數組織包括腫瘤組織中的胞苷脫氨酶將5'-DFCR 轉化為5'-脫氧-5-氟尿苷(5'-DFUR)。然後胸苷磷酸化酶(dThdPase)將5'-DFUR 水解為5-FU。人體有許多組織表達胸苷磷酸化酶,一些人類腫瘤表達這種酶的濃度高於周圍正常組織。
在結腸直腸腫瘤及毗連健康組織的藥代動力學:
結腸直腸癌患者手術前口服7 天卡培他濱後,結腸直腸腫瘤相對毗連組織的5-FU 濃度的中位比率為2.9(從0.9 到8.0)。這些比率尚未在乳腺癌患者中進行評估,也沒有與用5-FU 輸液進行比較。
人體藥代動力學:
在大約200 例癌症患者中評估了卡培他濱及其代謝產物的藥代動力學數據,劑量範圍為500-3500mg/m[sup]2[/sup]/天。在此劑量範圍內,卡培他濱及其代謝產物5'-DFCR 的藥代動力學與劑量成正比,並不隨時間變化。然而5'-DFUR 及5-FU 藥時曲線下面積(AUC)的增加比例大於劑量的增加比例,第14 天5-FU 的AUC 比第一天高34%。母體卡培他濱和5-FU 的消除半衰期均大約為3/4小時。5-FU 的最大血藥濃度及AUC 在患者之間的變異性大於85%。
吸收,分布,代謝和排泄:
卡培他濱大約在口服後1.5 小時(Tmax)達到血藥峰濃度,稍後(2 小時)5-FU 達到峰濃度。食物會降低卡培他濱的吸收率及吸收程度,平均Cmax 和AUC0-∝分別降低60%和35%。食物同時也分別降低5-FU 的Cmax 和AUC0-∝43%和21%。食物還使卡培他濱及5-FU 的Tmax 延遲1.5 小時(見【注意事項】和【用法用量】)。
卡培他濱及其代謝產物的血漿蛋白結合率小於60%,與濃度無關。卡培他濱主要與人白蛋白結合(大約35%)。
卡培他濱在酶的作用下大量代謝為5-FU。二氫嘧啶脫氫酶將卡培他濱代謝產物5-FU 氫化為毒性低得多的5-氟-5,6-二氫氟尿嘧啶(FUH2)。二氫嘧啶酶再將嘧啶環裂解產生5-氟脲基丙酸(FUPA)。最後β-脲基丙酸酶將FUPA 裂解為α-氟-β-丙氨酸(FBAL)從尿中清除。
卡培他濱及其代謝產物大部分從尿排泄。服用的卡培他濱95.5%出現於尿中。從糞便排泄的極少(2.6%)。從尿中排泄的主要代謝產物是FBAL,占所用劑量的57%。約3%的藥物以原形從尿中排泄。
在26 位實體腫瘤患者中進行了一項I 期臨床研究,用以評估卡培他濱對多西紫杉醇藥代動力學的影響以及多西紫杉醇對卡培他濱藥代動力學的影響,發現卡培他濱對多西紫杉醇的藥代動力學(Cmax 和AUC)沒有影響,而多西紫杉醇對卡培他濱及5-FU 前體5'-DFUR 的藥代動力學亦無影響。
特殊人群:
兩個大型對照研究中入組了505 例結直腸癌患者,患者服用卡培他濱1250mg/m2 一天2次。對合併的患者人群進行分析發現性別(女性202 例,男性303 例)和種族(455 例白人/高加索人,22 例黑人,28 例患者為其他種族)對5’-DFUR、5-FU 及FBAL 的藥代動力學沒有影響。在27 到86 歲的範圍內,年齡對5’-DFUR 及5-FU 的藥代動力學無顯著影響。而對於FBAL,年齡增加20%則導致其AUC 增加15%(見【注意事項】及【用法用量】)。
肝功能不全:
在 13 例肝轉移引起的輕中度肝功能障礙(根據膽紅素、AST/ALT 及鹼性磷酸酶的綜合評分確定)患者中,給予單劑量卡培他濱1255mg/m[sup]2[/sup] 後進行評估。肝功能障礙患者與肝功能正常患者(n=14)相比,卡培他濱的AUC0-∝和Cmax 均增加60%,而5-FU 的AUC0-∝和Cmax不受影響。對於肝轉移引起的輕中度肝功能障礙患者,使用卡培他濱時需謹慎(見【注意事
項】及【用法用量】)。
腎功能不全:
腎功能受到不同程度損害的癌症患者口服卡培他濱1250mg/m2,每日2 次後,腎功能中度損害(肌酐清除率=30-50ml/分)和重度損害(肌酐清除率<30ml/分)的患者在第一天機體FBAL含量比腎功能正常(肌酐清除率<80ml/分)的患者高85%和258%。中度和重度腎功能損害患者的機體5'-DFUR 含量分別比正常患者高42%和71%。中度和重度腎功能損害患者的機體卡培他濱含量均比正常患者高約25%(見【禁忌】,【注意事項】以及【用法用量】)。

