發展史
20世紀40年代早期,巴黎的Daniel Colladon和Jacques Babinet首次證明了折射引導光線使光纖成為可能的原則。1930年,德國醫學院學生Heinrich Lamm第一次將一束光纖聚集在一起,用以拍攝圖像。這些發現促成了內窺鏡的發明。
20世紀60年代,內窺鏡採用玻璃纖維進行升級,玻璃纖維是一種柔韌的材料,即使在彎曲時也能讓光線透過。雖然這為使用者提供了實時觀察的功能,但它並沒有提供拍照的功能。
1964年,第一台胃內照相機問世,這是內窺鏡第一次具有拍照功能。這項創新使內鏡下觀察更細緻,診斷更準確。
1975年左右,胃照相機的時代走到了盡頭,完全被“纖維內窺鏡”所替代。
纖維內窺鏡和電子內窺鏡的區別在於前者利用光導纖維和透鏡的組合實現傳導光線和圖像;後者則是利用光電感測器(CCD)進行光電轉換,並將明暗不同的光信號轉化為強弱不同的電信號,通過主機多級信號處理實現圖像的還原。纖維內窺鏡正在逐步被電子內窺鏡所取代。
結構和原理
纖維內窺鏡主要由物鏡系統、光學傳像系統、觀察
目鏡系統構成。它通過自然孔道或手術切口進入人體內實現體內組織的成像和診斷。
鏡體內有兩條光導纖維束:一條叫光束,它是用來將冷光源產生的光線傳導到被觀測的物體表面,將被觀測物表面照亮;另一條叫像束,它是把數萬根直徑在1微米以下的光導纖維按一行一行的順序排列成一束,一端對準目鏡,另一端通過物鏡片對準被觀測物表面,醫生通過目鏡能夠非常直觀地看到臟器表面的情況,便於及時準確地診斷病情。成像設備將光信號轉化為電信號,使窺鏡所拍攝到的內部情況呈現在螢幕上以便觀察。
不同型號的鏡體構造不完全相同,但均具有以下幾個基本構造:先端部、插入部、操作部、目鏡部、導光軟管部和導光插頭部。
 纖維內窺鏡結構
纖維內窺鏡結構先端部:先端部由彎曲部和硬質部兩部分組成。彎曲部位於先端硬質部和插入部之間,由許多環狀零件組成蛇管,每對相鄰的環狀零件之間均能做上下左右方向活動。彎曲角度決定著內窺鏡物鏡的視野方向,彎曲半徑決定著操作的靈活性。內窺鏡物鏡的視野方向通常有3種。物鏡的視野方向與內窺鏡軸向一致成零度的稱之為直視式內窺鏡,常見的有胃鏡、腸鏡、小腸鏡;物鏡的視野方向與內窺鏡軸向成90度夾角的稱之為側視式內窺鏡,例如十二指腸鏡;如果夾角成30-60度成為斜視式內窺鏡,例如胃鏡、超聲鏡。常見消化道內窺鏡的彎曲角度如表所示。先端硬質部是內窺鏡不可彎曲的部位,是內窺鏡的心臟,內窺鏡的關鍵組件透鏡組就安置在這裡。由於硬質部採用金屬結構,因此長度越短,內窺鏡在腔內的操作性越好。先端硬質部安置有導光窗、物鏡、鉗道出口、噴嘴等,有些還有輔助送水出口,如圖所示。
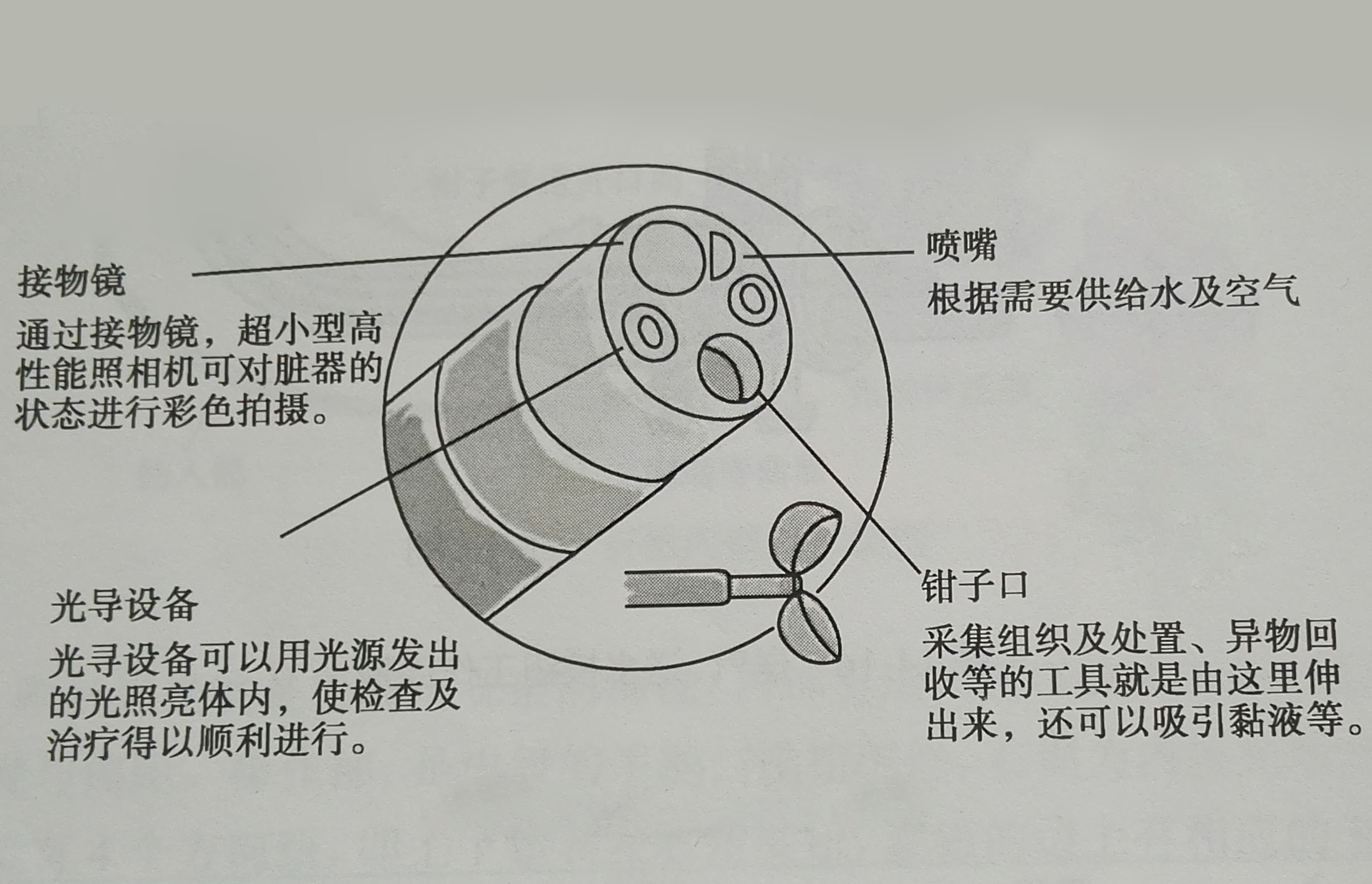 纖維內窺鏡先端硬質部結構
纖維內窺鏡先端硬質部結構插入部:插入部又稱鏡身或軟管部。其上方為操作部,下端為彎曲部,其內部為光線導光束、導像束、送氣送水閥通道、吸引和活檢管通道等。
操作部:術者手握操作部,操縱各種按鈕,完成內鏡檢查。
目鏡部:目鏡部位於操作部上方,目鏡與術者眼睛接近,經導像術傳導的圖像聚焦放大後投射在術者的眼底就可以看到內部器官的圖像。
導光軟管部:主要為導光光纜,它可以將冷光源光傳到內窺鏡中。
導光插頭部:它是內窺鏡與光源的連線部分,包括導光桿、送氣口、通氣閥接口、水瓶接口、自動調光接點、吸引接口、S電纜線接口等。
此外,纖維內窺鏡通常還配有一些附屬器械:
活檢鉗:用於鉗取活體組織,為病理學和細菌血檢查提供標本。活檢時,活檢鉗經操縱部下方活檢管開口插入,通過活檢管出口伸入腔內,夾下組織塊做病理學檢查。
細胞刷:細胞刷由彈簧鋼絲外套和末端的微型尼龍刷組成,可經活檢管插入腔內,在病灶部位刷取細胞作細胞學檢查。
沖洗、吸引器:是一較長的塑膠導管。經活檢管開口插入後,直視下從細水清洗病灶表面附著物,利於識別病變。也可通過此管吸出腔內體液作進一步檢查。伴腔內出血時,可從此管吸出血液幫助觀察病灶。也可從此管注射藥物。
夾持器械或異物取出器械:為取出吞食的異物,有各種類型的鉗,如:三角形鉗、簍型鉗等。
纖維內窺鏡的分類
1. 用於消化道的內鏡:纖維食道鏡、纖維胃鏡、纖維十二指腸鏡、纖維小腸鏡、纖維結腸鏡、纖維乙狀結腸鏡和直腸鏡。
2. 用於呼吸系統的內鏡:纖維喉鏡、纖維支氣管鏡、胸腔鏡和縱隔鏡。
3. 用於腹膜腔的內鏡:光學纖維式腹腔鏡。
4. 用於膽道的內鏡:纖維膽道鏡。
5. 用於泌尿系的內鏡:膀胱鏡、輸尿管鏡、腎鏡。
纖維內窺鏡的臨床套用
1. 胃腸道疾病的檢查:
1) 食道:慢性食道炎、食道靜脈曲張、食管道孔疝、食道平滑肌瘤、食道癌及賁門癌等。
2) 胃及十二指腸:
慢性胃炎、胃潰瘍、胃良性腫瘤、胃癌十二指腸潰瘍、十二指腸腫瘤。
3) 小腸:小腸腫瘤、平滑肌腫瘤、肉瘤、
息肉、淋巴瘤、炎症等。
4) 大腸:非特異性潰瘍性結腸炎、Crohn病、慢性結腸炎、結腸息肉、大腸癌等。
3. 腹腔鏡檢查:肝臟疾病、膽系疾病等。
4. 呼吸道疾病的檢查:肺癌、經支氣管鏡的肺活檢及刷檢、選擇性支氣管造影等。
5. 泌尿道檢查:膀胱炎、膀胱結合、膀胱腫瘤、腎結核、腎結石、腎腫瘤、輸尿管先天性畸形、輸尿管結石、輸尿管腫瘤等。
清洗消毒維護
殘留物的沖刷水洗:內鏡及器械手術完畢後立即卸開可卸部分,清洗槽內用流動水徹底清洗,除去血液、黏液等殘留物質並擦乾;曲卡及各類手術鉗、剪類器械、關節脫卸用軟毛刷子刷洗,高壓水槍沖洗各腔道、導管、管腔等。
消毒酶洗:將擦乾後的內鏡及器械置於1:270全效酶洗液槽中浸泡、浸泡時間為30min或用超聲清洗機振動清洗5min~10min。
沖洗:經全效酶洗液浸泡後的內鏡及器械放沖洗槽中用流動水徹底清洗,有管腔器械在清洗過程中套用高壓水槍噴射沖洗,以去除管道內的全效酶洗液及鬆脫的污物。清洗拆卸部分的器械時不但沖洗器械的外表面,器械的軸節部,彎曲部,管腔內也用軟刷子徹底刷洗,刷洗內鏡時避免劃傷鏡面。
防鏽去銹:器械經上述處理後,放入配好的1:7去銹液內浸泡,浸泡時間為10min,浸泡完後用清水沖洗。
潤滑維護:沖洗後的器械放入1:15潤滑液內浸泡,浸泡2min~3min後撈起晾乾或燥乾即可。
在使內窺鏡的時候,儘量採用專業人士進行操作,適當的條件下可以進行相關人員的培訓工作。光纖內窺鏡屬於精密、貴重設備器械,應有專人管理,使用前嚴格按生產廠家的說明書進行崗前培訓,熟悉其性能、特點、原理、操作規程、使用及保養方法以減少對儀器的損壞。
 纖維內窺鏡結構
纖維內窺鏡結構 纖維內窺鏡先端硬質部結構
纖維內窺鏡先端硬質部結構